Слайд 1Патология эндокринной системы
Хатамов Холдор
Слайд 2План:
1. Акромегалия 2. Болезнь Иценко-Кушинга 3. Микседема 4. Тиреотоксикоз 5. Несахарный диабет 6. Сахарный диабет 7. Аддисонова болезнь
Слайд 3Особенности эндокринной системы
Эндокринная система – система желез, вырабатывающих гормоны; Выделение гормонов непосредственно в кровь; Эти железы не имеют выводных протоков; Они расположены в разных частях тела, но функционально тесно взаимосвязаны; Поддержание постоянство внутренней среды организма, необходимое для нормального протекания физиологических процессов.
Слайд 4Акромегалия
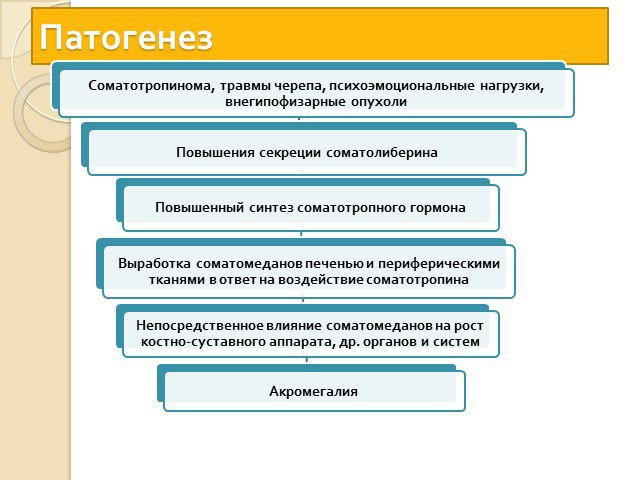
АКРОМЕГАЛИЯ — нейроэндокринное заболевание, вызываемое поражением гипоталамуса и (или) гипофиза и проявляющееся патологическим увеличением кистей, стоп, костей лицевого скелета, разрастанием мягких тканей, увеличением внутренних органов, утолщением кожи, а также нарушением обмена веществ.
Слайд 5Причины развития акромегалии
Избыточное выделение в кровь соматотропного гормона (гормона роста) Повышения секреции рилизинг-фактора гормона роста соматолиберина гипоталамусом Повышенное содержание в крови пролактина.
Слайд 8Клиническая картина
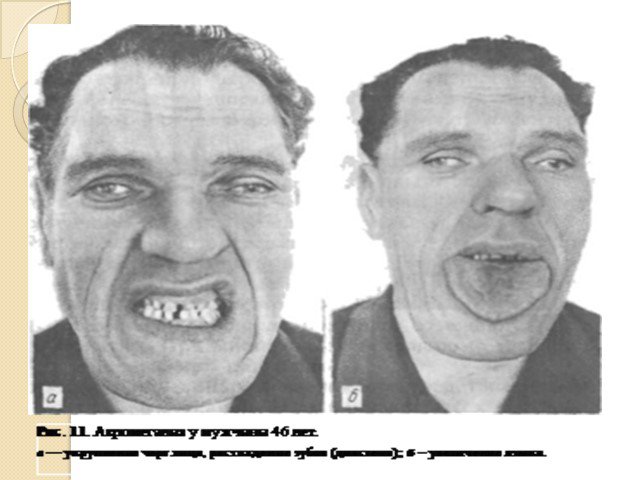
Наблюдается изменение внешности больных Черты их лица становятся грубыми Увеличиваются надбровные дуги, нос, нижняя челюсть Расширяются межзубные промежутки, нарушается прикус Прогрессирующее увеличение стоп и кистей, особенно в ширину Бочкообразная грудная клетка
Слайд 9продолжение
Артрозы Грубое оволосение, кожа утолщается и образует складки, характерна повышенная потливость Увеличение гортани, языка (макроглоссия) и голосовых складок Спланхномегалия Сердечная недостаточность, повышается АД, появляются клинические признаки дистрофии печени и эмфиземы легких Диспепсия
Слайд 11Диагностика
Внешний осмотр Анализ крови на гормоны(высокая концентрация соматотропного гормона) Рентгенологического исследования черепа и скелета Компьютерная томография головы Дифференциальный Диагноз проводят с болезнью Педжета.
Слайд 12Лечение
При выявленной аденоме гипофиза заключается в хирургическом удалении опухоли Лучевая терапия Парлодел Симптоматическое лечение направлено на снижение внутричерепного давления
Слайд 13БОЛЕЗНЬ ИЦЕНКО-КУШИНГА
Болезнь Иценко-Кушинга, или иначе гиперкортицизм - тяжелое нейроэндокринное заболевание, возникающее в случае нарушения регуляции гипоталамо-гипофизарно-надпочечниковой системы, когда образуется переизбыток гормонов надпочечников — кортикостероидов. Как правило, женщины страдают заболеванием в 10 раз чаще, чем мужчины, в группе риска находятся в основном женщины от 25 до 40 лет.
Слайд 14Причины развития болезни Иценко-Кушинга
Причина болезни Иценко-Кушинга до сих пор неизвестна Однако замечено, что в некоторых случаях заболевание возникает после перенесенных травм и инфекций головного мозга У женщин болезнь чаще возникает после родов.
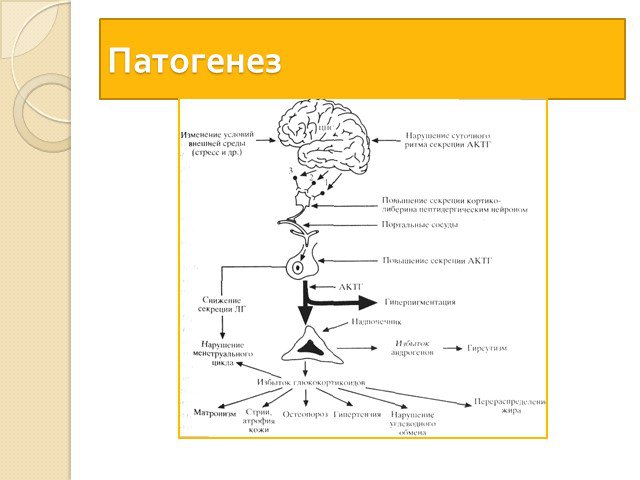
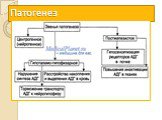
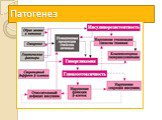
Слайд 15Нарушение гипоталамо-гипофизарно-надпочечниковых взаимоотношений. Нарушается механизм «обратной связи» между этими органами В гипоталамус поступают нервные импульсы, которые заставляют его клетки производить слишком много веществ, активизирующих высвобождение адренокортикотропного гормона в гипофизе. В ответ на такую мощную стимуляцию гипофиз выбрасывает в кровь огромное количество этого самого адренокортикотропного гормона (АКТГ). Он, в свою очередь, влияет на надпочечники: заставляет их в избытке вырабатывать свои гормоны — кортикостероиды. Избыток кортикостероидов нарушает все обменные процессы в организме
Слайд 16
Слайд 18Основные признаки заболевания
Ожирение: жир откладывается на плечах, животе, лице, молочных железах и спине. Несмотря на тучное тело, руки и ноги у больных тонкие. Лицо становится лунообразным, круглым, щеки красными Розово-пурпурные или багровые полосы (стрии) на коже Избыточный рост волос на теле (у женщин растут усы и борода на лице) У женщин — нарушение менструального цикла и бесплодие, у мужчин — снижение сексуального влечения и потенции Мышечная слабость
Слайд 19Ломкость костей (развивается остеопороз), вплоть до патологических переломов позвоночника, ребер Повышается артериальное давление Нарушение чувствительности к инсулину и развитие сахарного диабета Снижение иммунитета Возможно развитие мочекаменной болезни Иногда возникают нарушение сна, эйфория, депрессия Снижение иммунитета. Проявляется образованием трофических язв, гнойничковых поражений кожи, хронического пиелонефрита, сепсиса и т.д.
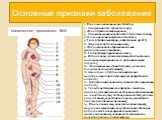
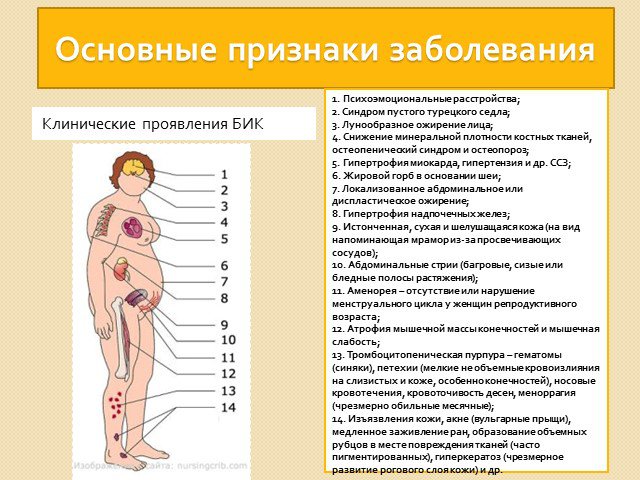
Слайд 20Клинические проявления БИК
1. Психоэмоциональные расстройства; 2. Синдром пустого турецкого седла; 3. Лунообразное ожирение лица; 4. Снижение минеральной плотности костных тканей, остеопенический синдром и остеопороз; 5. Гипертрофия миокарда, гипертензия и др. ССЗ; 6. Жировой горб в основании шеи; 7. Локализованное абдоминальное или диспластическое ожирение; 8. Гипертрофия надпочечных желез; 9. Истонченная, сухая и шелушащаяся кожа (на вид напоминающая мрамор из-за просвечивающих сосудов); 10. Абдоминальные стрии (багровые, сизые или бледные полосы растяжения); 11. Аменорея – отсутствие или нарушение менструального цикла у женщин репродуктивного возраста; 12. Атрофия мышечной массы конечностей и мышечная слабость; 13. Тромбоцитопеническая пурпура – гематомы (синяки), петехии (мелкие не объемные кровоизлияния на слизистых и коже, особенно конечностей), носовые кровотечения, кровоточивость десен, меноррагия (чрезмерно обильные месячные); 14. Изъязвления кожи, акне (вульгарные прыщи), медленное заживление ран, образование объемных рубцов в месте повреждения тканей (часто пигментированных), гиперкератоз (чрезмерное развитие рогового слоя кожи) и др.

Слайд 21Внешний осмотр ; Анализ крови и мочи на гормоны: определение уровня АКТГ и кортикостероидов; Гормональные пробы — сначала пациенты сдают кровь на гормоны (кортикостероиды), затем принимают лекарство (дексаметазон, синактен и др.) и через некоторое время сдают анализ повторно; Рентгенография черепа и области турецкого седла для определения размеров гипофиза; Для детального изучения гипофиза и окружающих мозговых структур применяются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ); Рентген костей скелета для выявления признаков остеопороза и патологических переломов.

Слайд 22Медикаментозное: назначение лекарств, блокирующих избыточную выработку АКТГ или кортикостероидов Лучевая терапия, с помощью которой удается «подавить» активность гипофиза Хирургическое лечение — удаление опухоли гипофиза. Одной из разновидностей хирургического лечения является разрушение опухоли гипофиза с помощью низких температур (криохирургия). Для этих целей используется жидкий азот, который подводят в область опухоли При быстром развитии заболевания и неэффективности терапевтического лечения выполняют операцию по удалению одного или двух надпочечников (адреналэктомия)

Слайд 23Микседема
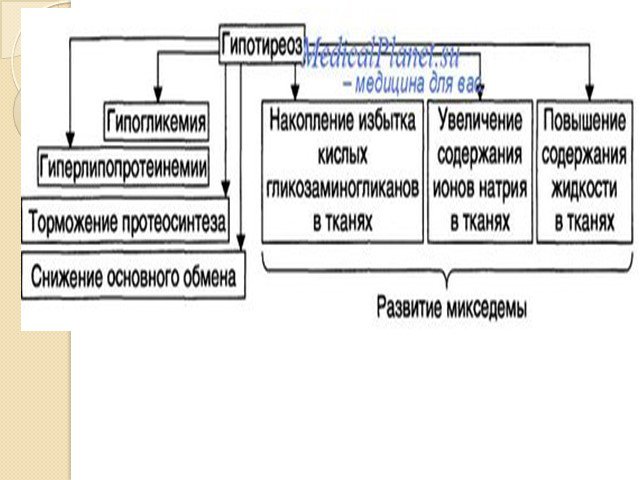
Микседема ("слизистый отек") — заболевание, обусловленное недостаточным обеспечением органов и тканей гормонами щитовидной железы. Рассматривается как крайняя, клинически выраженная форма гипотиреоза. Вследствие нарушения белкового обмена органы и ткани становятся отёчными. В межклеточных пространствах увеличивается содержание муцина и альбуминов. Онкотическое давление тканевой жидкости повышается, вследствие чего жидкость задерживается в тканях, вызывая отёки. Основной обмен при микседеме падает на 30—40%.
Слайд 24Причины развития микседемы
воспалительные, аутоимунные и опухолевые поражения щитовидной железы после операций на щитовидной железе введения радиоактивного йода при нарушениях гипотоламо-гипофизарной системы недостатка гормонов щитовидной железы — тироксина и трийодтиронина.
Слайд 25угнетению всех видов обмена; угнетению процессов утилизации кислорода и окислительных реакций, что в свою очередь приводит к снижению активности ферментных систем; нарушению газообмена и основного обмена; замедлению синтеза и распада белков; нарушению выведения из организма токсических продуктов обмена веществ.
Слайд 27У больного отмечается сонливость, сухость и бледность кожи, отёчность лица и конечностей, ломкость и выпадение волос Часто отмечается гипотермия, брадикардия, снижение АД В крови повышено содержание холестерина липопротеидов, выявляется гипохромная анемия При гормональном исследовании выявляется снижение гормонов щитовидной железы в сыворотке крови Снижение поглощения радиоактивного йода щитовидной железой Микседематозное лицо: оно равномерно заплывшее, с наличием слизистого отека, глазные щели уменьшены, контуры лица сглажены, волосы на наружных половинах бровей отсутствуют, а наличие румянца на бледном фоне напоминает лицо куклы.

Слайд 28Диагностика и лечение
Определяют тироксин (Т4-норма для детей старше 2 мес 50-140 нмоль/л)и трийодтиронин (T3- 1,50-3,85 ммоль/л). При гипотиреозе их уровень снижается пропорционально тяжести заболевания, уровень ТТГ резко повышен. Заместительная терапия: используются препараты щитовидной железы КРС, или, чаще — синтетические тиреоидные гормоны (тиреоидин, трийодтиронин, тироксин, тиреотом, тиреотом-форте, тиреокомб).
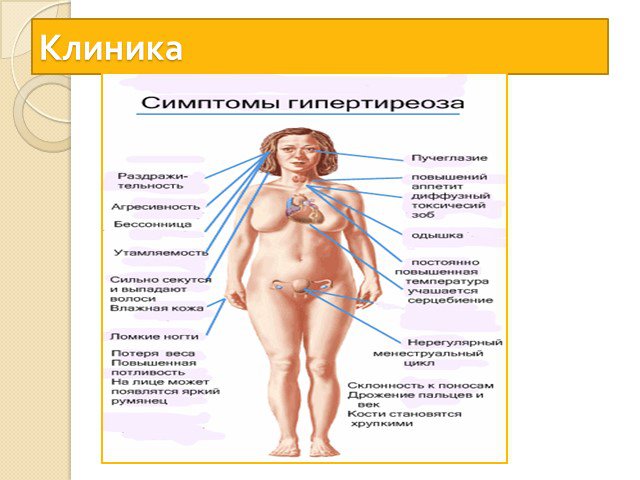
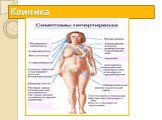
Слайд 29Тиреотоксикоз
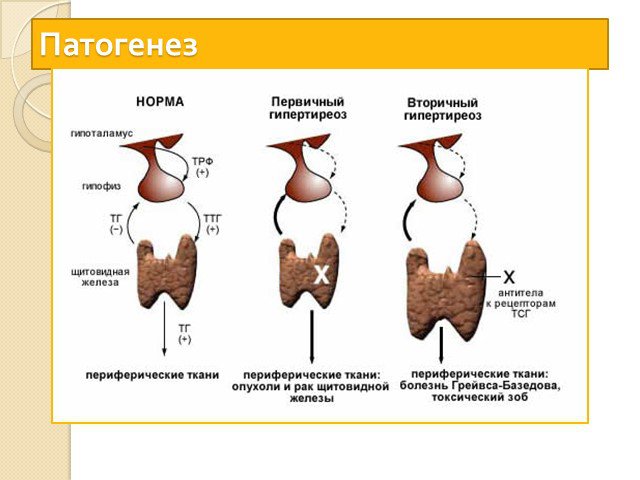
Тиреотоксикоз - состояние, вызванное стойким повышением уровня гормонов щитовидной железы (интоксикация тиреоидными гормонами). Иногда используется термин гипертиреоз. При тиреотоксикозе в кровь поступает избыток гормонов щитовидной железы и усугубляются те эффекты, которые они вызывают в норме.
Слайд 30Причины развития тиреотоксикоза
Диффузно-токсический зоб Узловой (многоузловой) зоб Аутоиммунный тиреоидит (тиреотоксическая фаза) Аденомы гипофиза
Слайд 31
Слайд 33Исследование уровня тиреотропного гормона (ТТГ), гормонов щитовидной железы в крови (тироксина, трийодтиронина); УЗИ щитовидной железы позволяет оценить размеры железы и ее структуру, при ультразвуковом исследовании с помощью специального датчика оценивают и кровоток в железе (цветное доплеровское картирование); Сцинтиграфия щитовидной железы: позволяет выявить, как работают различные отделы щитовидной железы (в том числе и узлы); В ряде случаев может понадобиться проведение пункционной тонкоигольной биопсии щитовидной железы.

Слайд 34Терапевтическое лечение заключается в назначении специальных средств, подавляющих избыточную активность щитовидной железы. Как правило, лечение подобными препаратам противопоказано беременным и кормящим женщинам. В течение года после лечения нужно предохраняться от беременности. Хирургическое лечение особенно показано при узлах в щитовидной железе. Операция выполняется под наркозом. Удаляются узлы или часть железы. При современной технике выполнения операции шов практически не заметен. Работоспособность восстанавливается на 3-5 день.
Слайд 35Несахарный диабет
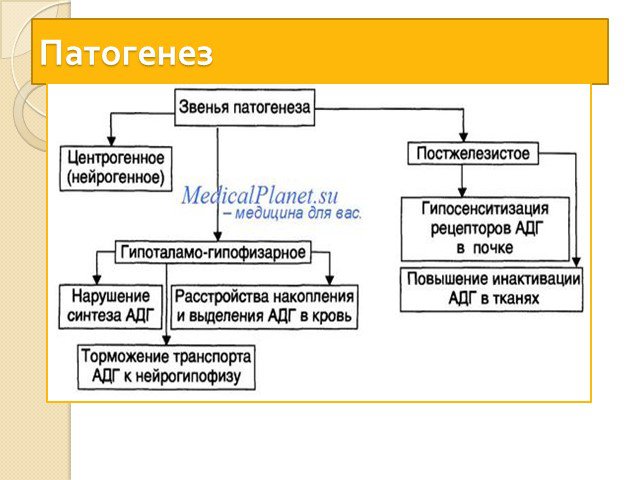
Несахарный диабет -заболевание, обусловленное абсолютной или относительной недостаточностью антидиуретического гормона (вазопрессина) и характеризующееся полиурией и полидипсией.
Слайд 36Причины развития несахарного диабета
саркоидоз злокачественные опухоли метастазы инфекционные заболевания менингиты энцефалиты сифилис аутоиммунные заболевания сосудистые нарушения краниофарингеома аневризмы сосудов мозга.
Слайд 37
Слайд 38Клинические проявления несахарного диабета.
Ранние признаки заболевания заключаются в увеличении объема выделяемой мочи до 5-6 литров в сутки, повышенная жажда. Пациент вынужден выпивать такое же количество жидкости. Возникают ночные позывы на мочеиспускание и связанное с этим нарушение сна, утомляемость. Пациенты обычно предпочитают пить холодную, со льдом жидкость. Далее количество мочи может увеличиться до 20 литров.
Слайд 39Состояние пациента ухудшается: появляется головная боль сухость кожи похудание уменьшение отделения слюны растяжение и опущение желудка Присоединяются симптомы со стороны желудочно-кишечного тракта. Возникает растяжение мочевого пузыря. Появляется учащение сердечного ритма, снижение артериального давления. У новорожденных и детей первого года жизни состояние может быть тяжелым: возникает необъяснимая рвота повышение температуры тела неврологические нарушения.
Слайд 40Диагноз основывается на наличии полидипсии, полиурии при низкой относительной плотности мочи и отсутствии патологических изменений в мочевом осадке; отсутствии повышения относительной плотности мочи при пробе с сухоядением: высокой осмолярности плазмы, положительной пробе с введением питуитрина и низком содержании при центральной форме заболевания антидиуретического гормона в плазме крови. Прогноз для жизни благоприятный, однако случаи выздоровления наблюдаются редко.
Слайд 41Лечение несахарного диабета
Для лечения несахарного диабета в качестве заместительной терапии применяется синтетический аналог вазопрессина – адиуретин СД или десмопрессин. Вводится он интраназально (через нос) два раза в день. Есть препарат длительного действия – питрессин танат. Он применяется один раз в 3-5 дней. При нефрогенном несахарном диабете назначаются тиазидные диуретики, препараты лития Хлорпропамид, карбомазепин.
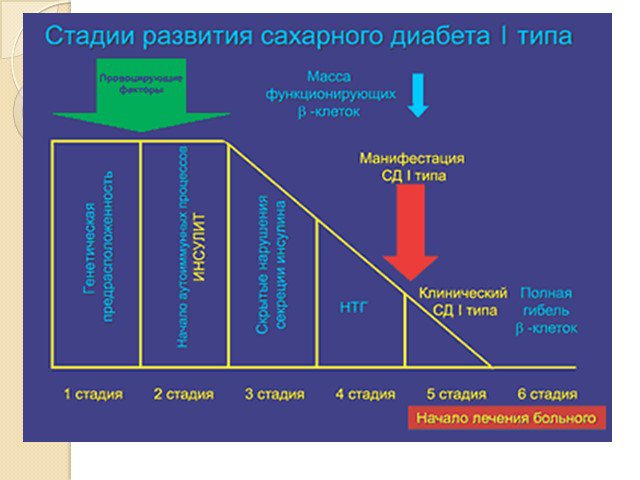
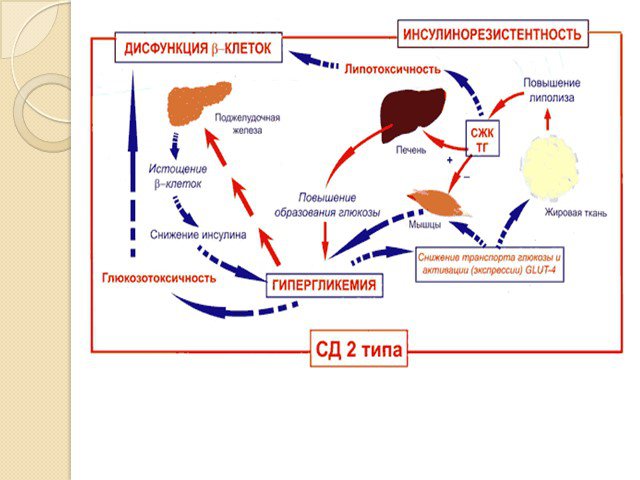
Слайд 42Сахарный диабет
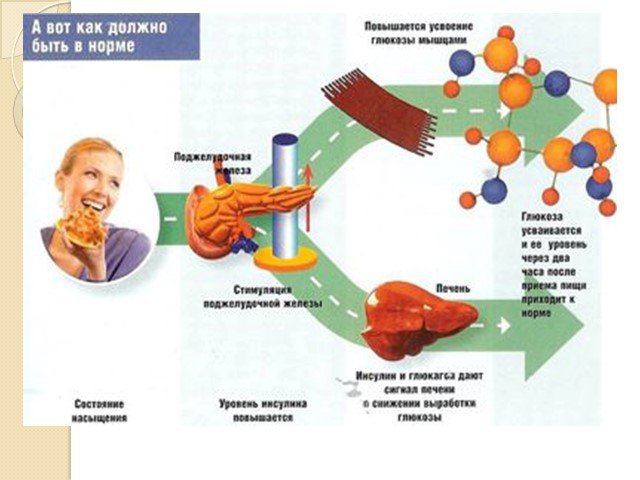
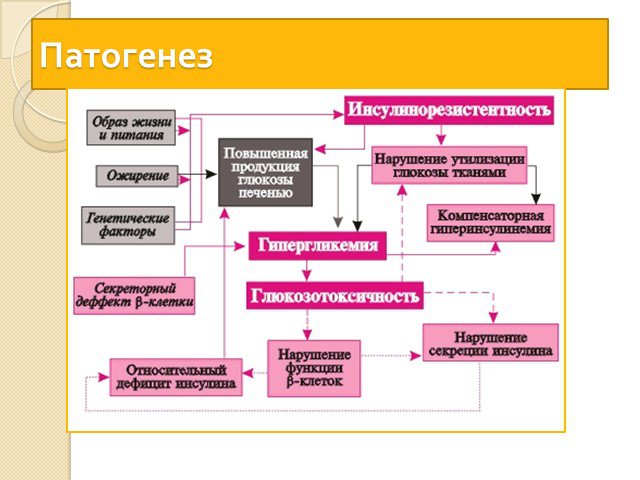
Сахарный диабет (лат. diabetes mellītus) — группа эндокринных заболеваний, развивающихся вследствие абсолютной или относительной (нарушение взаимодействия с клетками-мишенями) недостаточности гормона инсулина, в результате чего развивается гипергликемия — стойкое увеличение содержания глюкозы в крови. Заболевание характеризуется хроническим течением и нарушением всех видов обмена веществ: углеводного, жирового, белкового, минерального и водно-солевого.
Слайд 43Причины развития сахарного диабета
Диабет I типа выработка организмом антител, которые уничтожают клетки поджелудочной железы, вырабатывающие инсулин. Диабет II типа при избыточной массе тела клетки перегружены питательными веществами и потеряли чувствительность к инсулину.
Слайд 45
Слайд 48Клинические признаки диабета
К основным симптомам относятся: Полиурия — усиленное выделение мочи, вызванное повышением осмотического давления мочи за счёт растворённой в ней глюкозы (в норме глюкоза в моче отсутствует Полидипсия (постоянная неутолимая жажда) — обусловлена значительными потерями воды с мочой и повышением осмотического давления крови. Полифагия — постоянный неутолимый голод. Похудание (особенно характерно для диабета первого типа) — частый симптом диабета, который развивается несмотря на повышенный аппетит больных.
Слайд 49К вторичным симптомам относятся: зуд кожи и слизистых оболочек (вагинальный зуд) сухость во рту общая мышечная слабость головная боль воспалительные поражения кожи, трудно поддающиеся лечению нарушение зрения наличие ацетона в моче при диабете 1-го типа. Ацетон является результатом сжигания жировых запасов.
Слайд 50Диагноз «диабет» устанавливается в случае, если: концентрация сахара (глюкозы) в капиллярной крови натощак превышает 6,1 ммоль/л (миллимоль на литр), а через 2 часа после приёма пищи (постпрандиальная гликемия) превышает 11,1 ммоль/л; в результате проведения глюкозотолерантного теста (в сомнительных случаях) уровень сахара крови превышает 11,1 ммоль/л; уровень гликозилированного гемоглобина превышает 5,9 %; в моче присутствует сахар; в моче содержится ацетон (Ацетонурия).
Слайд 51Диетотерапия Пероральные сахароснижающие препараты Различают препараты сульфонилмочевины: первой генерации — Толбутамид, Карбутамид, Хлорпропамид; второй и третьей генерации — Глибенкламид, Глипизид, Гликлазид, Гликвидон, Глимепирид. Структурная формула метформина Бигуаниды представляют собой производные гуанидина. Выделяют 2 основные группы. диметилбигуаниды (метформин) бутилбигуаниды (адебит, силубин) Инсулинотерапия
Слайд 52Аддисонова болезнь
Аддисонова болезнь (хроническая недостаточность коры надпочечников, дисфункция коры надпочечников, хронический гипокортицизм) – эндокинная болезнь обусловленная разрушением надпочечников или снижением их функции с возникающим в результате дефицитом гормонов надпочечников.
Слайд 53Причины
туберкулезное поражение надпочечников инфекции опухоль хирургическое вмешательство гнойный процесс кровоизлияние поражение мозга (в т.ч. гипофиза) т.е. все, что может привести и приводит к резкому истончению коркового слоя (атрофии).
Слайд 54Все вышеперечисленные этиологические факторы вызывают атрофию коры надпочечников, которая приводит к резкому уменьшению продукции кортикостероидных гормонов и альдостерона. С дефицитом кортикостероидов связано развитие сердечно-сосудистых и желудочно-кишечных расстройств, адинамия, понижение сахара в крови натощак, спонтанная гипогликемия и ряд других нарушений функций органов и систем организма. Недостаток альдостерона вызывает нарушение солевого обмена, дегидротацию, гипотонию.
Слайд 55Слабость Быстрая утомляемость Отсутствие аппетита Тошнота, рвота, боли в животе, запоры, сменяющиеся поносами Потеря веса Боли в мышцах и в крестце Понижение температуры тела Бессонница, угнетенное состояние Половая слабость.
Слайд 56Гиперпигментация слизистых оболочек и кожи Гиперпигментация связана с повышенной продукцией гипофизом АКТГ, который обладает меланоформной активностью и вызывает повышенную секрецию меланоформного гормона (интермедина). Гипотония, тахикардия, экстрасистолия
Слайд 57Гипохромная анемия, лимфоцитоз, эозинофилия, уменьшение содержания в крови сахара, натрия, хлоридов и холестерина и повышение уровня калия и альбуминов крови. Наблюдаются альбуминурия и цилиндрурия, увеличенное выделение натрия и хлоридов, уменьшение выведения калия, мочевины и креатинина. Снижены содержание 17-оксикортикостероидов в крови, а также выделение 17-кетостероидов и 17-оксикортикостероидов с мочой. Эндокринные расстройства выражаются в уменьшении оволосения тела и головы, понижении функции половых желез, уменьшении выделения с мочой стероидных гормонов, снижении реакции надпочечников на введение АКТГ, сглаженной форме гликемической кривой,

Слайд 58Периодические курсы заместительной стероидной гормональной терапии (кортизон, гидрокортизон, преднизолон) Диета, бедная солями калия и богатая углеводами В более тяжелых случаях больной нуждается в постоянной заместительной гормональной терапии (кортизон, гидрокортизон, преднизолон). минералокортикоиды (альдостерон, дезоксикортикостерон)
Слайд 59Thank you for attention