Слайд 1СРС. Операции при внематочной беременности..
Проверил: Жумагалиев А.Е.. Подготовила: Качулина А., 740 АиГ
АО «Медицинский университет Астана» Кафедра акушерства и гинекологии по интернатуре
Астана, 2015г.
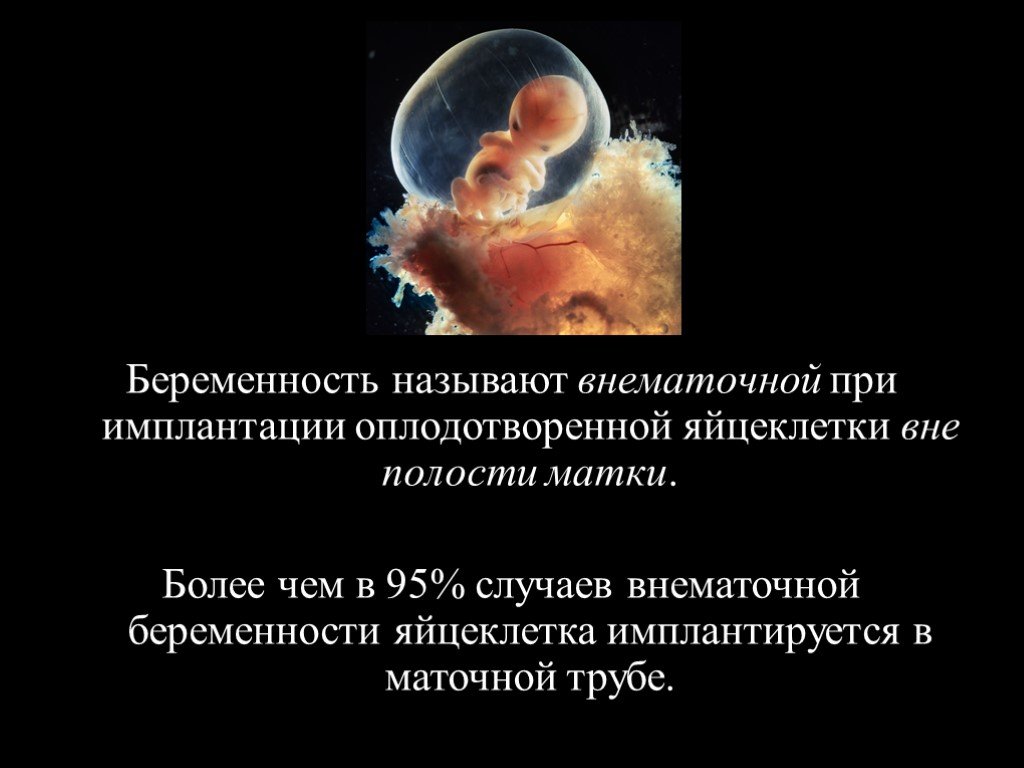
Слайд 2Беременность называют внематочной при имплантации оплодотворенной яйцеклетки вне полости матки. Более чем в 95% случаев внематочной беременности яйцеклетка имплантируется в маточной трубе.
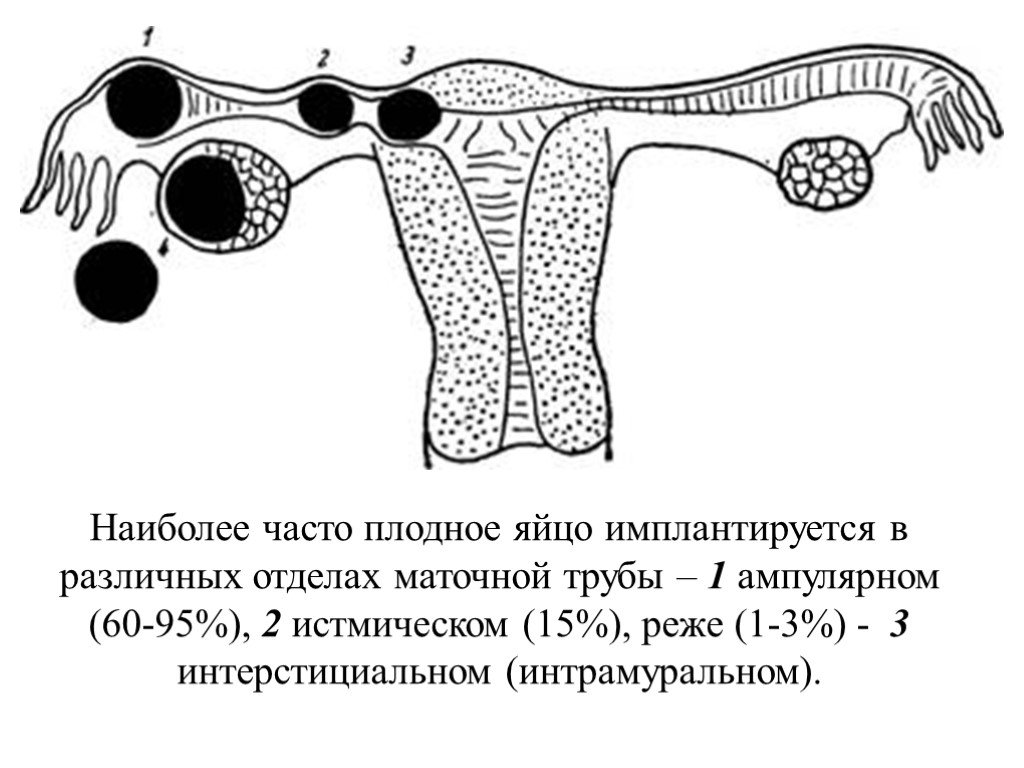
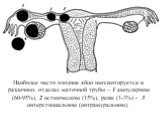
Слайд 3Наиболее часто плодное яйцо имплантируется в различных отделах маточной трубы – 1 ампулярном (60-95%), 2 истмическом (15%), реже (1-3%) - 3 интерстициальном (интрамуральном).

Слайд 4Патогенез:
Плодное яйцо имплантируется в слизистую маточной трубы так же глубоко, как и в эндометрий. В матке развиваются изменения, характерные для нормальной беременности ранних сроков — размягчение шейки и перешейка, небольшое увеличение тела матки. А. Ампулярная трубная беременность. Поскольку ампула маточной трубы — самая широкая ее часть, плодное яйцо при ампулярной беременности может достигать значительных размеров. Беременность обычно прерывается на 12-й неделе. Обычно происходит разрыв маточной трубы, реже прерывание происходит по типу трубного аборта. Трубный аборт может стать причиной других видов внематочной беременности — брюшной, яичниковой или фимбриальной. Б. Истмическая трубная беременность. Беременность заканчивается разрывом маточной трубы. Поскольку перешеек маточной трубы — самая узкая ее часть, разрыв происходит достаточно рано. Яйцеклетка, как правило, выходит в брюшную полость. Если маточная труба разрывается по линии прикрепления брыжейки, плодное яйцо оказывается между листками широкой связки матки, где может продолжать развиваться. В. Интерстициальная трубная беременность. Благодаря большой растяжимости миометрия интерстициальная беременность может развиваться до 4 мес. Прерывание сопровождается сильным кровотечением, которое может быстро привести к смерти. При значительном повреждении матки показана ее экстирпация. Г. Фимбриальная трубная беременность составляет примерно 5% случаев трубной беременности.

Слайд 5Диагностика развивающейся трубной беременности:
Боль в животе наблюдается в 95% случаев внематочной беременности. Вначале возникает незначительная преходящая боль в одной из подвздошных областей. По мере увеличения срока беременности боль нарастает, становится непрерывной и распространяется на весь низ живота. Задержка менструации от нескольких суток до нескольких недель наблюдается в 90% случаев. 3. Кровянистые выделения из половых путей встречаются в 50—80% случаев. Кровянистые выделения вызваны отторжением эндометрия вследствие низкого уровня половых гормонов. Выраженность выделений различна — от скудных до менструальноподобных. Иногда кровянистые выделения содержат фрагменты отторгнутой децидуальной оболочки. Это затрудняет дифференциальную диагностику внематочной беременности с неполным абортом. 4. Болезненность живота при пальпации отмечается в 80—90% случаев и бывает выражена в разной степени: от незначительной до очень интенсивной, вплоть до появления симптома Щеткина—Блюмберга. 5. Болезненность придатков матки при бимануальном исследовании — постоянный симптом, который нередко сочетается с болезненностью шейки матки при ее смещении. 6. У 50% больных в области придатков матки или в прямокишечно-маточном углублении пальпируется объемное образование. Примерно в половине случаев оно представляет собой кисту желтого тела и локализуется с противоположной стороны от плодного яйца. 7. Увеличение матки наблюдается в 25% случаев внематочной беременности. Размеры матки, как правило, меньше предполагаемого срока беременности.

Слайд 6Диагностика прервавшейся трубной беременности:
Нередко развивается геморрагический шок. При пальпации живота отмечается болезненность мышц передней брюшной стенки. Иногда, даже при выраженном гемоперитонеуме, боль в животе бывает незначительной. Симптомы раздражения брюшины положительные. Температура тела нормальная. При влагалищном исследовании определяется нависание заднего свода влагалища вследствие скопления крови в прямокишечно-маточном углублении. При кульдоцентезе получают кровь. В 15% случаев наблюдается боль в плече или ключице за счет раздражения диафрагмального нерва излившейся кровью.

Слайд 7Лабораторные исследования:
1. Исследование содержания ХГ. При внематочной беременности результаты исследования крови и мочи на ХГ достаточно быстро становятся положительными. При помощи современных методов в моче удается обнаружить бета-субъединицу ХГ уже при концентрации 50 МЕ/л. При нормальном течении беременности в первые 2—3 нед содержание бета-субъединицы ХГ удваивается каждые 1,2—1,5 сут, а с 3-й по 6-ю неделю — каждые 2 сут. При внематочной беременности уровень бета-субъединицы ХГ растет медленнее (очевидно, из-за ограниченных возможностей развития трофобласта). Таким образом, если дата зачатия известна, наличие внематочной беременности можно заподозрить на основании однократного определения уровня ХГ. Если дата зачатия неизвестна, а диагноз сомнителен, уровень бета-субъединицы ХГ определяют повторно с интервалом 48 ч. В 85% случаев внематочной беременности концентрация бета-субъединицы ХГ увеличивается меньше чем в 2 раза. 2. Исследование содержания прогестерона. При нормальном течении беременности в ранние сроки уровень прогестерона сыворотки превышает 25 нг/мл. При внематочной беременности уровень прогестерона ниже 5 нг/мл. Однако эти данные не позволяют дифференцировать внематочную беременность от гибели плода .Кроме того, у большинства женщин с подозрением на внематочную беременность содержание прогестерона в сыворотке находится между 5 и 25 нг/мл, что значительно снижает диагностическую ценность данного исследования. 3. Другие лабораторные исследования. Количество лейкоцитов может повышаться до 10 000—15 000 мкл–1. Уровень гемоглобина и гематокрит могут оставаться в пределах нормы даже при значительном внутрибрюшном кровотечении.

Слайд 8УЗИ:
Поскольку маточная беременность очень редко сочетается с внематочной (1 случай на 10 000—30 000 беременностей), обнаружение плодного яйца в матке исключает внематочную беременность. При абдоминальном УЗИ плодное яйцо в матке удается обнаружить на сроке 6—7 нед беременности, а при влагалищном УЗИ — на сроке 4,5—5 нед. В 10% случаев внематочной беременности ошибочные результаты связаны с тем, что за плодное яйцо в полости матки принимают скопление жидкости или сгустки крови. 1. Объемное образование придатков матки неспецифично для внематочной беременности, поскольку оно может оказаться желтым телом. 2. Плодное яйцо в области придатков матки обнаруживают с помощью влагалищного датчика в 25% случаев. Возможны ложноположительные результаты. 3. При внематочной беременности (в том числе развивающейся) в прямокишечно-маточном углублении нередко обнаруживают скопление жидкости: при абдоминальном УЗИ — в 50%, а при влагалищном — в 75% случаев.

Слайд 10Возможные исходы:
Трубный аборт. Расплавление маточной трубы. Истинный разрыв маточной трубы.
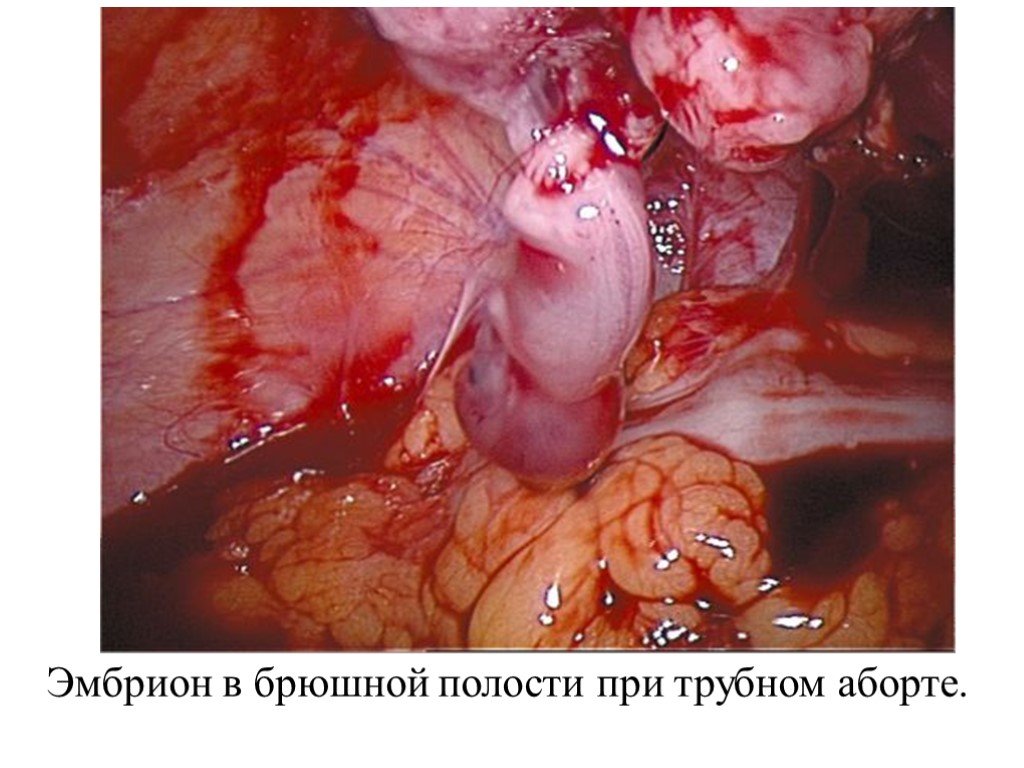
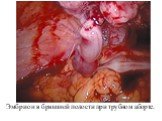
Слайд 11Эмбрион в брюшной полости при трубном аборте.

Слайд 12Лечение прервавшейся трубной беременности:
При шоке и остром животе показано экстренное хирургическое вмешательство. Предоперационная подготовка включает инфузию солевых растворов (обычно раствора Рингера с лактатом) в две крупные периферические вены через катетеры большого диаметра. Инфузию начинают немедленно, до сбора анамнеза и физикального исследования. Для оценки диуреза в мочевой пузырь устанавливают катетер Фоли. Диурез должен составлять 30—50 мл/ч. Контроль центральной гемодинамики обычно не требуется. Определяют группу крови и Rh-фактор. Запасаются по крайней мере четырьмя дозами эритроцитарной массы. Анамнестические данные выясняют у больной, ее родственников или сопровождающих лиц. Проводят физикальное и гинекологическое исследования. Операцию обычно приходится выполнять до стабилизации гемодинамических показателей на фоне интенсивной инфузионной терапии. Это позволяет быстро остановить кровотечение и повышает эффективность интенсивной терапии. Операция проводится под общим наркозом. 2. Техника операции. Основная цель — как можно скорее остановить кровотечение. В зависимости от особенностей случая выполняют нижнесрединный или поперечный надлобковый (по Пфанненштилю) доступы. Не теряя времени на удаление крови, вводят руку в брюшную полость, находят пораженную маточную трубу и, если это удается, выводят ее в рану и быстро накладывают кровоостанавливающие зажимы. После остановки кровотечения проводят массивную инфузионную и при необходимости — трансфузионную терапию. После стабилизации гемодинамики производят резекцию или удаление маточной трубы. Если яичник на пораженной стороне не изменен, то его сохраняют. При локализации плодного яйца в интерстициальном отделе маточной трубы или рудиментарном роге матки может потребоваться экстирпация матки. Это единственное показание для экстирпации матки при хирургическом вмешательстве по поводу трубной беременности.
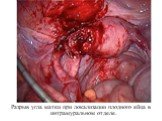
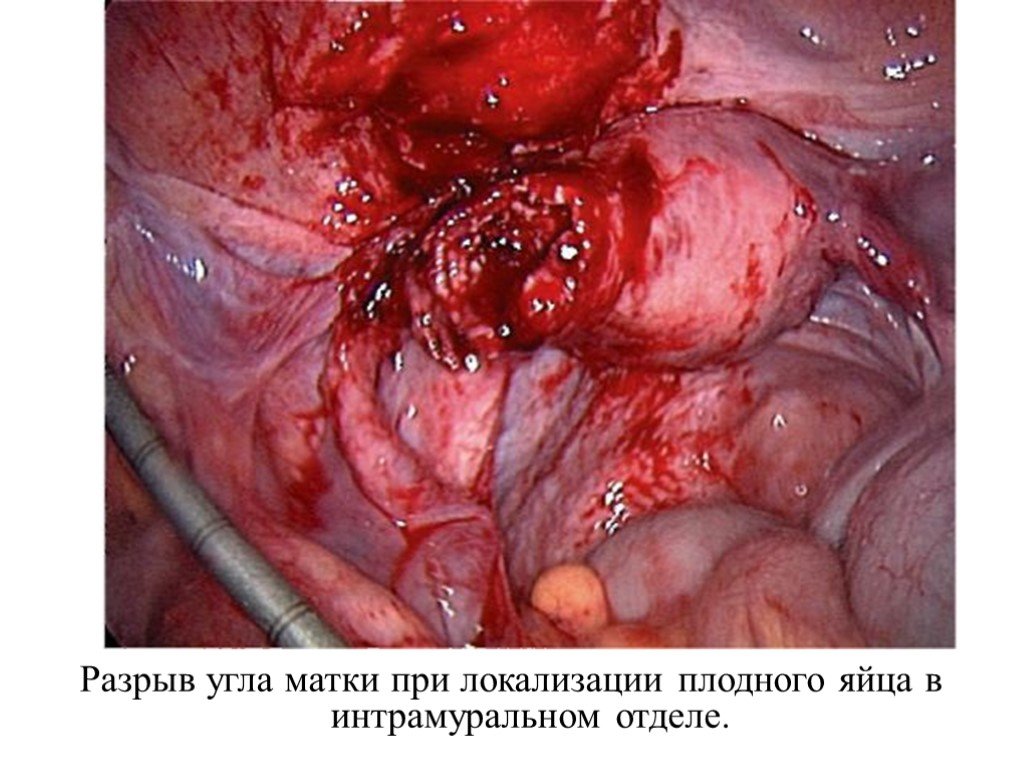
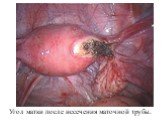
Слайд 13Разрыв угла матки при локализации плодного яйца в интрамуральном отделе.
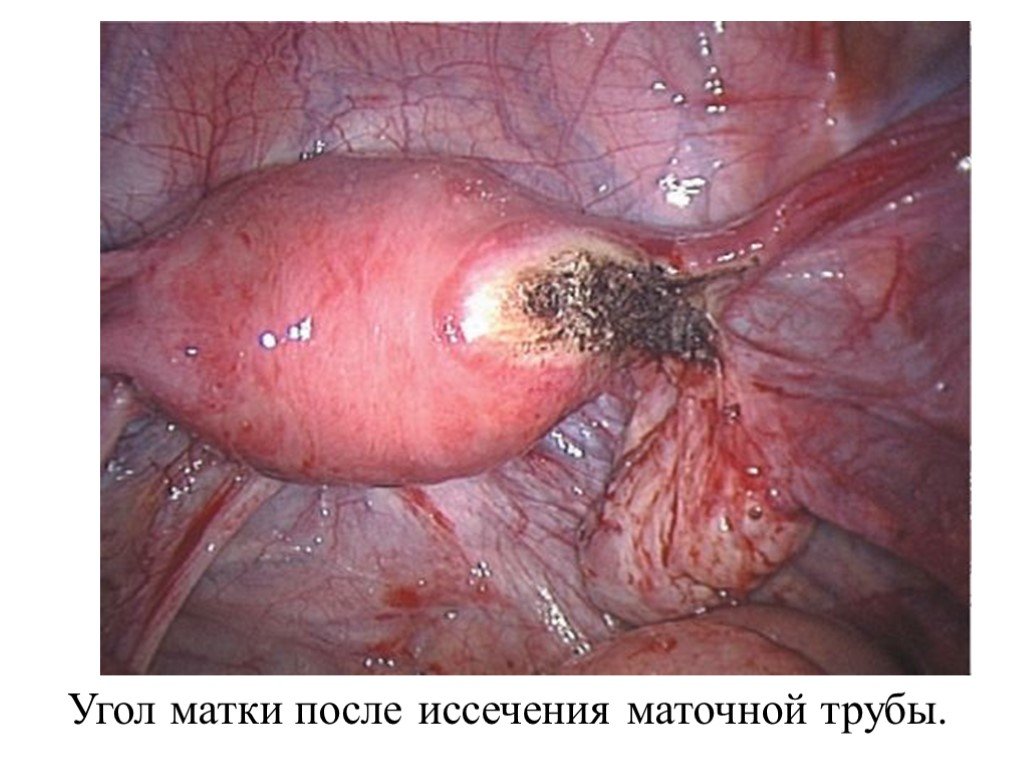
Слайд 14Угол матки после иссечения маточной трубы.
Слайд 15Лечение развивающейся трубной беременности:
Показано хирургическое лечение посредством лапароскопии или лапаротомии. При лапароскопическом лечении трубной беременности выполняют как радикальные (сальпингэктомия), так и органосохраняющие операции.
Слайд 16Сальпингэктомия:
Показания для удаления маточной трубы : 1. Нежелание пациентки иметь беременность в будущем. 2. Выраженные анатомические изменения беременной маточной трубы и сопутствующий спаечный процесс в малом тазу III—IV степени. 3. Пластические операции на маточных трубах по поводу трубно-перитонеальной формы бесплодия в анамнезе. 4. Старая трубная беременность. 5. Повторная беременность в трубе, ранее подвергавшейся консервативной операции по поводу трубной беременности.

Слайд 17Оперативная техника сальпингэктомии:
Анестезиологическое пособие. Предпочтительно проведение эндотрахеального наркоза, так как введение миорелаксантов позволяет создать достаточный ПП и провести операцию в более безопасных и комфортных условиях. Однако в некоторых случаях, когда для проведения всей операции требуется не более 10—20 мин, возможно внутривенное обезболивание. Это подтверждает опыт ряда авторов. Операцию выполняют из 3 доступов: один 10-миллиметровьгй для лапароскопа и два — 5- или 10-миллиметровые — для инструментов. При наличии в брюшной полости крови её аспирируют и промывают полость малого таза физиологическим раствором, так как тёмный цвет крови приводит к поглощению большого количества света и затрудняет осмотр.
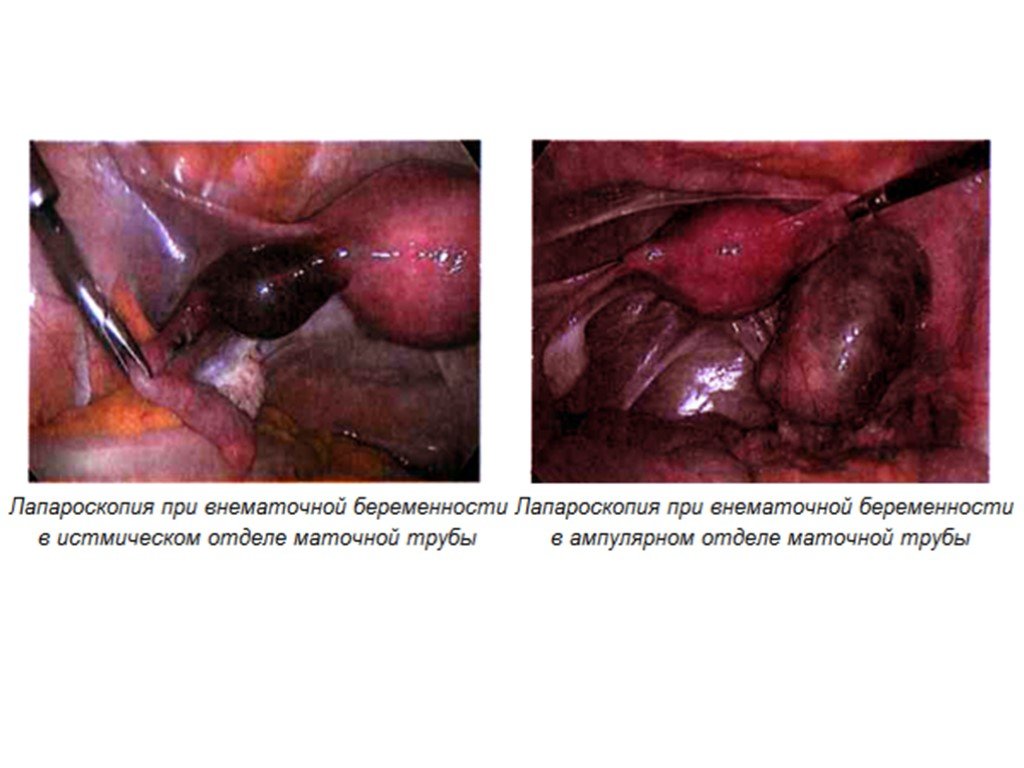
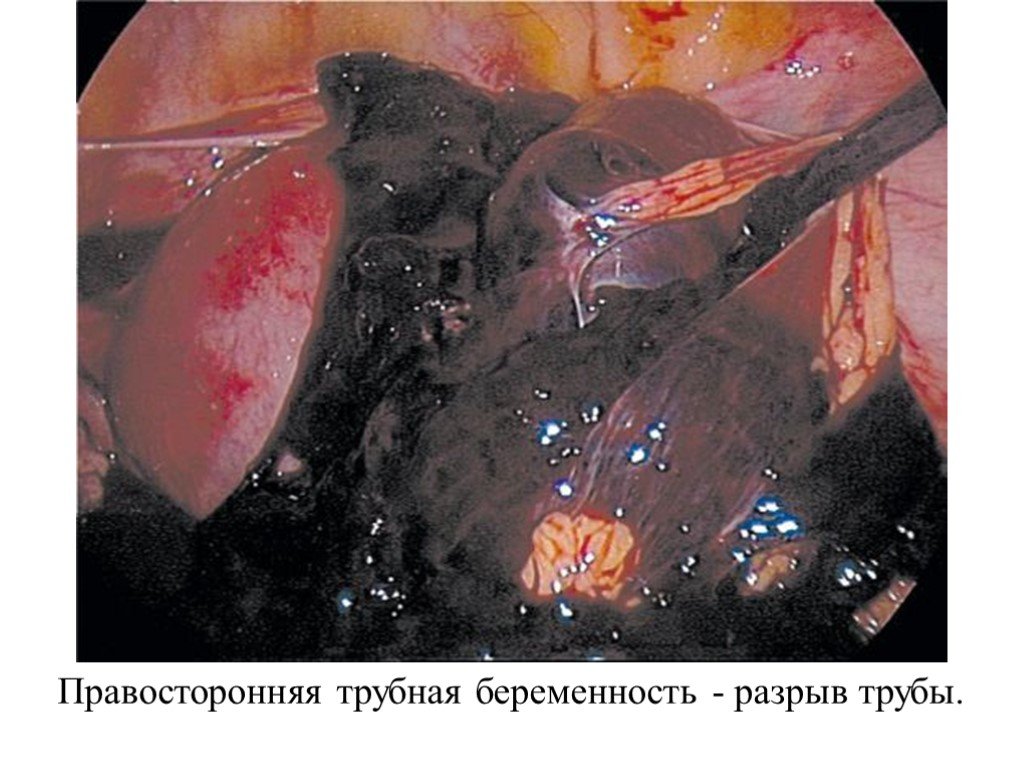
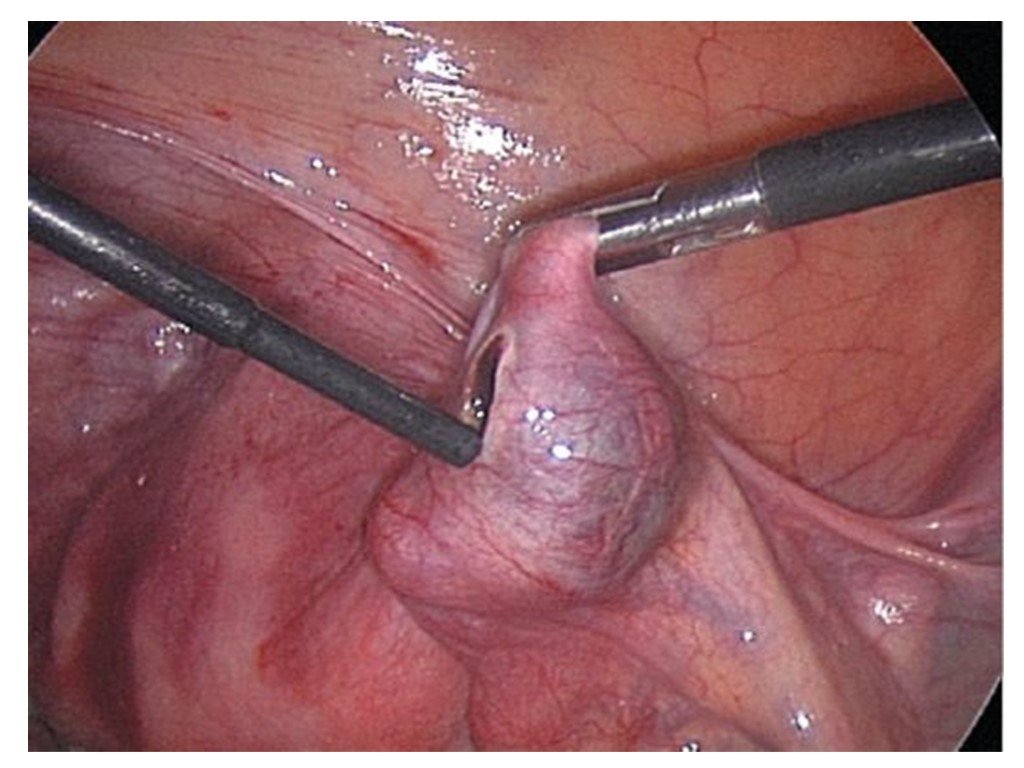
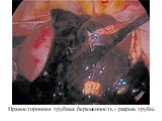
Слайд 18Правосторонняя трубная беременность - разрыв трубы.
Слайд 19При удалении маточной трубы используют две методики:
Лигатурный метод (с помощью эндопетли, завязанной узлом Рёдера). С применением электрокоагуляции.

Слайд 20Лигатурный метод (с помощью эндопетли, завязанной узлом Рёдера).
Через троакары вводят щипцы и кетгутовую эндопетлю. Щипцами захватывают трубу, содержащую плодное яйцо, и накидывают на неё петлю таким образом, чтобы петля располагалась с одной стороны под фимбриальным отделом трубы, а с другой — проксимальнее плодовместилища, около перехода интерстициальной части трубы в истмическую. Петлю затягивают, перевязывая таким образом мезосальпинкс и трубу в её истмическом отделе. Для надёжности гемостаза на эти же образования накладывают и затягивают последовательно ещё две такие же петли. Лигатуры срезают ножницами, отступя 0,3 см от узла. Затем щипцами захватывают маточную трубу и отсекают её на 0,5 см дистальнее места расположения затянутых петель. Образовавшуюся культю в целях дополнительного гемостаза обрабатывают точечным электродом.
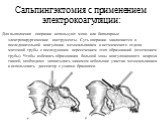
Слайд 21Сальпингэктомия с применением электрокоагуляции:
Для выполнения операции используют моно- или биполярные электрохирургические инструменты. Суть операции заключается в последовательной коагуляции мезосальпинкса и истмического отдела маточной трубы с последующим пересечением этих образований (отсечением трубы). Чтобы избежать образования большой зоны коагуляционного некроза тканей, необходимо захватывать зажимом небольшие участки мезосальпинкса и использовать диссектор с узкими браншами.

Слайд 22После тубэктомии маточную трубу извлекают из брюшной полости через 5-или 11-миллиметровый троакар. При размерах трубы, превышающих диаметр троакара, её удаляют по частям. Труба может быть удалена и через кольпотомное отверстие. Жидкую кровь и сгустки с помощью аквапуратора отсасывают из брюшной полости, которую тщательно промывают физиологическим раствором. Убедившись в отсутствии кровотечения из культи трубы и мезосальпинкса, инструменты извлекают, на кожу накладывают шёлковые швы или скобки.
Слайд 23Удаление маточной трубы:
Способ обезболивания: эндотрахеальный наркоз. Доступ: нижнесрединный продольный разрез. Женщина находится в положении Тренделенбурга.

Слайд 24После проведения нижней срединной лапаротомии в малый таз вводят руку и отыскивают матку. Щипцами Мюзо или проведёнными через толщу дна лигатурами-держалками матку вместе с беременной трубой и яичником выводят в рану. На маточный конец трубы и мезосальпинкс параллельно трубе накладывают зажимы Кохера, после чего кровотечение останавливается. При этом нужно следить за тем, чтобы в зажим не попали собственная связка яичника и круглая маточная связка. Мезосальпинкс пересекают параллельно маточной трубе до угла матки. Затем трубу отсекают , для чего прошивают угол матки иглой и над ней под предварильно наложенным зажимом клиновидно неглубоко иссекают угол матки. После отсечения от матки трубы шов затягивают. Этот шов одновременно служит держалкой. При необходимости дополнительно накладывают восьмиобразный шов. Затем накладывают лигатуру на культю мезосальпинкса. После удаления трубы производят перитонизацию, для которой используют брюшину, порывающую круглую связку матки с соответствующей стороны. Для этого, ступя от матки 3—4 см, брюшину круглой связки захватывают зажимом непрерывным швом подшивают к заднему листку широкой связки в бласти культи мезосальпинкса, а затем к углу матки, полностью прикрывая культю трубы. При локализации плодного яйца в интерстициальном отделе трубы необходимо произвести иссечение этого отдела. В этом случае разрез большой, что зависит от величины плодного яйца; он должен быть тщательно ушит двумя этажами швов и хорошо перитонизирован за счет круглой связки матки.
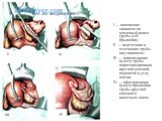
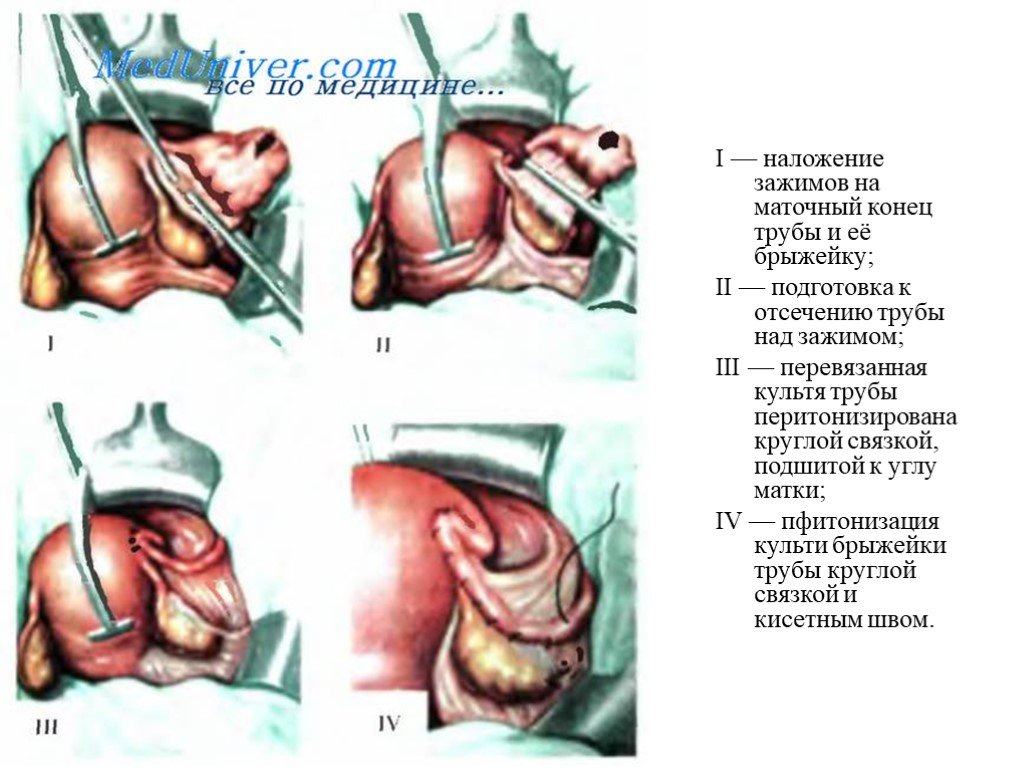
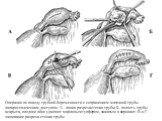
Слайд 25I — наложение зажимов на маточный конец трубы и её брыжейку; II — подготовка к отсечению трубы над зажимом; III — перевязанная культя трубы перитонизирована круглой связкой, подшитой к углу матки; IV — пфитонизация культи брыжейки трубы круглой связкой и кисетным швом.

Слайд 26Органосохраняющие операции:
Противопоказания к органосохраняющим операциям при трубной беременности: 1. Нежелание пациентки иметь беременность в будущем. 2. Значительные морфологические изменения стенки трубы (старая внематочная беременность, значительное истончение стенки трубы на всём протяжении плодовместилища). 3. Повторная беременность в трубе, ранее подвергнутой органосохраняющей операции. 4. Локализация плодного яйца в интерстициальном отделе маточной трубы. 5. Давность воспалительных заболеваний гениталий более 5 лет. 6. Выраженный спаечный процесс в малом тазу. 7. Эктопическая беременность после пластических операций на маточных трубах по поводу трубно-перитонеального бесплодия. Необходимые условия для выполнения консервативно-пластических лапароскопических операций при трубной беременности: 1. Размеры плодного яйца, не превышающие 4 см в диаметре. 2. Целостность стенки маточной трубы. 3. Проведение мониторинга концентрации ХГЧ в крови после операции.

Слайд 27Особенно следует стремиться произвести консервативную операцию молодым нерожавшим женщинам, пациенткам с бесплодием в анамнезе или отсутствием второй маточной трубы. Строгое соблюдение критериев отбора больных увеличивает эффективность и безопасность консервативных операций. При осуществлении этих операций, направленных на сохранение транспортной функции трубы, принципиально соблюдение следующих положений: 1. Выделение и удаление всех тканей плодного яйца. 2. Тщательный гемостаз. 3. Максимальная атравматичность. 4. Тщательное промывание брюшной полости.

Слайд 28Выбор характера пластической операции зависит от локализации плодного яйца в маточной трубе:
При расположении плодного яйца в фимбриальном отделе: Выдавливание плодного яйца из маточной трубы (milking of a tube). Отсасывание плодного яйца из маточной трубы аквапуратором. Сальпинготомия. При ампулярной локализации плодного яйца операцией выбора принято считать сальпинготомию. При локализации плодного яйца в истмическом отделе маточной трубы операцией выбора в настоящее время считают резекцию сегмента трубы с наложением соустья конец в конец. Возможно проведение сальпинготомии. В настоящее время консервативно-пластические операции при эктопической беременности производят и на единственной маточной трубе. При этом высок риск наступления повторной внематочной беременности, но частота наступления маточной беременности в этих случаях значительно превосходит уровень благоприятных результатов при фертилизации in vitro. Повторные консервативные операции на той же маточной трубе неэффективны, так как у большинства женщин внематочная беременность в оперированной трубе возникает вновь.

Слайд 29Виды органосохраняющих лапароскопических операций:
1. Лапароскопическая линейная сальпинготомия. 2. Сегментарная резекция трубы. 3. Выдавливание плодного яйца из ампулярного отдела трубы.
Слайд 30Лапароскопическая линейная сальпинготомия:
1. Рассечение трубы Брюшную полость промывают физиологическим раствором. После уточнения локализации, размеров и состояния маточной трубы последнюю захватывают атравматическими щипцами проксимальнее расположения плодного яйца. Маточную трубу вскрывают монополярным электродом, микроножницами или лазером на стороне, противоположной мезосальпинксу, в продольном направлении на протяжении 2—3 см.

Слайд 312. Удаление плодного яйца Лапароскопическими щипцами или при помощи аспирации удаляют плодное яйцо. Плодовместилище промывают физиологическим раствором. Неосторожное инструментальное извлечение остатков плодного яйца может привести к травмированию эндосальпинкса и кровотечению из места имплантации. Предпочтительнее применять в этих случаях аквадиссекцию, позволяющую быстро, эффективно и атравматично удалить плодное яйцо из маточной трубы. Используют канюлю для аспирации и ирригации, через которую под давлением жидкость вводят в пространство между стенкой трубы и плодным яйцом.

Слайд 333. Санация трубы Тщательно промывают просвет трубы, удаляют остатки плодного яйца и сгустки крови. Через разрез трубы осматривают внутреннюю поверхность плодовместилища, чтобы убедиться в полноте удаления плодного яйца. В случаях кровотечения из краёв разреза производят точечный гемостаз. До недавнего времени в литературе дискутировался вопрос о необходимости ушивания разреза трубы. В настоящее время края разреза маточной трубы оставляют неушитыми, так как отдалённые результаты при обеих методиках идентичны. 4. Конечный этап операции Промывание полости малого таза, аспирация крови и сгустков.
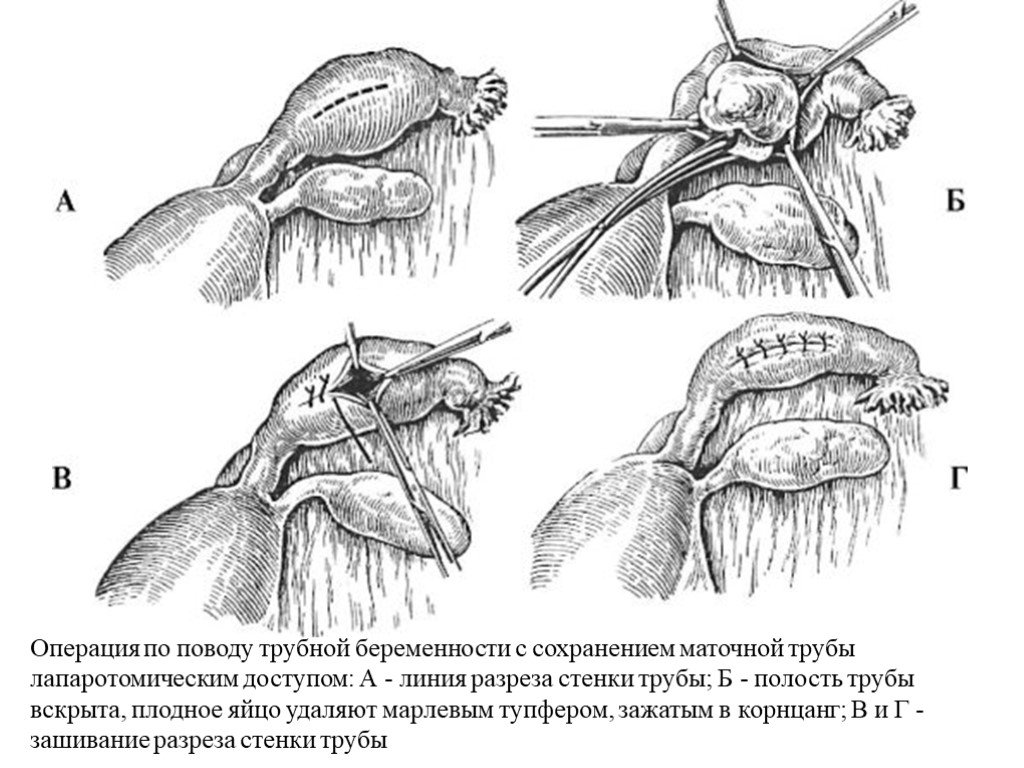
Слайд 34Операция по поводу трубной беременности с сохранением маточной трубы лапаротомическим доступом: А - линия разреза стенки трубы; Б - полость трубы вскрыта, плодное яйцо удаляют марлевым тупфером, зажатым в корнцанг; В и Г - зашивание разреза стенки трубы
Слайд 35Сегментарная резекция трубы:
Сегментарная резекция маточной трубы — первый этап операции у больных, заинтересованных в сохранении репродуктивной функции. В дальнейшем пациенткам предстоит проведение микрохирургической операции по восстановлению проходимости трубы (наложение сальпинго-сальпингоанастомоза). Необходимо помнить, что после сегментарной резекции трубы общая длина оставшихся участков должна быть не менее 5—6 см, а соотношение диаметров концов трубы — не более 1:3.

Слайд 36Этапы операции 1. Санируют брюшную полость и полость малого таза, удаляют кровь и сгустки. При необходимости рассекают спайки в области маточной трубы. 2. Участок трубы с плодным яйцом захватывают атравматическим зажимом и приподнимают вверх для визуализации мезосальпинкса. 3. Проксимальнее и дистальнее плодовместилища биполярным зажимом (микробиполяр) коагулируют трубу как можно ближе к плодовместилищу. Ножницами рассекают ткани вдоль коагуляционной линии. 4. Ближе к стенке маточной трубы коагулируют и пересекают мезосальпинкс. 5. Участок трубы удаляют одним из вышеописанных способов.
Слайд 37Выдавливание плодного яйца из трубы:
Цель ВПЯ заключается в переводе начавшегося трубного выкидыша в полный трубный выкидыш. В подавляющем большинстве случаев во время лапароскопии обнаруживают признаки отслойки плодного яйца — хотя бы минимальное наличие крови или сгустков в малом тазу и маточной трубе (гематосальпинкс). При отсутствии этих признаков от проведения ВПЯ следует воздержаться.
Слайд 38Малый таз освобождают от крови и сгустков. При наличии спаек в области трубы производят сальпингоовариолизис. Если выявлен стеноз фимбриального кольца, необходимо провести фимбриолизис. Ликвидация стеноза дистального отдела трубы — непременное условие операции, особенно при больших размерах плодного яйца. В случае истмической локализации плодного яйца и незначительных проявлениях трубного выкидыша в ампулярный отдел вводят трубочку для аспирации-ирригации без боковых отверстий. Потоком жидкости под давлением (а при возможности и самой трубкой) дополнительно отслаивают плодное яйцо.

Слайд 392. Проксимальнее плодовместилища трубу захватывают атравматическими зажимами. Осторожным пережатием маточной трубы, стараясь не захватывать мезосальпинкс, плодное яйцо выдавливают в сторону дистального отдела. Во избежание излишней травмы тканей не следует допускать скольжения инструментов по маточной трубе. Их нужно перемещать поочерёдным сдавливанием трубы перед плодовместилищем. Инструменты должны располагаться близко друг к другу (бранша к бранше). При больших размерах гематосальпинкса ВПЯ можно производить по частям. Не следует аспирировать плодное яйцо. Во-первых, это не гарантирует его полного удаления, во-вторых, для эвакуации сгустков крови (часто плотных) необходимо использовать мощный электроотсос. Трубкой аспиратора-ирригатора можно вызвать значительные повреждения эндосальпинкса.

Слайд 403. После ВПЯ просвет трубы промывают раствором Рингера для удаления оставшихся мелких сгустков крови и элементов плодного яйца. Выполняют хромосальпингографию (антеградную гидротубацию), наблюдают за равномерностью растяжения ампулярного отдела трубы, оценивая полноценность удаления перитубарных спаек и наличие возможных интратубарных сращений (ретроградная гидротубация). При перерастяжении стенок трубы из-за больших размеров плодного яйца в раствор для гидротубации рекомендуют добавить 10— 15 ЕД окситоцина. 4. Операцию заканчивают санацией полости малого таза. Лапароскопия позволяет удалить из брюшной полости плод достаточно крупных размеров.
Слайд 41Литература:
Внематочная беременность. К. Мак-Интайр-Зельтман, Л. Эндрюс-Дитрих Ультразвуковая диагностика внематочной беременности. С.Г. Хачкурузов. Медицинский портал Казахстана.