Слайд 1Острый панкреатит
Кафедра госпитальной хирургии им. проф. В.А.Оппеля зав. кафедрой, проф., д.м.н. Э.Э. Топузов Составители: доцент, к.м.н. В.А.Панов; доцент, к.м.н. Е.И.Дрогомирецкая; доцент, к.м.н. Е.А. Ерохина; доцент, к.м.н. В.К.Балашов 2014 г
Слайд 2Клиническая классификация острого панкреатита
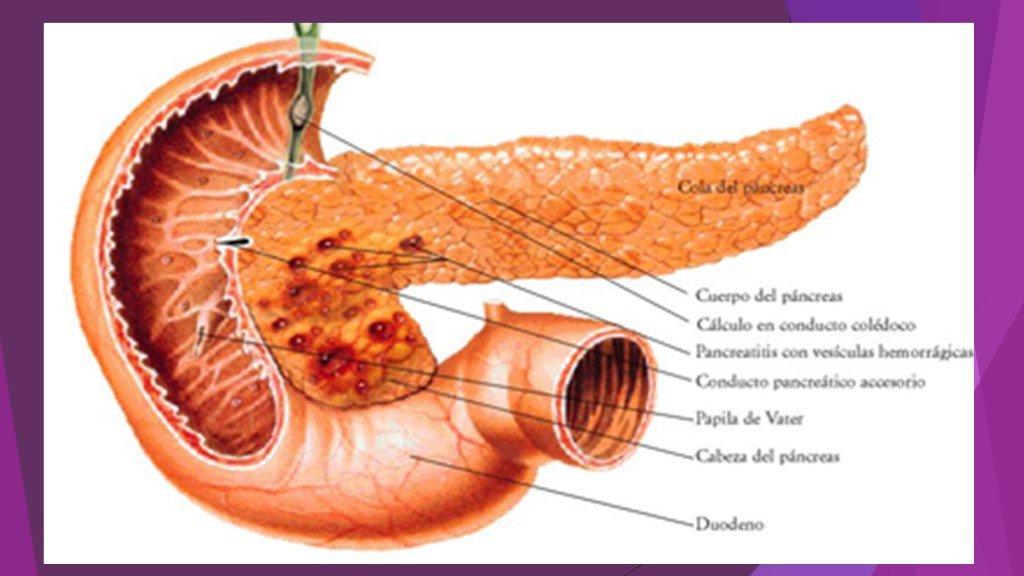
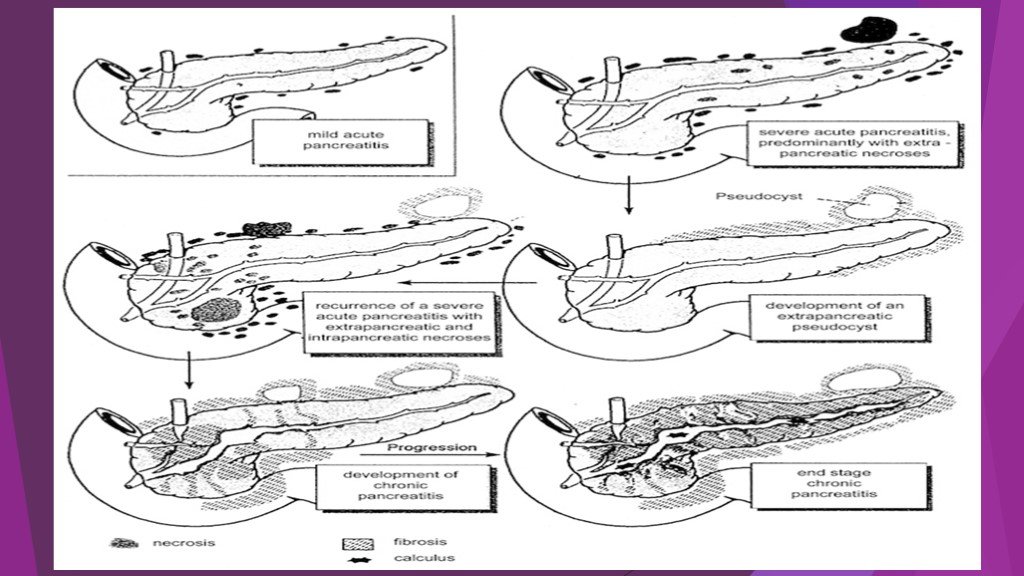
1. Отечный (интерстициальный) панкреатит. 2. Некротический (панкреонекроз) стерильный панкреатит : по характеру некротического поражения: жировой, геморрагический, смешанный; по распространенности поражения: мелкоочаговый, крупноочаговый, субтотальный, тотальный; по локализации: с поражением головки, тела, хвоста, всех отделов поджелудочной железы. 3. Некротический (панкреонекроз) инфицированный панкреатит.
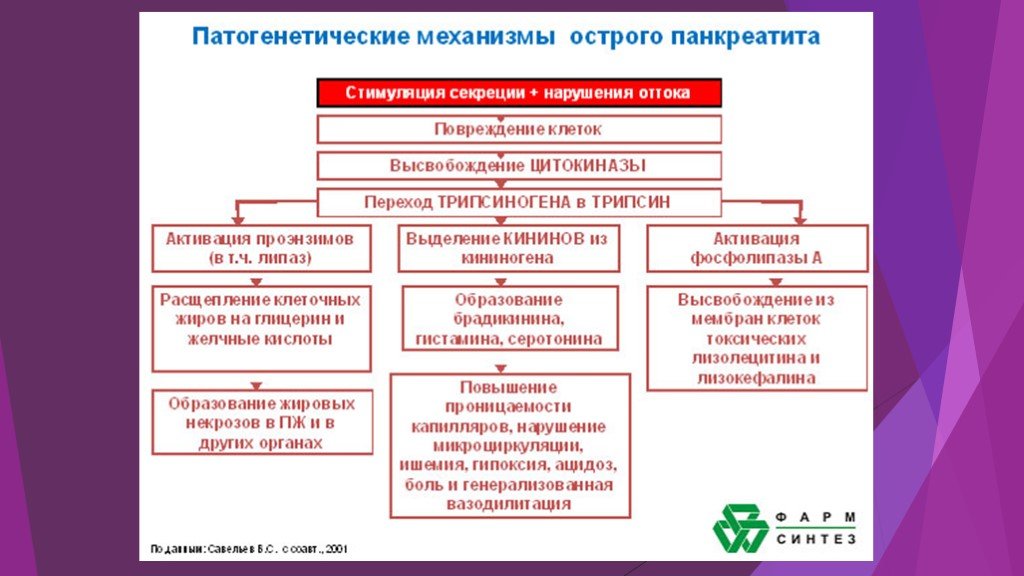
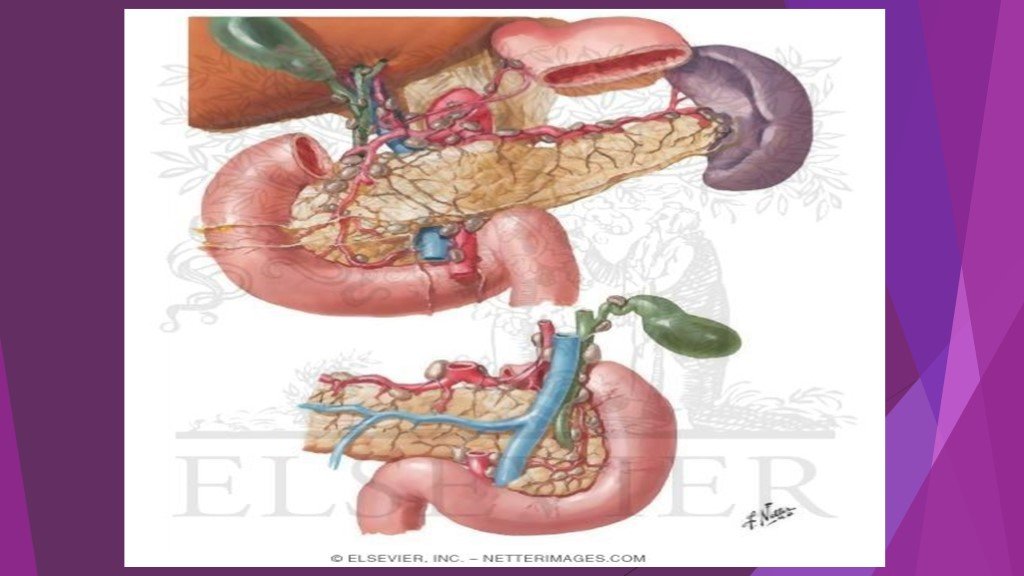
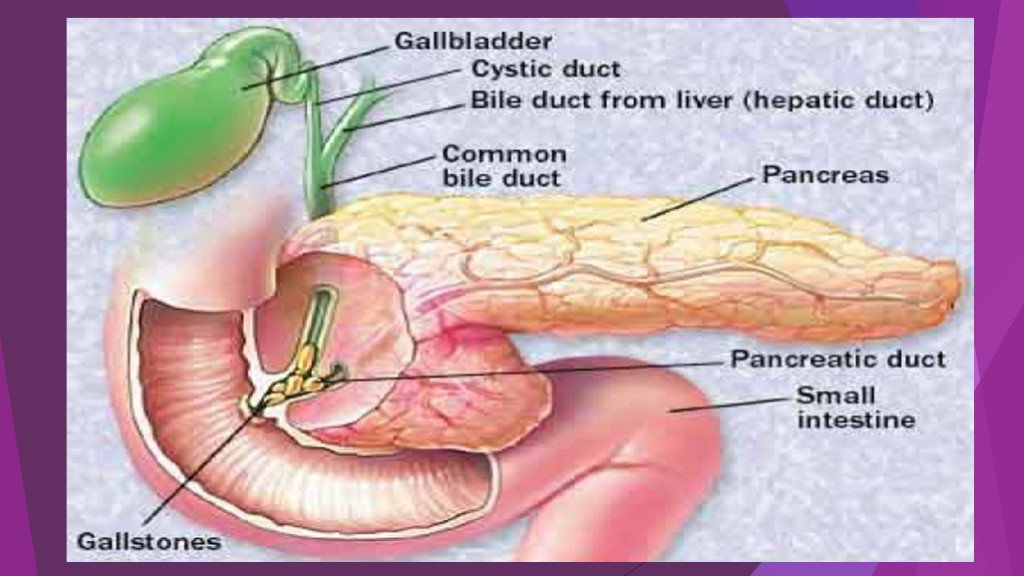
Острый панкреатит – это воспалительно-некротическое поражение поджелудочной железы, в основе которого лежат процессы ферментного аутолиза («самопереваривания») панкреатоцитов с последующим развитием некроза, дегенерации железы и возможным присоединением вторичной инфекции.

Слайд 3Фазы течения острого панкреатита
1. фаза энзимной токсемии ( 7-10 суток от начала заболевания) 2. фаза проявлений полиорганной недостаточности ( с 3-10 суток) 3. фаза деструктивных осложнений ( с 7-10 суток) - период асептических деструктивных осложнений - период гнойных деструктивных осложнений ( 2-3 неделя заболевания)
Слайд 4Осложнения острого панкреатита
1. Перипанкреатический инфильтрат. 2. Инфицированный панкреонекроз. 3. Панкреатогенный абсцесс. 4. Псевдокиста: стерильная, инфицированная 5. Панкреатогенный ферментативный (абактериальный) асцит-перитонит. 6. Инфицированный (гнойный) перитонит. 7. Септическая флегмона забрюшинной клетчатки: парапанкреатической, параколической, паранефральной, тазовой. 8. Механическая желтуха. 9. Внутренние и наружные дигестивные свищи.
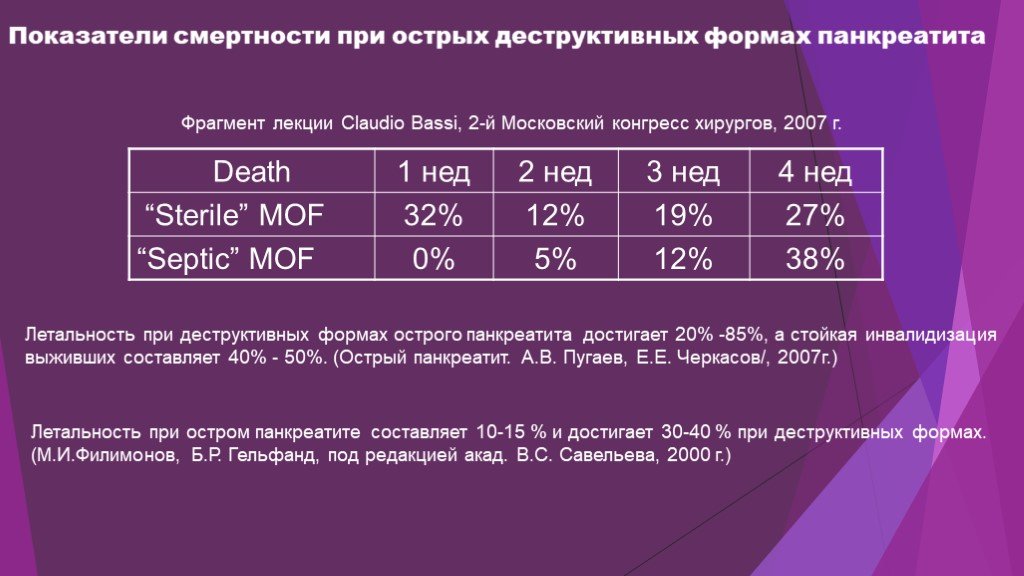
Слайд 5Показатели смертности при острых деструктивных формах панкреатита
Фрагмент лекции Claudio Bassi, 2-й Московский конгресс хирургов, 2007 г.
Летальность при деструктивных формах острого панкреатита достигает 20% -85%, а стойкая инвалидизация выживших составляет 40% - 50%. (Острый панкреатит. А.В. Пугаев, Е.Е. Черкасов/, 2007г.)
Летальность при остром панкреатите составляет 10-15 % и достигает 30-40 % при деструктивных формах. (М.И.Филимонов, Б.Р. Гельфанд, под редакцией акад. В.С. Савельева, 2000 г.)

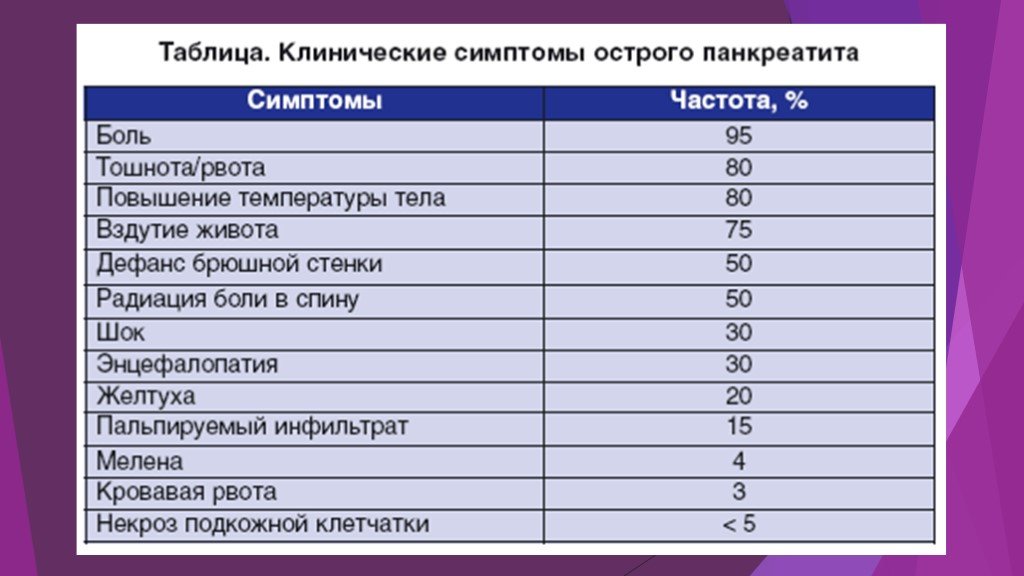
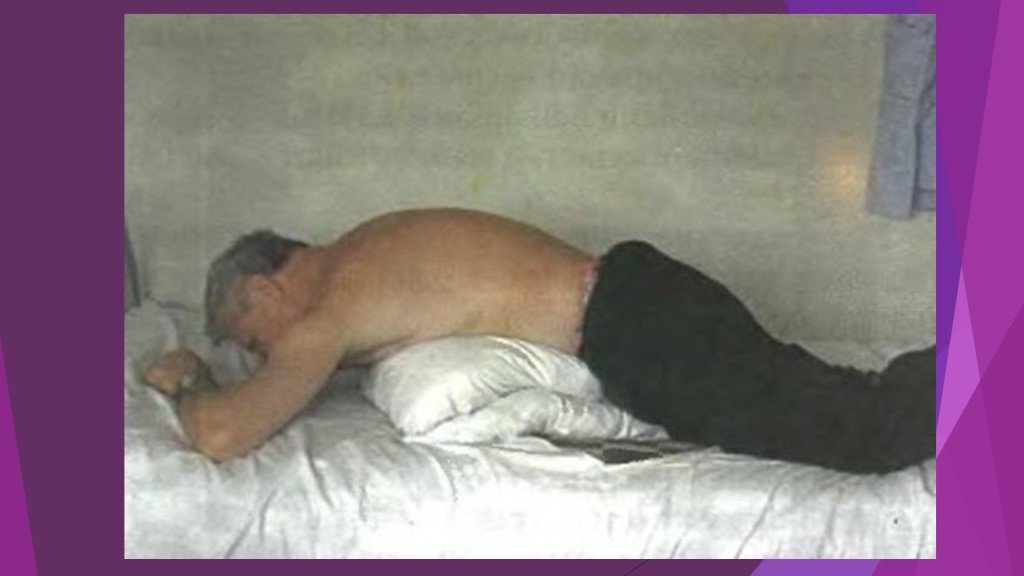
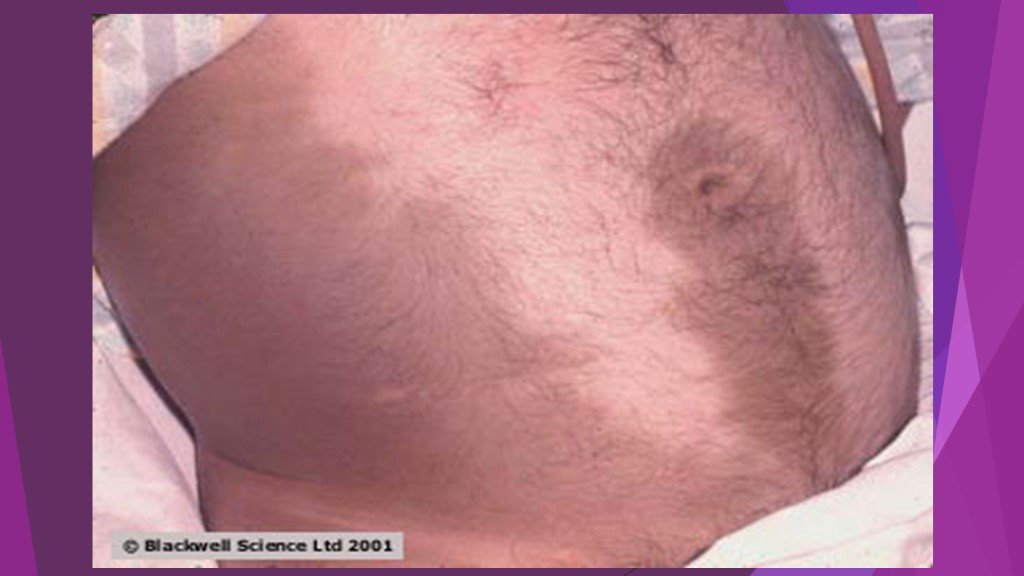
Слайд 7Специфические симптомы острого панкреатита: Симптом Воскресенского – исчезновение пульсации брюшной аорты в эпигастральной области при глубокой пальпации. Симптом Керте – легкое напряжение брюшных мышц или ригидность их в эпигастрии и болезненность по ходу поджелудочной железы. Симптом Мейо – Робсона – болезненность при пальпации в реберно-позвоночном углу слева. Симптомы Ортнера, Мюсси обычно положительны слева.
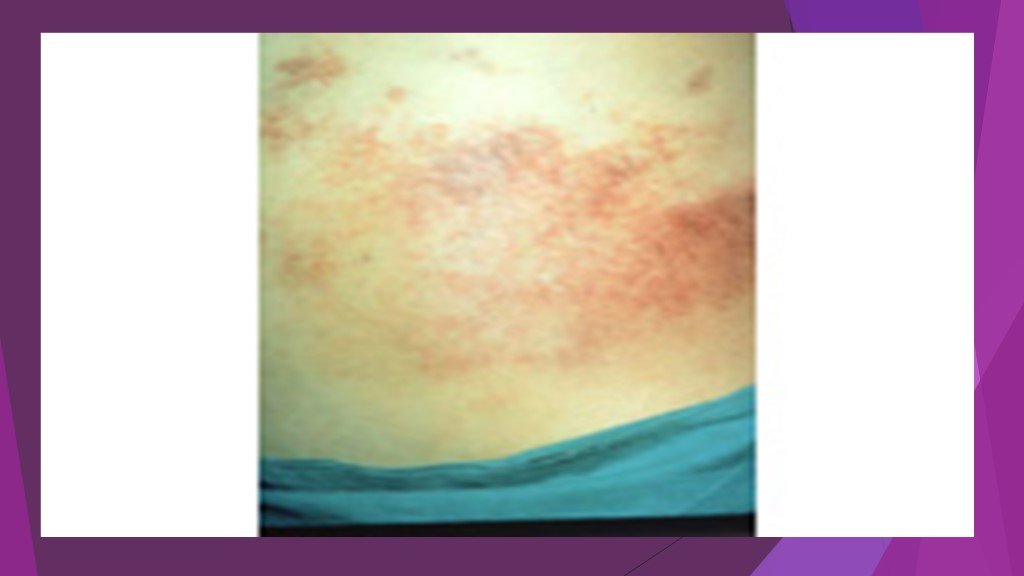
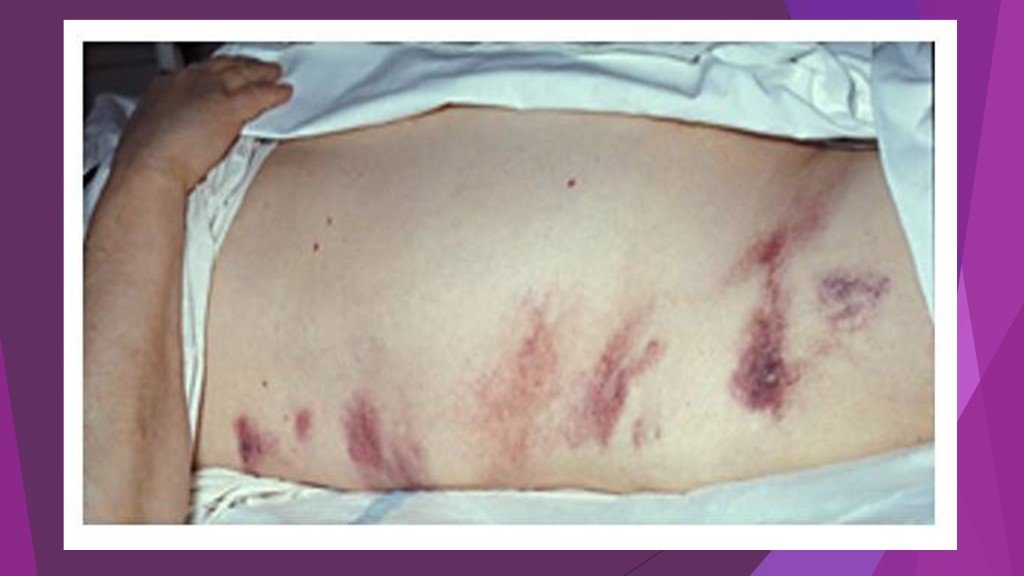
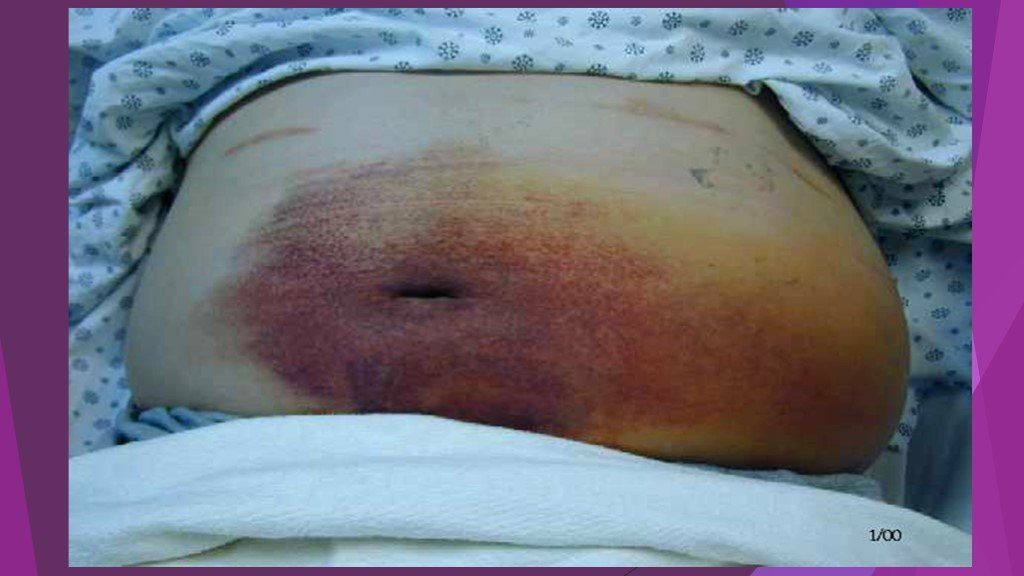
Симптом Куллена – желтовато-цианотичная окраска в области пупка. Симптом Грея – Тернера – цианоз кожи живота. Симптом Мондора – появление фиолетовых пятен на коже лица и туловища. При наличии панкреатогенного перитонита появляется симптом Щеткина – Блюмберга.

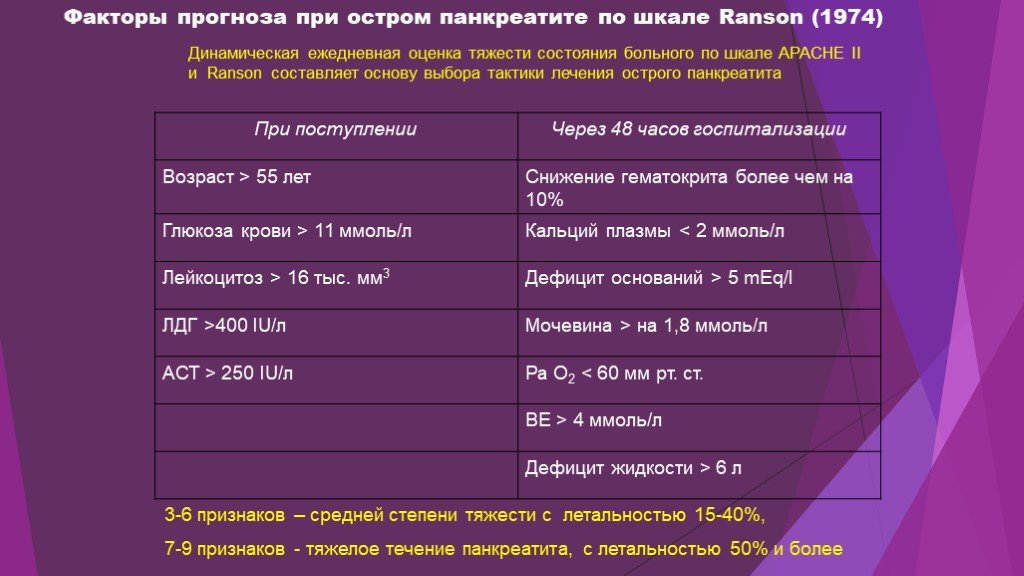
Слайд 8Факторы прогноза при остром панкреатите по шкале Ranson (1974)
Динамическая ежедневная оценка тяжести состояния больного по шкале APACHE II и Ranson составляет основу выбора тактики лечения острого панкреатита
3-6 признаков – средней степени тяжести с летальностью 15-40%, 7-9 признаков - тяжелое течение панкреатита, с летальностью 50% и более
Слайд 10Диагностика острого панкреатита
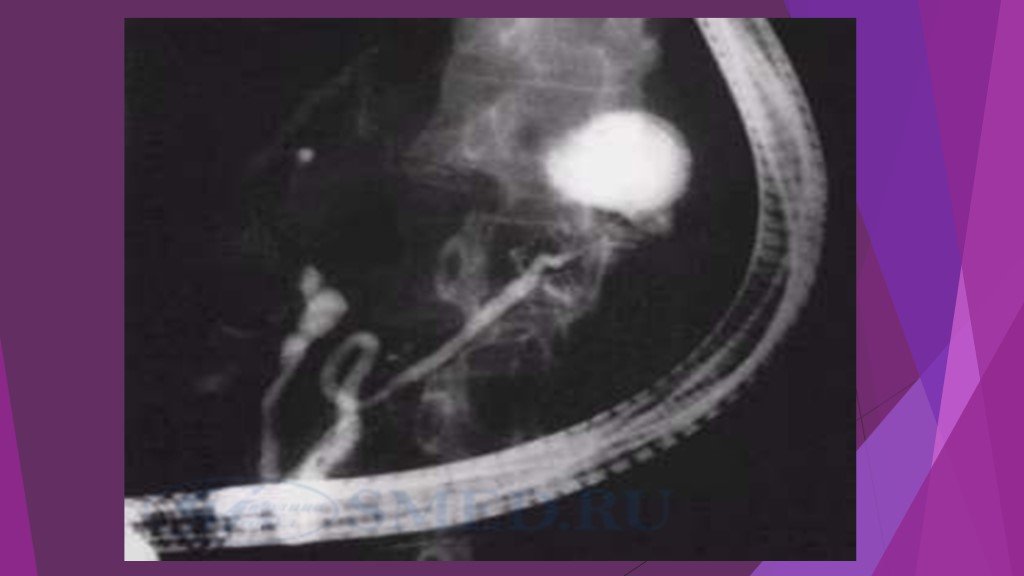
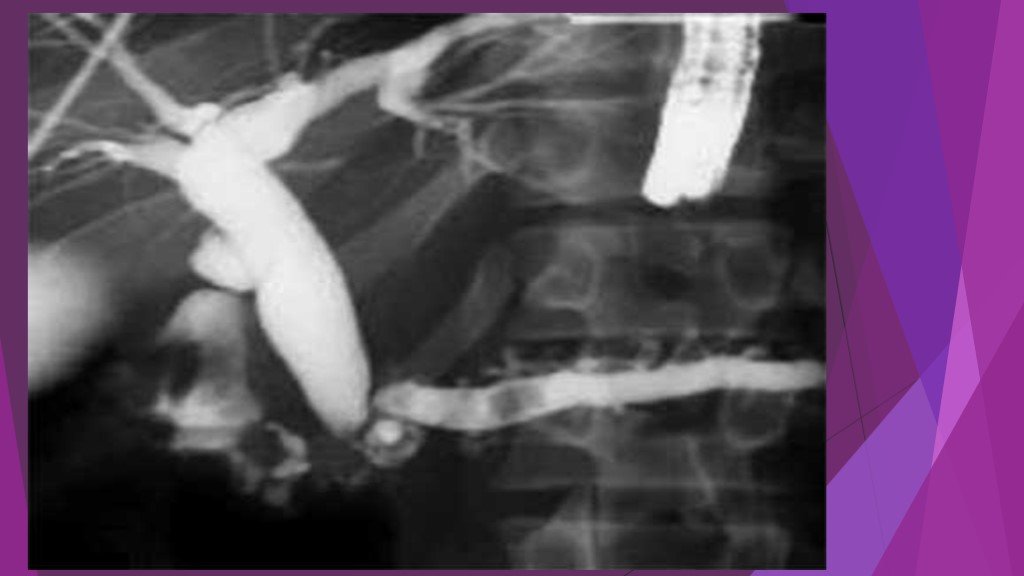
активность панкреатических ферментов в крови (амилаза, липаза), моче (диастаза), перитонеальном экссудате. динамика показателей гомеостаза (лейкоциты крови, гематокрит, глюкоза, билирубин, мочевина, креатинин, общий белок, альбумин, АЛТ, АСТ, ЩФ, ЛДГ, Na, К, Са, Сl, газы крови) комплексное инструментальное обследование: УЗИ забрюшинного пространства и брюшной полости, ФГДС, компьютерную томографию с контрастированием 2 или 3 зон, диагностическую лапароскопию. По показаниям выполняется ЭРХПГ+ ЭПСТ (камень БДС)
Верификация диагноза должна быть проведена в течение 1- 2 суток с момента госпитализации.

Слайд 11Консервативное лечение острого панкреатита заключается, прежде всего, в создании «функционального покоя» поджелудочной железе, чтобы свести к минимуму ее экзокринную функцию и тем самым разорвать порочный круг процесса аутолиза железы. С этой целью применяются постельный режим, полный голод, холод на эпигастральную область, назогастральный зонд в случае пареза желудка с аспирацией его содержимого, парентеральное введение октреотида (сандостатина, соматостатина), снижение кислотности желудочного сока (блокаторы «протонной помпы» – омепразол, лосек, или блокаторы Н2-гистаминовых рецепторов – квамател), атропин подкожно. Другим направлением консервативной терапии является ингибиция циркулирующих в крови протеолитических ферментов путем внутривенного введения контрикала или его аналогов. Очень важным компонентом лечения является сбалансированная инфузионная терапия (в/в введение физиологического раствора хлорида натрия, 5% раствора глюкозы и др.), которая бы восполняла дефицит циркулирующей крови, оказывала дезинтоксикационное действие и улучшала микроциркуляцию. С первого же дня течения тяжелой формы панкреатита (панкреонекроза) показано парентеральное введение антибиотиков широкого спектра действия с целью профилактики гнойно-септических осложнений и их лечения. Для профилактики синдрома диссеминированного внутрисосудистого свертывания крови показано введение гепарина, лучше в виде низкомолекулярных его форм (клексана, фраксипарина или фрагмина). В случае выраженной и нарастающей интоксикации организма показаны внепочечные способы очищения крови – плазмаферез, гемосорбция и др. нутритивная поддержка

Слайд 12Показания к лечебно-диагностической лапароскопии
Дифференциальный диагноз перитонита различной этиологии. Клинически диагностированный панкреонекроз для верификации его формы и дренирования (лаважа) брюшной полости при ферментативном перитоните. Выполнение лапароскопической холецистостомии при гипертензии в билиарном тракте.
Деструктивный панкреатит: алгоритм диагностики и лечения. В.С.Савельев, М.И.Филимонов, Б.Р.Гельфанд, С.З.Бурневич, 2000 г.
Слайд 13Показания к хирургическому лечению панкреонекроза (лапаротомия)
Инфицированный панкреонекроз, панкреатогенный абсцесс, септическая флегмона забрюшинной клетчатки, гнойный перитонит неэффективность комплексной интенсивной консервативной терапии в течение первых 3-5 суток, проявляющаяся в нарастании симптомов полиорганной недостаточности Распространенность некроза превышает 50% паренхимы ПЖ и/или обширное распространение некроза на забрюшинное пространство (по данным КТ) Панкреатогенный перитонит

Слайд 14Методы дренирующих операций забрюшинного пространства и брюшной полости при панкреонекрозе
"Закрытый" метод дренирующих операций - активное дренирование забрюшинной клетчатки и брюшной полости в условиях анатомической целостности полости сальниковой сумки и брюшной полости. Установка многоканальных дренажей для введения антисептических растворов в очаг деструкции с постоянной активной аспирацией. Контроль за очагом деструкции и функцией дренажей осуществляется по результатам УЗИ, КТ, видеооптической техники,фистулографии. Применяют методы эндоскопического дренирования и санации забрюшинного пространства через поясничный внебрюшинный доступы. Все большее распространение получают малоинвазивные хирургические методы чрескожного пункционного дренирования парапанкреатической зоны и других отделов забрюшинной клетчатки, желчного пузыря под контролем УЗИ и КТ. Малоинвазивные вмешательства легко выполнимы, малотравматичны и эффективны при обоснованном показании и соблюдении методологии. При неэффективности вышеперечисленных методов дренирования при панкреонекрозе показана лапаротомия.

Слайд 15Открытый метод дренирующих операций
Основными показаниями к "открытому" методу дренирования забрюшинного пространства являются: - крупномасштабные формы панкреонекроза в сочетании с поражением забрюшинной клетчатки; - инфицированный панкреонекроз и панкреатогенный абсцесс в сочетании с крупноочаговыми формами инфицированного панкреонекроза; - релапаротомия после неэффективного "закрытого" или "полуоткрытого" методов дренирования. Основные варианты технических решений, определяемых распространенностью и характером поражения забрюшинного пространства и брюшной полости: - панкреатооментобурсостомию + люмботомию (+ лапаростомию) и дренированием всех зон некроза дренажами Пенроза в комбинации с многопросветными трубчатыми конструкциями Выполнение адекватных некрсеквестрэктомий проводятся в программируемом режиме с интервалом 48-72 ч.
установка трубчатых многопросветных дренажных конструкций в комбинации с дренажем Пенроза. В этих условиях лапаротомную рану ушивают послойно, а комбинированную конструкцию дренажей выводят через широкую контрапертуру в пояснично-боковых отделах живота (люмботомия). смена дренажных конструкций отсрочена на 5 -7 сут.
Полуоткрытый метод дренирования
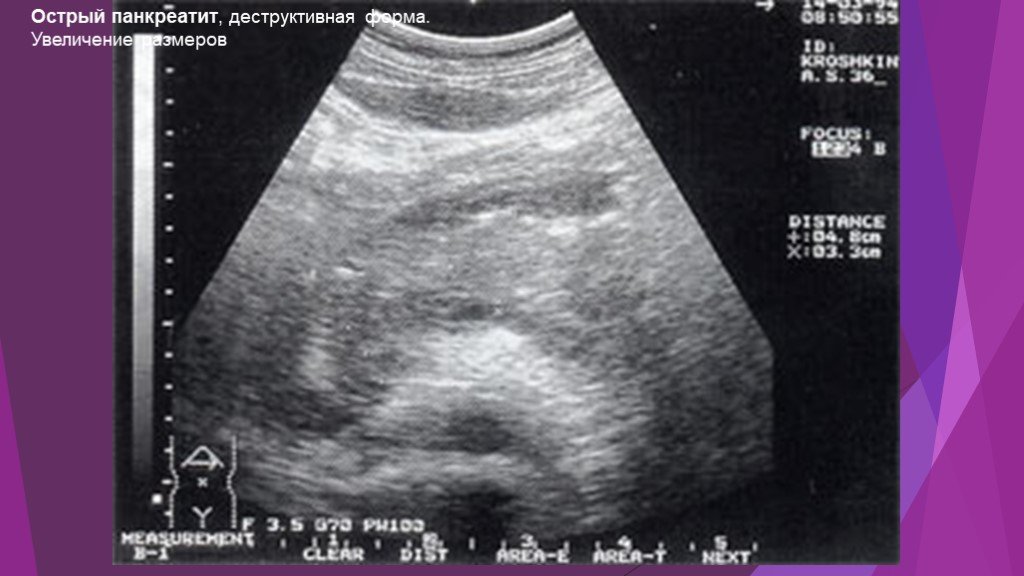
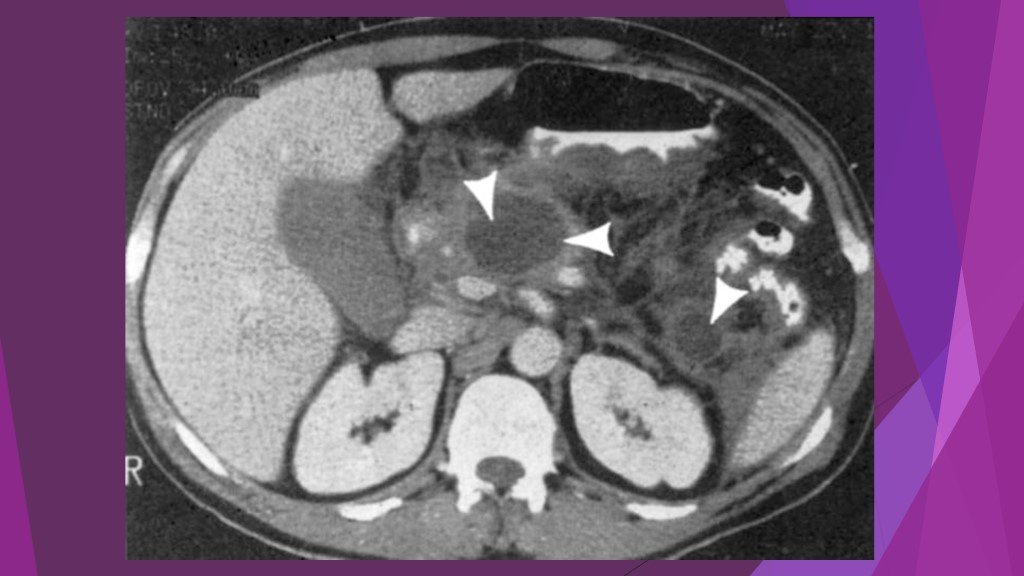
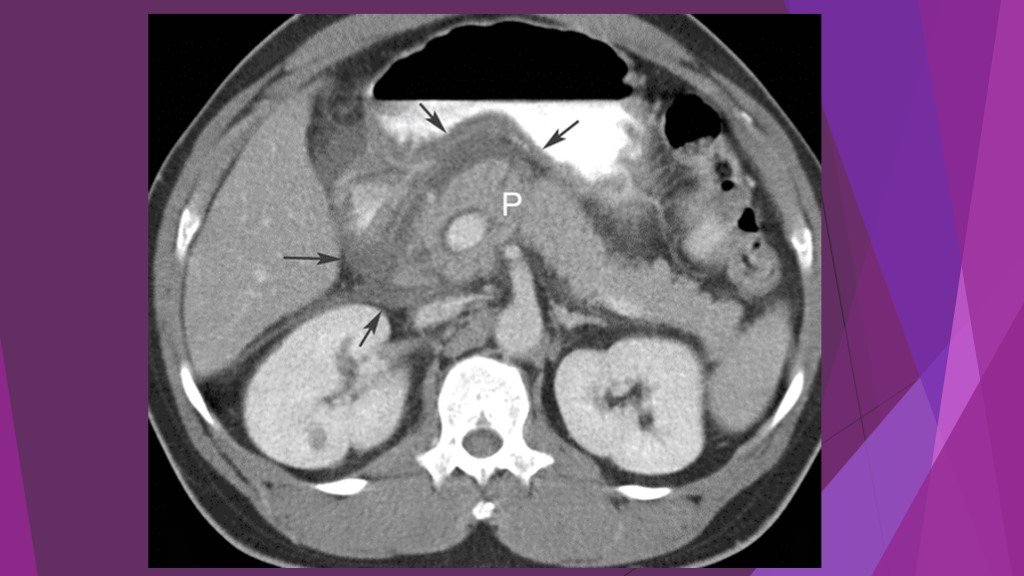
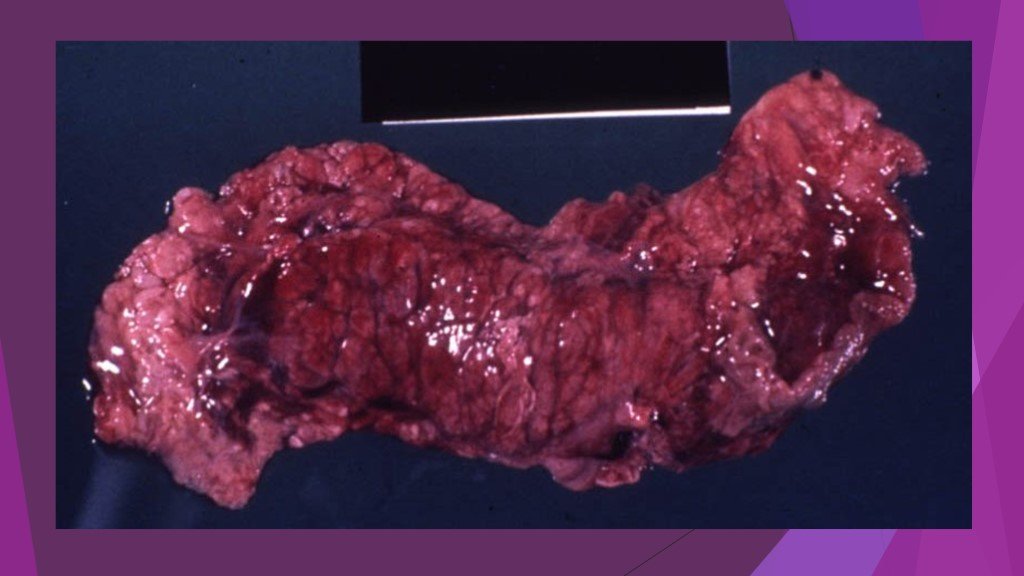
Слайд 25Острый панкреатит, деструктивная форма. Увеличение размеров
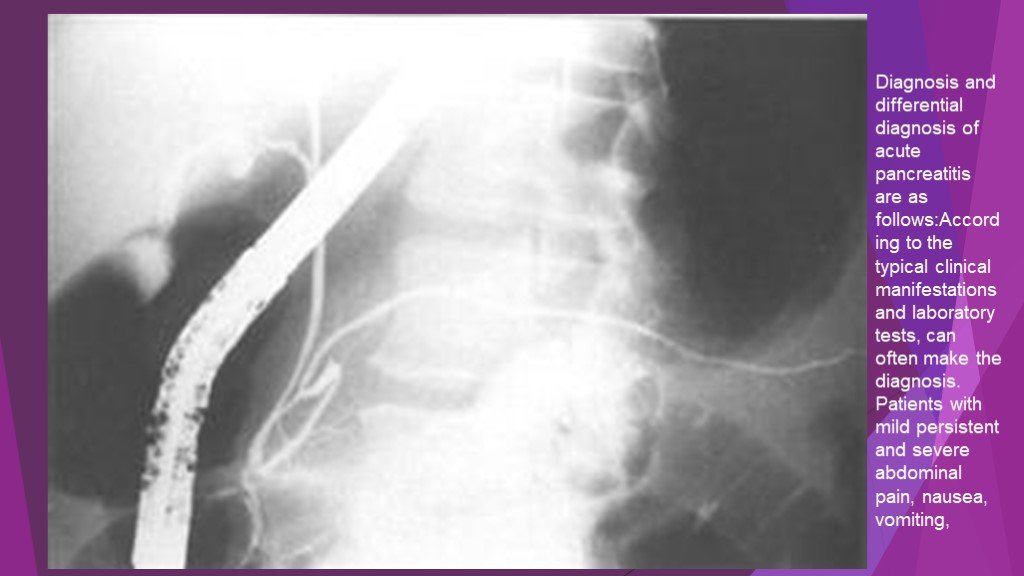
Слайд 35Diagnosis and differential diagnosis of acute pancreatitis are as follows:According to the typical clinical manifestations and laboratory tests, can often make the diagnosis. Patients with mild persistent and severe abdominal pain, nausea, vomiting,
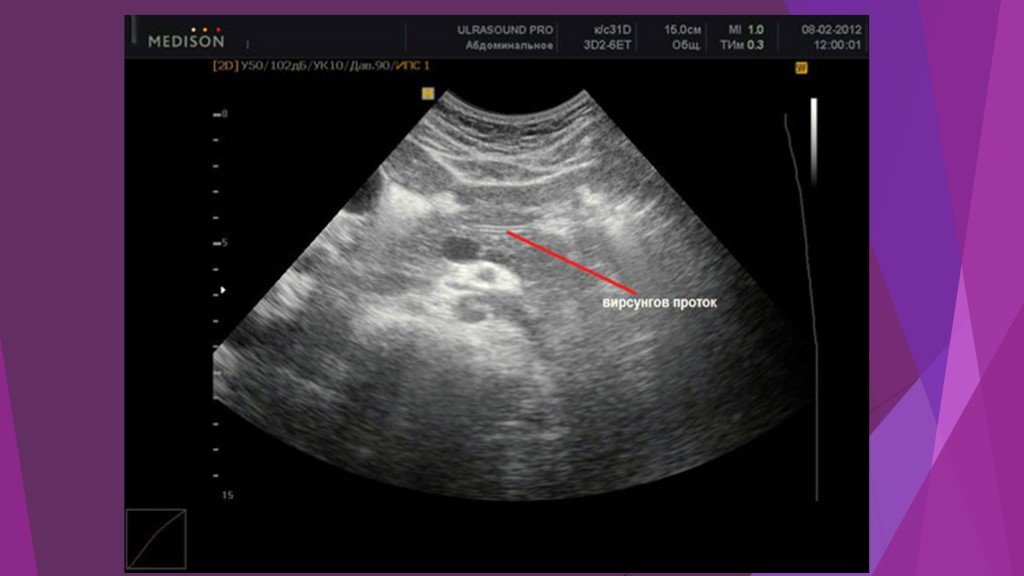
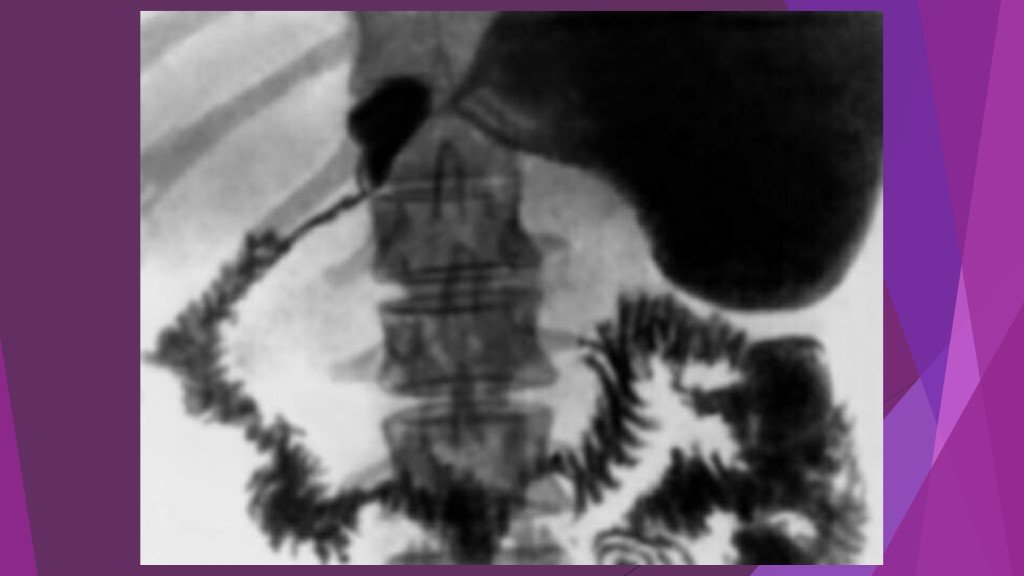
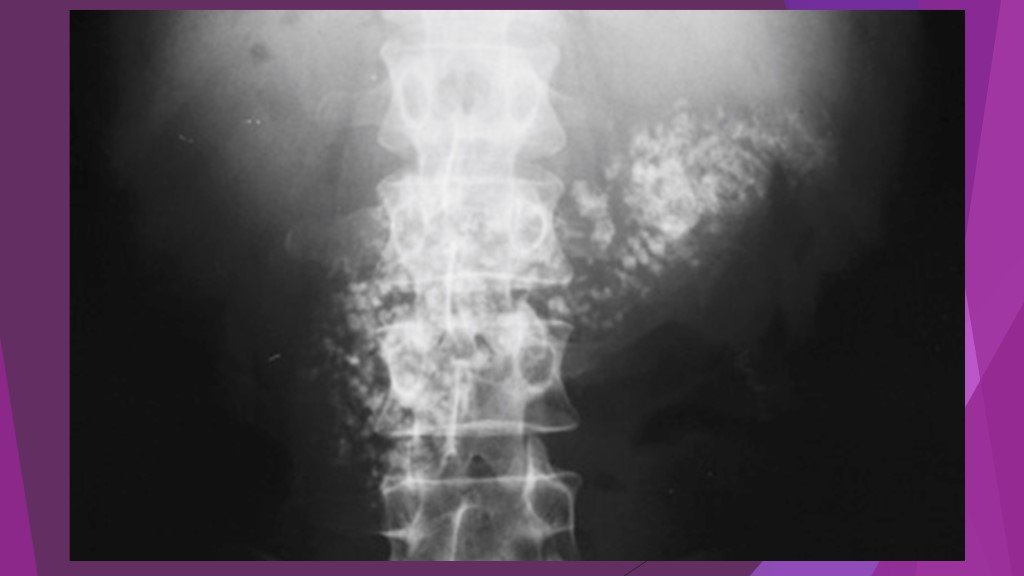
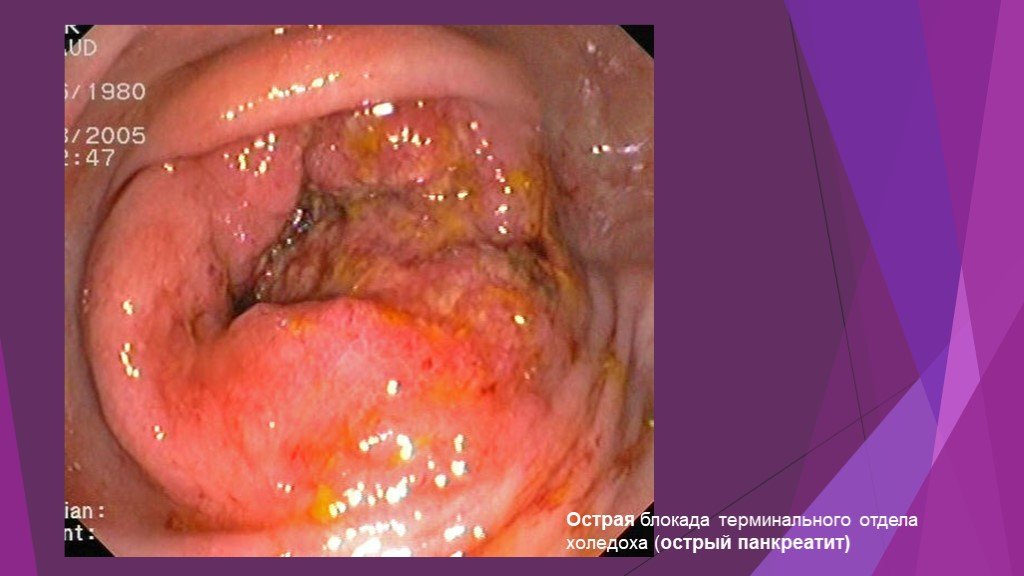
Слайд 39Острая блокада терминального отдела холедоха (острый панкреатит)
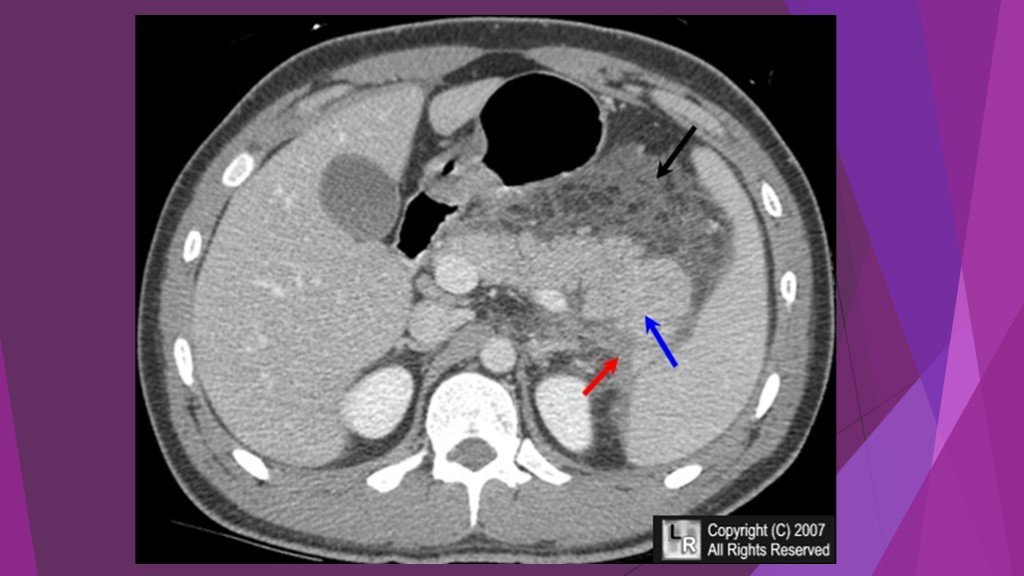
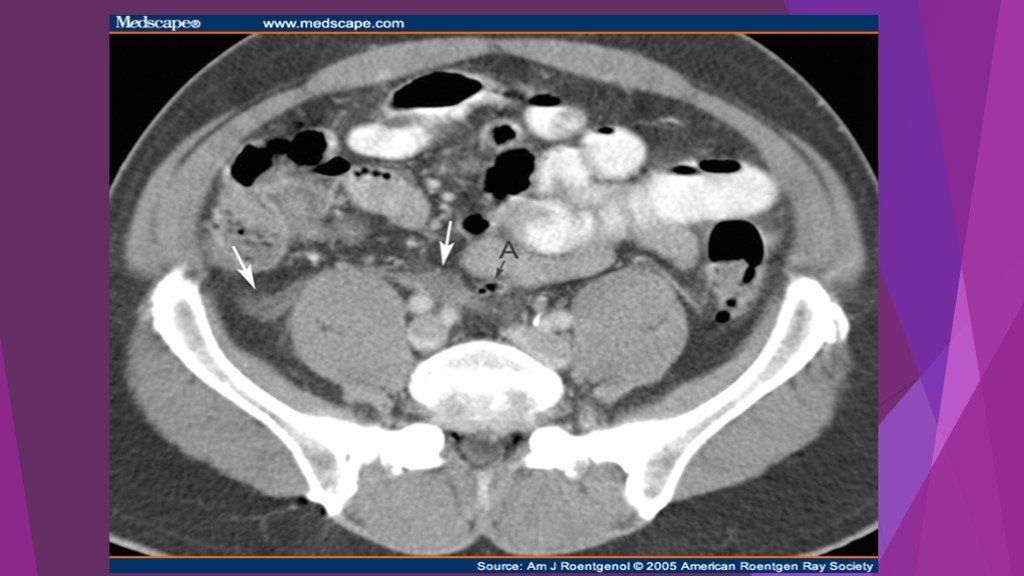
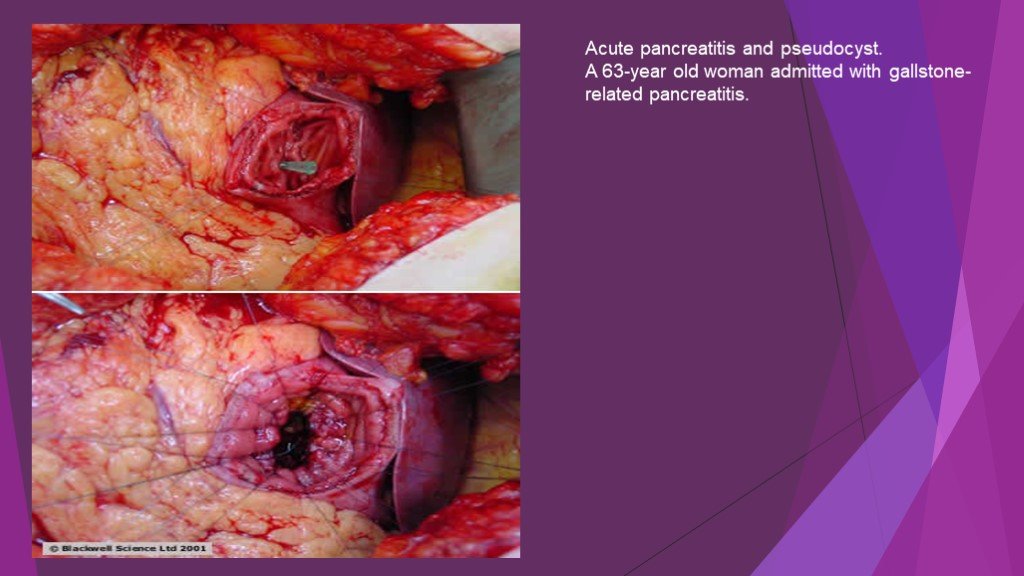
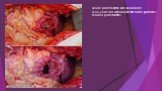
Слайд 44Acute pancreatitis and pseudocyst. A 63-year old woman admitted with gallstone-related pancreatitis.
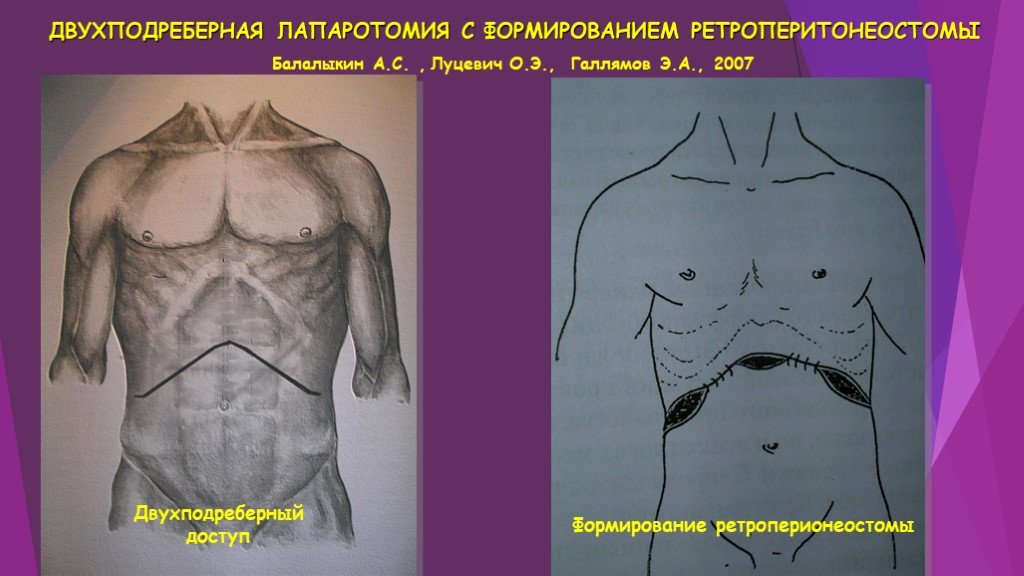
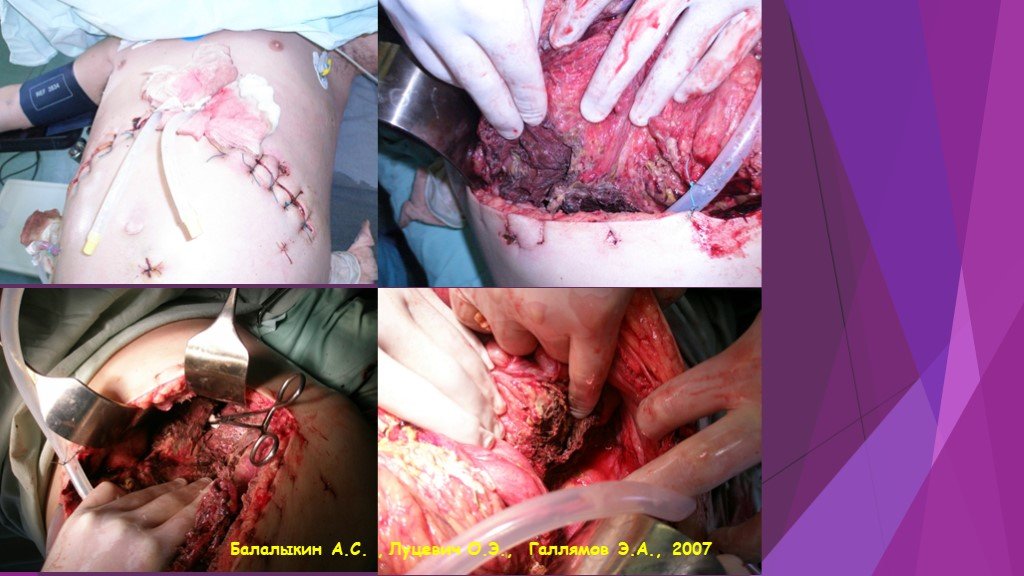
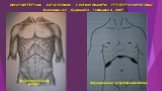
Слайд 45ДВУХПОДРЕБЕРНАЯ ЛАПАРОТОМИЯ С ФОРМИРОВАНИЕМ РЕТРОПЕРИТОНЕОСТОМЫ
Двухподреберный доступ
Формирование ретроперионеостомы
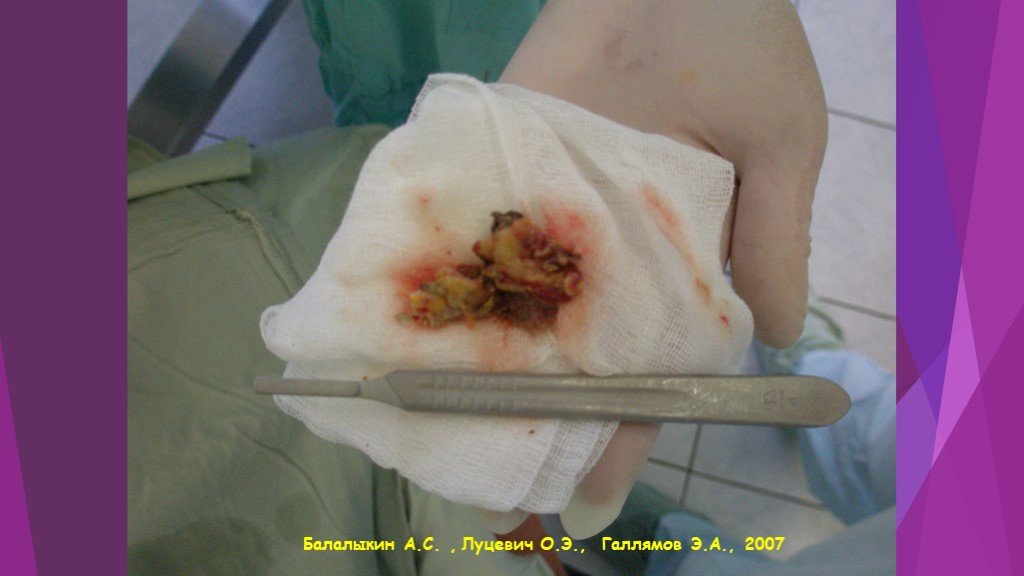
Балалыкин А.С. , Луцевич О.Э., Галлямов Э.А., 2007
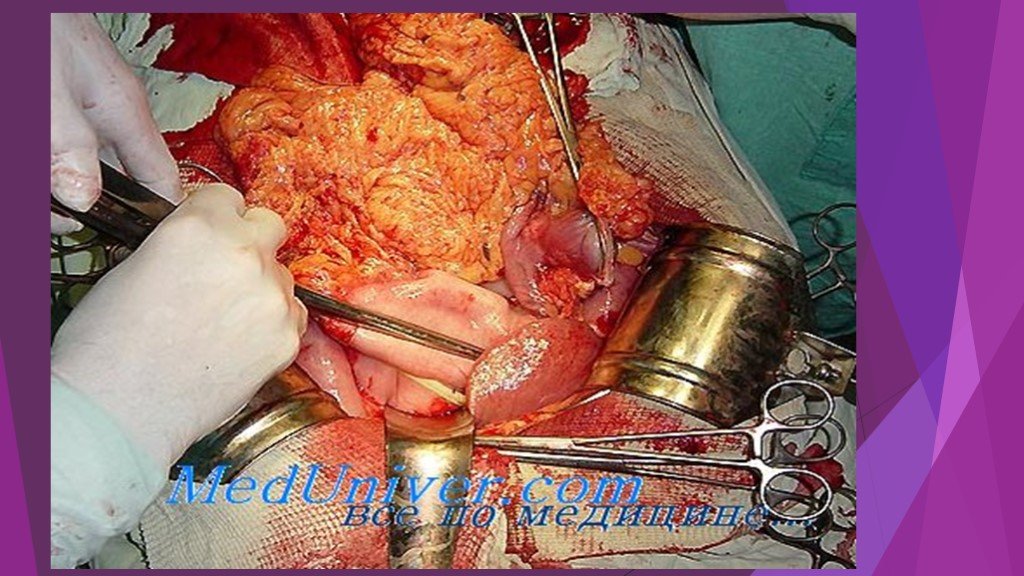
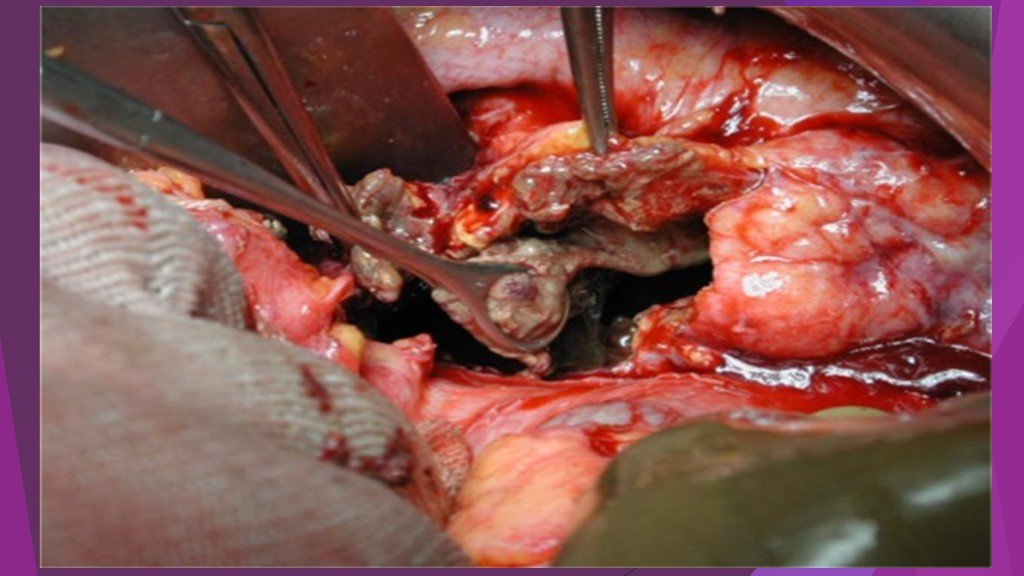
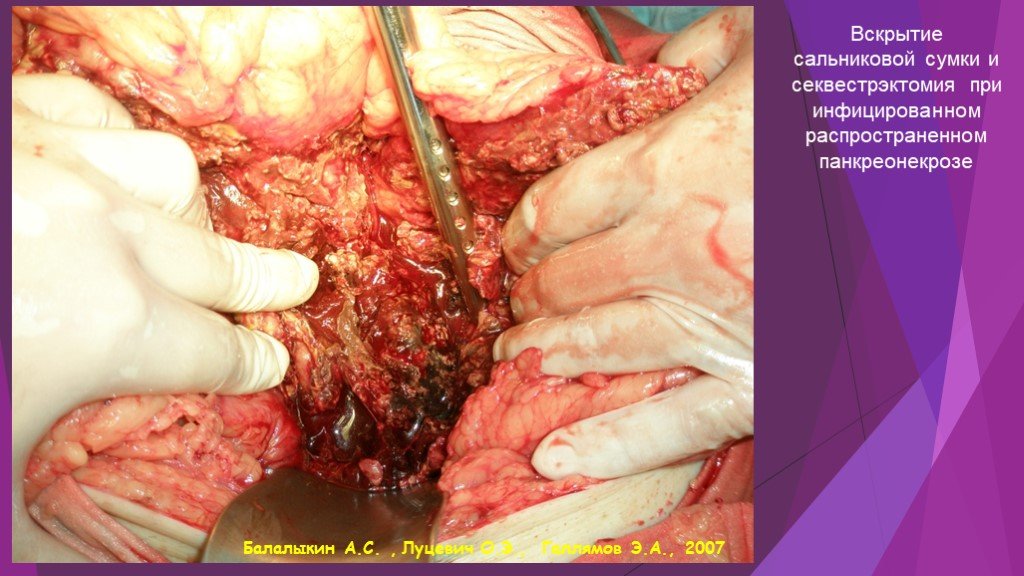
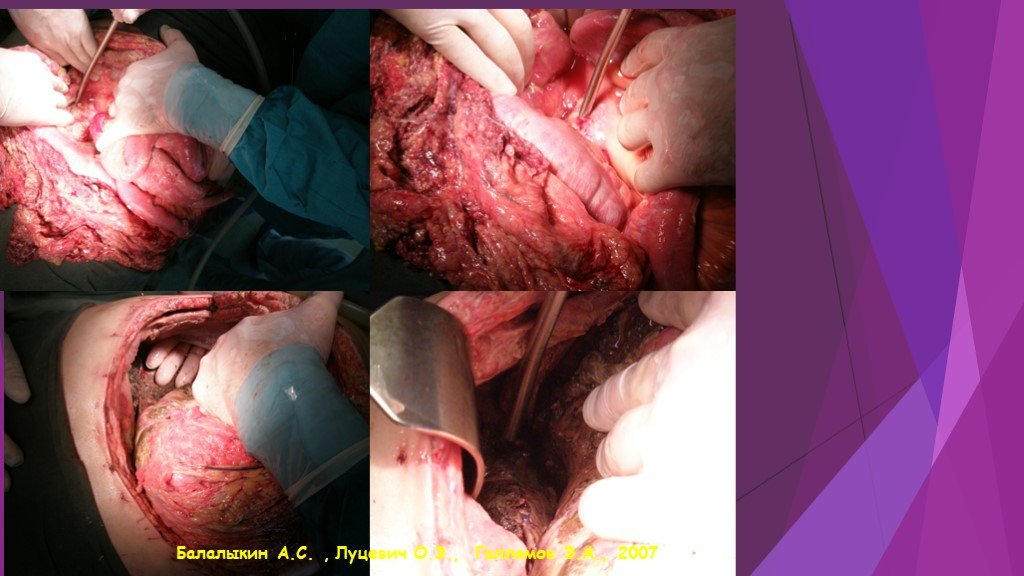
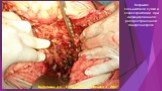
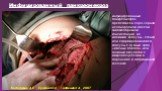
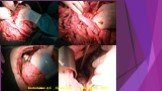
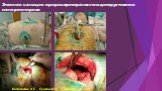
Слайд 46Вскрытие сальниковой сумки и секвестрэктомия при инфицированном распространенном панкреонекрозе
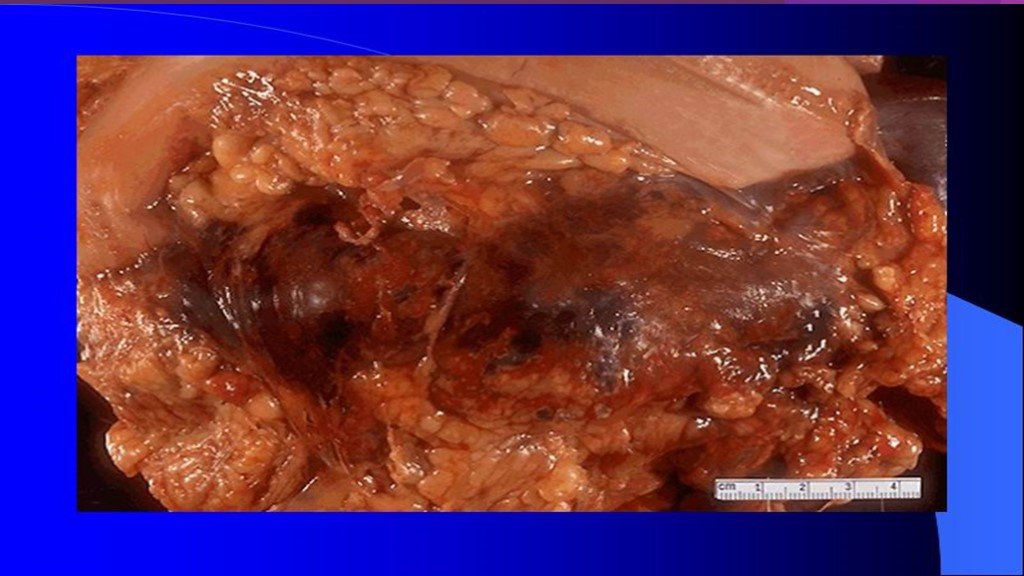
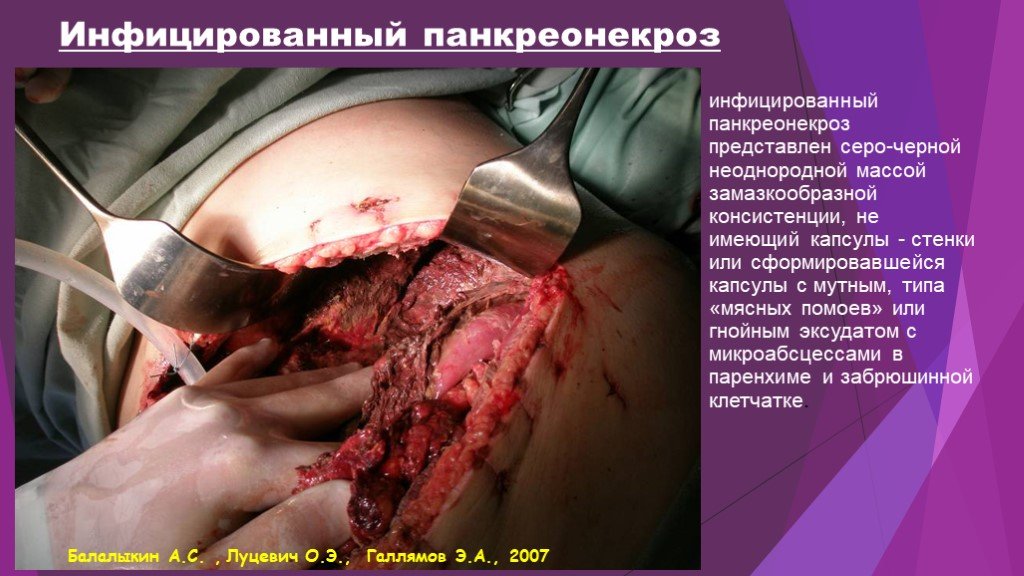
Слайд 47Инфицированный панкреонекроз
инфицированный панкреонекроз представлен серо-черной неоднородной массой замазкообразной консистенции, не имеющий капсулы - стенки или сформировавшейся капсулы с мутным, типа «мясных помоев» или гнойным эксудатом с микроабсцессами в паренхиме и забрюшинной клетчатке.
Слайд 48
Слайд 49
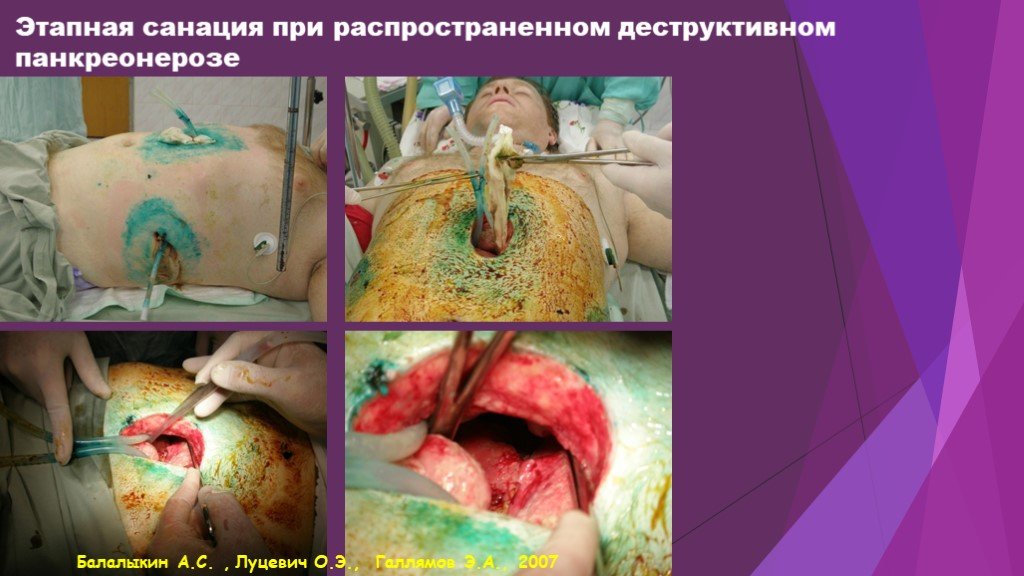
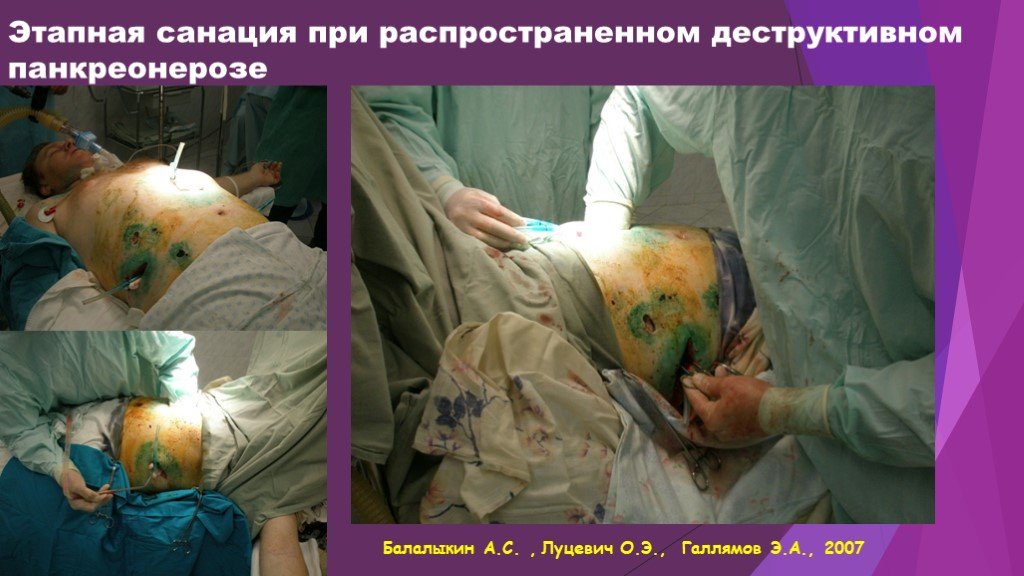
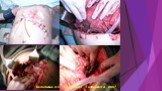
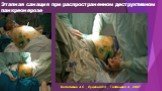
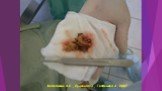
Слайд 50Этапная санация при распространенном деструктивном панкреонерозе
Слайд 51
Слайд 52