Слайд 1кафедра акушерства и гинекологии
Слайд 2ОЦЕНКА ГОТОВНОСТИ ОРГАНИЗМА БЕРЕМЕННОЙ К РОДАМ. ФИЗИОЛОГИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ. ПРИНЦИПЫ ВЕДЕНИЯ НОРМАЛЬНЫХ РОДОВ. ПАРТОГРАММА.
Слайд 3По определению ВОЗ, нормальные роды – это роды со спонтанным началом и прогрессом родовой деятельности у беременной группы низкого риска в сроке беременности 37-42 недели, в головном предлежании плода затылочного вида, с удовлетворительным состоянием матери и новорожденного после родов.
Слайд 4Роды являются сложным физиологическим процессом, возникающим в результате взаимодействия многих органов и систем организма беременной женщины и состоящим в изгнании жизнеспособного плода и элементов плодного яйца.
Слайд 5До настоящего времени причины наступления родов остаются не вполне ясными, однако общепризнано, что в сложном и надежном механизме, контролирующем начало родов, участвуют многие факторы.
Слайд 6В этот сложный и многокомпонентный процесс вовлечены и гипоталамо-гипофизарная системы, структуры лимбического комплекса, в первую очередь миндалевидных ядер, и спинного мозга.
Слайд 7К концу беременности у женщин отмечается усиление реакций на интероцептивные раздражители с шейки матки и формируется родовая доминанта, определяющая наступление и правильное течение родов.
Слайд 8Важная роль в развитии родовой деятельности принадлежит гормональным факторам: эстрогенам, меланотонину, простагландинам, окситоцину, серотонину, катехоламинам, холинэстеразе, ацетилхолину, норадреналину, гистамину и хининовой системе.
Слайд 9Большая роль в развитии родовой деятельности принадлежит фетоплацентарному комплексу.
Слайд 10Перед началом родов под влиянием нейрогуморальных изменений в матке преобладает активность альфа-адренорецепторов. В клетках миометрия снижается мембранный потенциал, увеличивается их возбудимость, усиливается спонтанная активность, повышается чувствительность к контрактильным веществам.
Слайд 11При снижении мембранного потенциала все клетки миометрия могут генерировать возбуждение, однако в матке существует группа клеток, где это возбуждение возникает в первую очередь и затем распространяется на всю матку.
Слайд 12На протяжении всей беременности в организме женщины происходят изменения, которые помогают выносить беременность и родить здорового ребенка.
Слайд 13Как определить готовность организма беременной к родам?
Слайд 14В последние 1,5—2 недели беременности заканчивается подготовка организма женщины к предстоящим родам. Эта подготовка охватывает все органы и системы, от центров высшей нервной деятельности до матки.
Слайд 15Наиболее ярко выраженные изменения происходят в половых органах. Диагностика состояния полового аппарата осуществляется с помощью обычных клинических методов обследования беременной и несложных тестов.
Слайд 16К ним относятся: определение «зрелости» шейки матки, окситоциновый тест, нестрессовый тест, маммарный тест, цитологическое исследование влагалищных мазков.
Слайд 171. «Зрелость» шейки матки может быть точно определена при влагалищном исследовании.
Слайд 18При пальпаторной оценке состояния шейки матки определяют (на этих данных строится шкала Бишопа) ее консистенцию степень укорочения, степень проходимости шеечного канала, расположение шейки матки в полости малого таза, состояние нижнего сегмента матки при пальпации через влагалищные своды, изменение формы шеечного канала и соотношение длины влагалищной части шейки матки и длины шеечного канала.
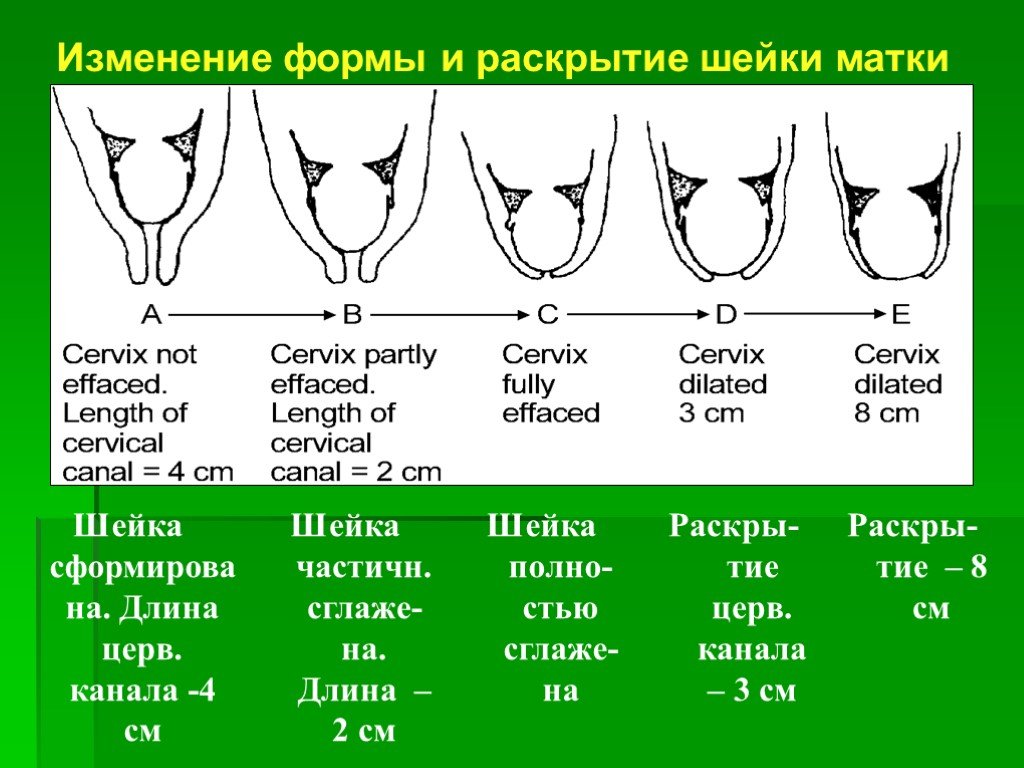
Слайд 19По совокупности этих признаков различают 4 разновидности состояния шейки матки: «незрелая», «созревающая», «не полностью созревшая» и «зрелая».
Слайд 202. Окситоциновый тест проводят для определения реактивности миометрия на внутривенное введение пороговой дозы окситоцина, способной вызывать сокращение матки.
Слайд 213. Нестрессовый тест - с помощью кардиотокографа регистрируют спонтанную сократительную активность матки и сердечную деятельность плода на протяжении 40—60 мин.
Слайд 224. Маммарный тест. Немедикаментозный тест основан на появлении эндогенного окситоцина при раздражении сосков и ареол у беременной, который регистрируется возникновением сокращения матки с помощью кардиотокографа.
Слайд 235. Кольпоцитологический тест. Цитологическое исследование влагалищных мазков позволяет оценить гормональный баланс женщины в последние дни беременности.
Слайд 24К концу беременности организм женщины готов к родам.
Слайд 25С началом спонтанной родовой деятельности начинается собственно процесс родов в течении которого все моменты важны, однако само рождение плода проходит по определенным закономерностям, т.е. с соблюдением определенного биомеханизма родов.
Слайд 26Биомеханизмом родов называется совокупность всех движений, которые совершает плод при прохождении через родовые пути матери.
Слайд 27В процессе рождения доношенный плод, имеющий довольно большие размеры и неправильную форму, должен преодолеть костное кольцо малого таза, имеющее относительно небольшие размеры и неправильную форму. Это становится возможным только потому, что плод продвигается по родовому каналу совершая сложные поступательно-вращательные движения.
Слайд 28Таких движений 5: сгибание и разгибание головки в горизонтальной плоскости, внутренний поворот вокруг вертикальной оси, боковое отклонение головки (асинклитическое), маятникообразное или качательное движение головки с попеременным отклонением сагиттального шва от оси таза. конфигурации головки плода: захождение костей черепа друг на друга.
Слайд 29Эти движения и обусловливают собственно МОМЕНТЫ БИОМЕХАНИЗМА родов: 1 момент - сгибание головки 2 момент – внутренний поворот головки 3 момент – разгибание головки 4 момент – внутренний поворот туловища и наружный поворот головки
Слайд 30Роды — безусловный рефлекторный акт, направленный на изгнание плодного яйца из полости матки по достижении последним определенной степени зрелости.
Слайд 31В течение родового акта выделяют 3 периода: I — период раскрытия; II — период изгнания; III — последовый период.
Слайд 32Женщина с началом родовой деятельности называется роженицей, после окончания родов — родильницей.
Слайд 33Период раскрытия (1 период родов)— промежуток времени от начала регулярной родовой деятельности до полного раскрытия шейки матки. В I периоде родов за счет схваток происходит раскрытие шейки матки.
Слайд 34Во время схватки в мышечной стенке матки происходят процессы контракции (сокращение каждого мышечного волокна и каждого мышечного пласта) ретракции (смещение мышечных пластов по отношению друг к другу) дистракция - активным растяжением нижнего сегмента и шейки матки, что приводит к раскрытию маточного зева.
Слайд 35При хорошо выраженной родовой деятельности частота схваток не менее двух за 10 мин. По мере развития родового акта интенсивность и продолжительность схваток постепенно нарастают, а длительность интервалов между схватками уменьшается.
Слайд 36Между нижним сегментом матки и костным кольцом (головка фиксирована малым сегментом во входе в таз) образуется наружный пояс соприкосновения.
Слайд 37У первородящих женщин раскрытие шейки матки начинается со стороны внутреннего зева. При полном раскрытии внутреннего зева шейка матки сглаживается, цервикальный канал отсутствует и начинает раскрываться наружный зев.
Слайд 38При полном или почти полном открытии маточного зева разрывается плодный пузырь. Полное раскрытие шейки матки указывает на окончание I периода родов.
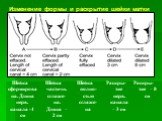
Слайд 39Изменение формы и раскрытие шейки матки
Слайд 40II период родов— период изгнания (промежуток времени от полного раскрытия шейки матки до рождения плода), во время которого происходит рождение плода.
Слайд 41Потуга отличается от схватки тем, что к рефлекторному непроизвольному сокращению гладких мышц матки присоединяется рефлекторное сокращение поперечнополосатой скелетной мускулатуры брюшного пресса, диафрагмы, тазового дна. Предлежащая часть плода растягивает половую щель и рождается. За ней рождается все туловище плода и изливаются задние околоплодные воды.
Слайд 42После этого наступает III период родов — последовый (промежуток времени от рождения плода до рождения последа).
Слайд 43Рождению последа, отделившегося от стенок матки, способствуют потуги, которые возникают при перемещении последа во влагалище и раздражении мышц тазового дна.
Слайд 44При существующей системе организации акушерской службы, необходимо проводить оценку факторов перинатального и материнского риска по шкале А.Coopland, которая базируется на данных доказательной медицины.
Слайд 45Оценка степени „зрелости” шейки матки по Бишопу
Параметры/ Баллы 0 1 2 Положение шейки матки Смещена Между крестцом По проводной относительно проводной к крестцу и проводной осью оси таза оси таза Длина шейки матки Больше 1 – 2см Менее или или равна равна 1см 2см Консистенция шейки Плотная Размягчена Мягкая матки Открытие наружного Закрыт 1см Больше или зева равно 2см Место положения Подвижная Прижата ко Прижата предлежащей над входом в входу в малый или фиксиро- части плода малый таз таз рована во входе в малый таз Примечание: 0-2 б. – шейка “незрелая”; 3-5 . – шейка “недостаточно зрелая; больше или равно 6 баллов – шейка “зрела”.
Слайд 46ПРИНЦИП ВЕДЕНИЯ НОРМАЛЬНЫХ РОДОВ (согласно приказа МОЗ Украины №620)
Процесс родов является физиологичным, но очень ответственным, поэтому медицинские работники своими действиями должны создавать атмосферу покоя, доверия, уверенности в положительном результате родов.
Слайд 47Женщина должна восприниматься не как объект проведения определенных медицинских манипуляций с целью ее родоразрешения, а как личность и основной участник в важном моменте ее жизни – родах.
Слайд 48На всех этапах предоставления акушерской помощи женщине обеспечивается право на своевременное получение информации относительно состояния ее здоровья и плода (новорожденного), всех медицинских вмешательств и обследований, их необходимости или целесообразности, возможных последствий.
Слайд 49С целью избежания конфликтных ситуаций целесообразно привлекать женщину и родственников к принятию решений. Нормальное психоэмоциональное состояние беременной, роженицы способствует физиологичному ходу родов и послеродового периода.
Слайд 50Во время родов необходимо придерживаться принципов конфиденциальности - в индивидуальном родильном зале обеспечивается пребывание одной роженицы и ее (по желанию) членов семьи, заданием которых является психологическая поддержка роженицы, и медицинский персонал, который непосредственно ведет роды.
Слайд 51Индивидуальная родильная комната
Слайд 52
Слайд 53Присутствие и поддержка партнера во время родов
Слайд 54Ведение нормальных родов предусматривает активное наблюдение за ходом родов, минимальный объем акушерских вмешательств и медицинских процедур и манипуляций, что проводятся по показаниям.
Слайд 55Назначение клизмы и бритье лобка роженице не рекомендуется.
Слайд 56Принципы ведения нормальных родов: - оценка степени прогнозируемого риска развития материнской и перинатальной патологии с целью определения уровня предоставления стационарной помощи;
Слайд 57Принципы ведения нормальных родов (продолжение): - определение плана ведения родов и получение информированного согласования женщины; - контроль за состоянием матери и плода в родах с ведением партограммы;
Слайд 58Принципы ведения нормальных родов (продолжение): - обезболивание родов по показаниям; - оценка состояния ребенка при рождении, проведение первичного туалета новорожденного и раннее прикладывание к груди матери.
Слайд 59Наблюдение за состоянием роженицы в 1 периоде родов включает процедуры, которые заносятся в партограмму.
Слайд 60Роженице можно позволить прием небольшого количества еды и жидкости в течение родов.
Слайд 61В первом периоде родов, в случае положения роженицы на спине может возникнуть аорто-кавальная компрессия и уменьшение кровообращения в матке, что влияет на общее состояние женщины и плода.
Слайд 62Положение на спине также уменьшает интенсивность маточных сокращений и негативно влияет на течение и длительность родов. Вертикальное положение роженицы и “лежа на боку”, способствует усилению сократительной активности матки.
Слайд 63Наиболее оправданным в первом периоде родов является активное поведение женщины (выбор ею свободных позиций), что ускоряет процесс раскрытия шейки матки, уменьшает болезненность схваток, уменьшает количество родостимуляций и нарушений сердечной деятельности плода.
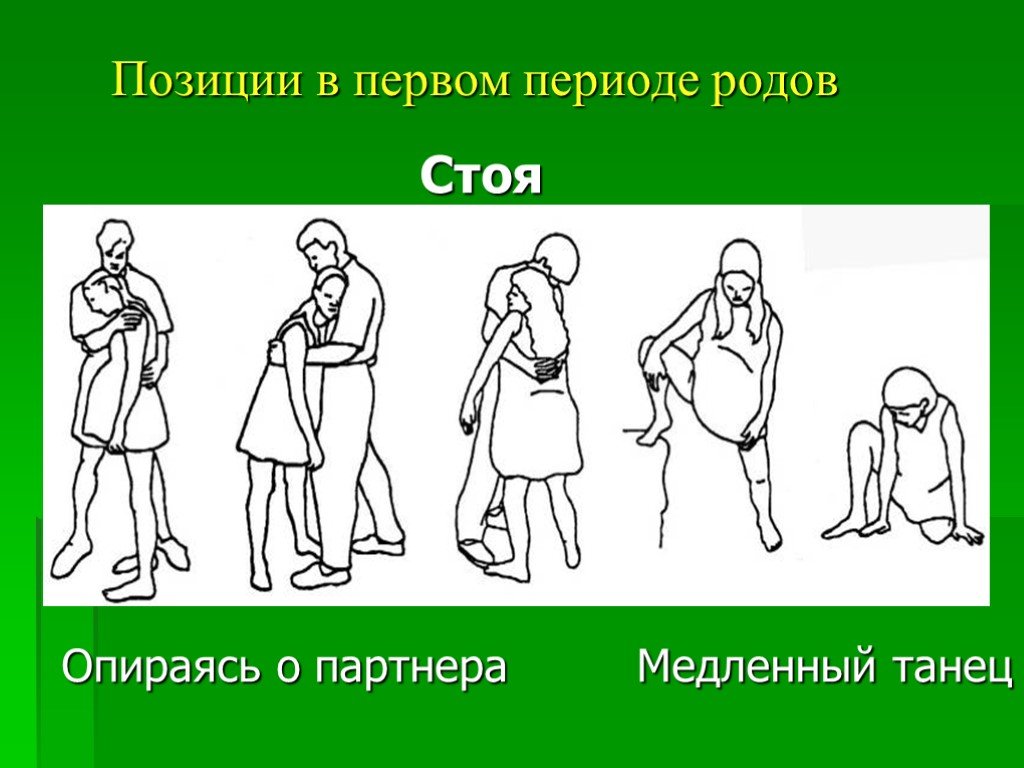
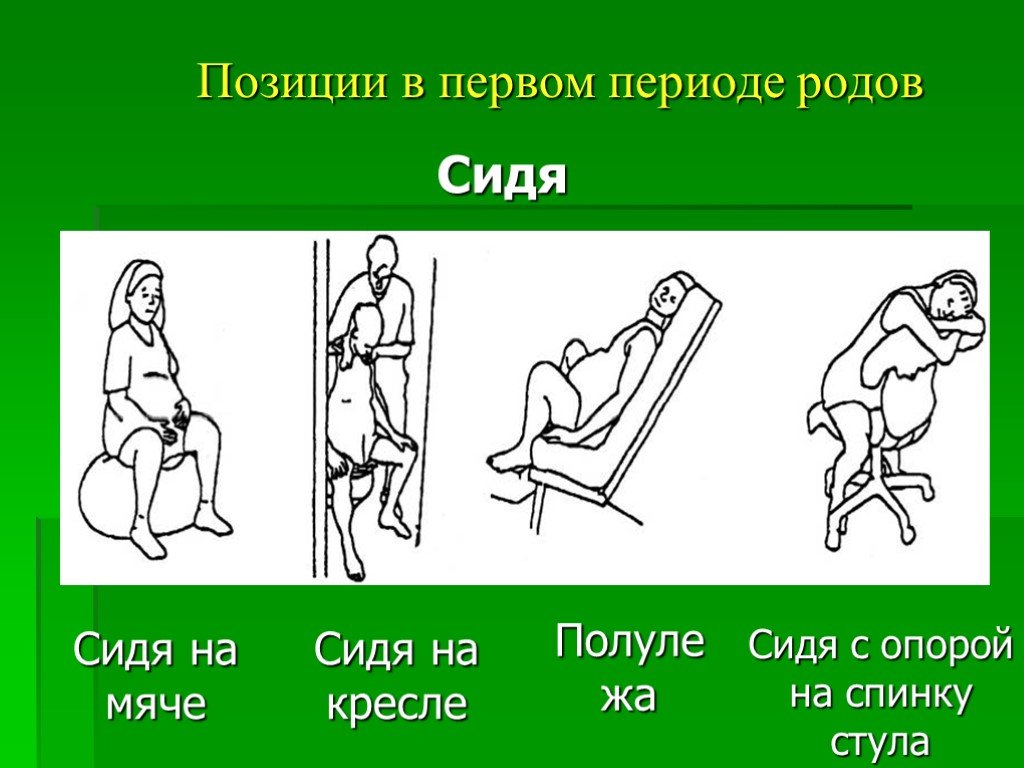
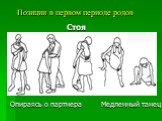
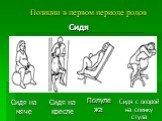
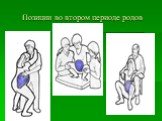
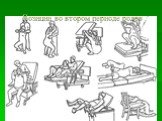
Слайд 64Позиции в первом периоде родов
На четвереньках
На коленях с опорой
Слайд 65Стоя
Опираясь о партнера
Медленный танец
Слайд 66Сидя на мяче Сидя Сидя на кресле Полулежа
Сидя с опорой на спинку стула
Слайд 67Свободный выбор позиции в первом периоде родов
Слайд 68Позиции роженицы в первом периоде родов
Слайд 69В 1 периоде родов обязательным является определение эффективности родовой деятельности: частоты, длительности и интенсивности схваток, динамика раскрытия шейки матки; динамика продвижения головки плода по родовому каналу по данным как внешнего, так и внутреннего акушерского обследования.
Слайд 70Количество внутренних акушерских исследований должно быть оптимально ограниченной: в периоде раскрытия шейки матки – каждые 4 часа соответственно ведению партограммы.
Слайд 71В случае физиологичного течения родов внутреннее акушерское исследование проводится: первое - при госпитализации роженицы в акушерский стационар и установление начала родов; второе – в случае излития околоплодных вод для определения эффективности родовой деятельности.
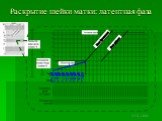
Слайд 72Для определения физиологичности хода родов, динамики раскрытия шейки матки следует выделять фазы 1-го периода родов: латентную, активную, фазу задержки.
Слайд 73Длительность латентной фазы у роженицы не должна превышать 8 часов, а темп раскрытия шейки матки в этой фазе в среднем составляет 0,3 см/час. За это время происходит сглаживание шейки матки и ее раскрытие на 3-4 см.
Слайд 74Скорость раскрытия шейки матки в активной фазе первого периода родов должен составлять не менее 1,0 см/час.
Слайд 75Фаза задержки родовой деятельности характеризуется ослаблением родовой деятельности в течение 1-1,5 часа перед началом периода потуг (ІІ период родов).
Слайд 76Длительность родов в среднем не превышает 12 часов при повторных родах и 16 часов при первых родах.
Слайд 77При физиологичном течение родов достаточно периодического контроля по состоянием сердечной деятельности плода каждые 15 минут в первом периоде и каждые 5 минут во втором периоде родов.
Слайд 78К факторам, вызывающим боль во время схватки, относят: раскрытие шейки матки, компрессия нервных окончаний, натягивание маточных связок.
Слайд 79Существующие методы обезболивания родов разделяют на: немедикаментозные и медикаментозные.
Слайд 80Нефармакологические методы обезболивания
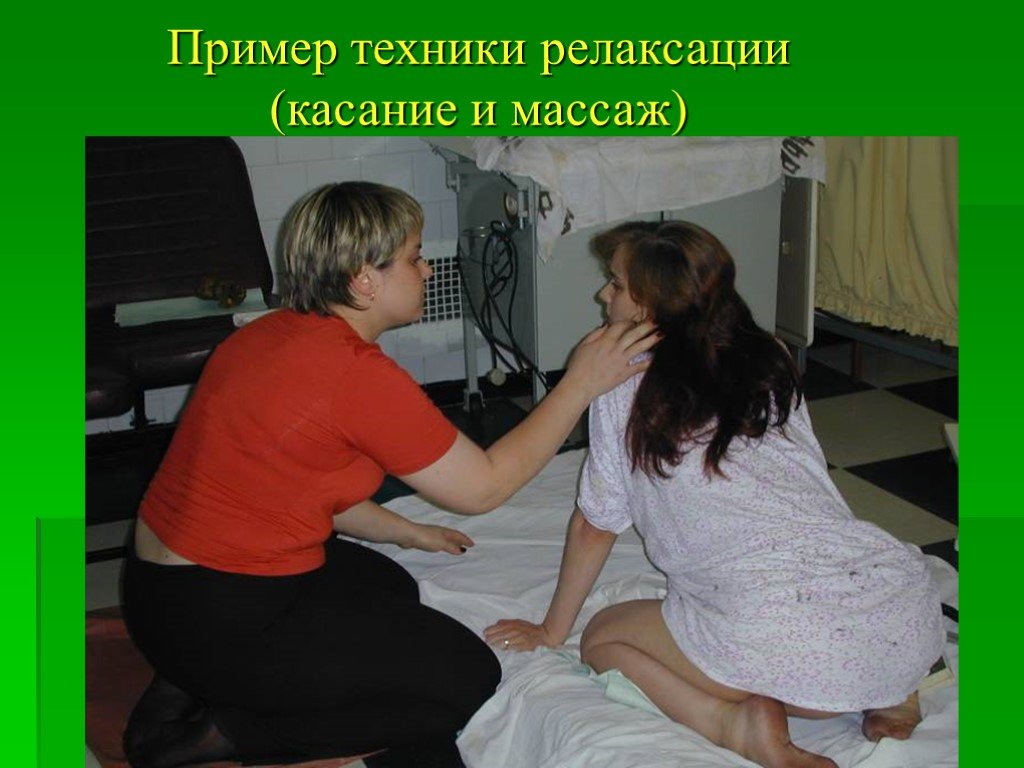
Техники релаксации Касание и массаж Контрдавление Нахождение в воде (ванна, душ)
Холодный или горячий компресс Гипноз, концентрация внимания на звуковых раздражителях (музыка) Murray W. Enkin et al, 2000
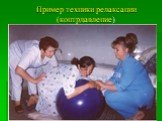
Слайд 81Пример техники релаксации (касание и массаж)
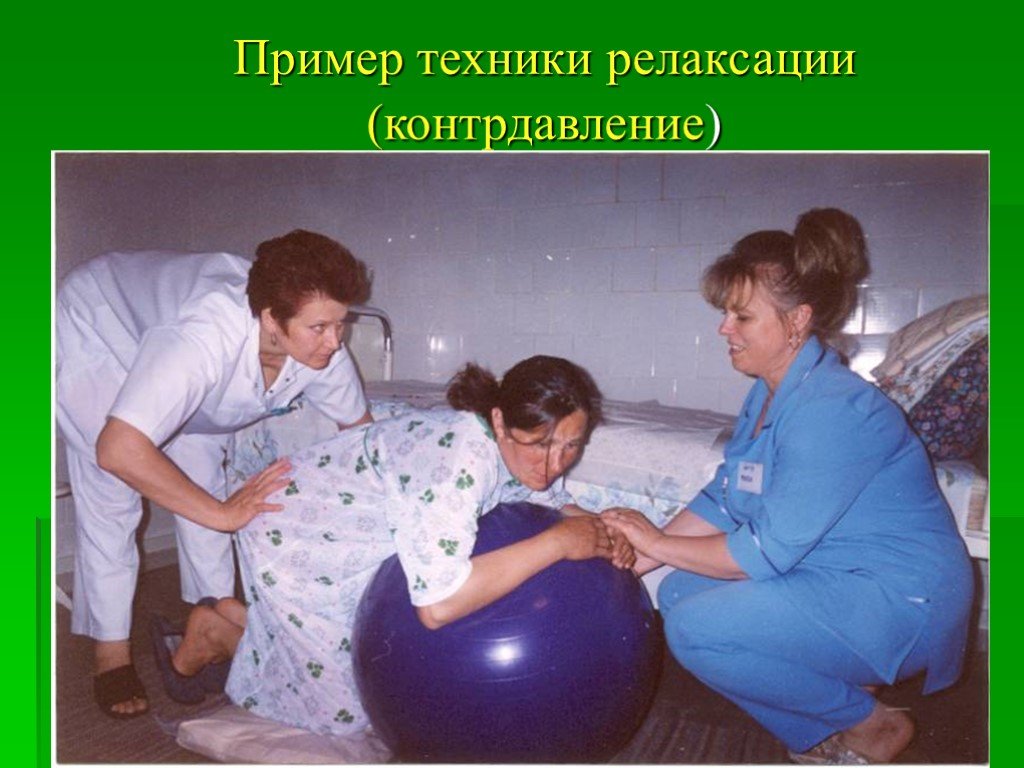
Слайд 82Пример техники релаксации (контрдавление)
Слайд 83Требования, которые относятся к медикаментозному обезболиванию следующие: наличие обезболивающего эффекта, отсутствие негативного влияния на организм матери и плода, простота и доступность для всех родовспомогательных заведений.
Слайд 84Ведение ІІ периода родов требует измерения артериального давления, пульса у роженицы – каждые 10 минут, контроль сердечной деятельности плода каждые 5 минут и за продвижением головки плода по родовому каналу.
Слайд 85Если не произошло своевременного излития околоплодных вод, в асептических условиях проводят амниотомию.
Слайд 86Рождение головки плода нуждается в осторожном оказании ручной помощи, целью которой, при головном предлежании, является не только сохранение целостности промежности, но и предупреждение внутричерепной и спинальной травмы плода.
Слайд 87Во ІІ периоде родов обеспечивается информированное право женщины выбрать положение, которое является удобным как для нее, так и для медицинского персонала.
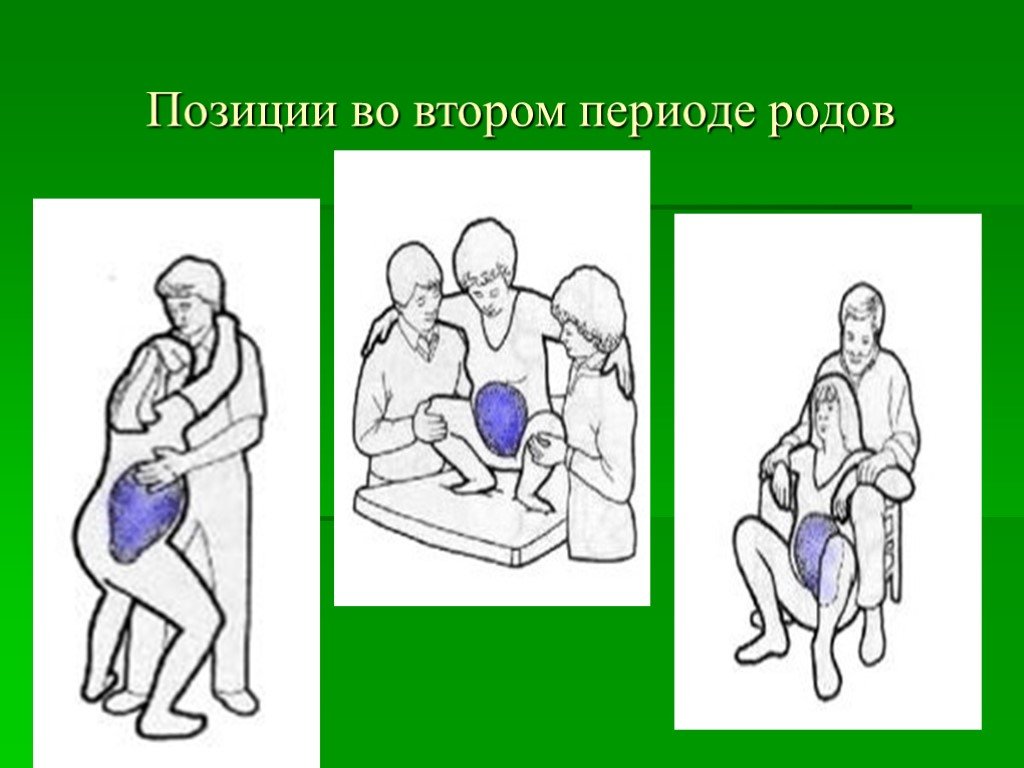
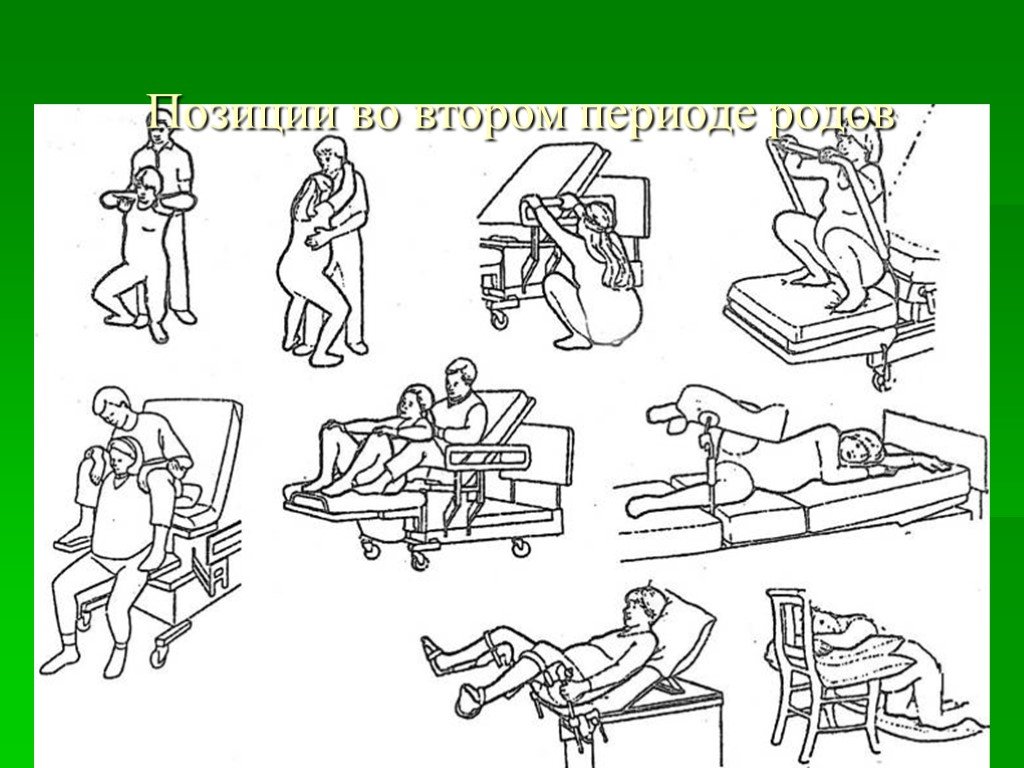
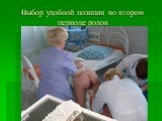
Слайд 88Позиции во втором периоде родов
Слайд 89
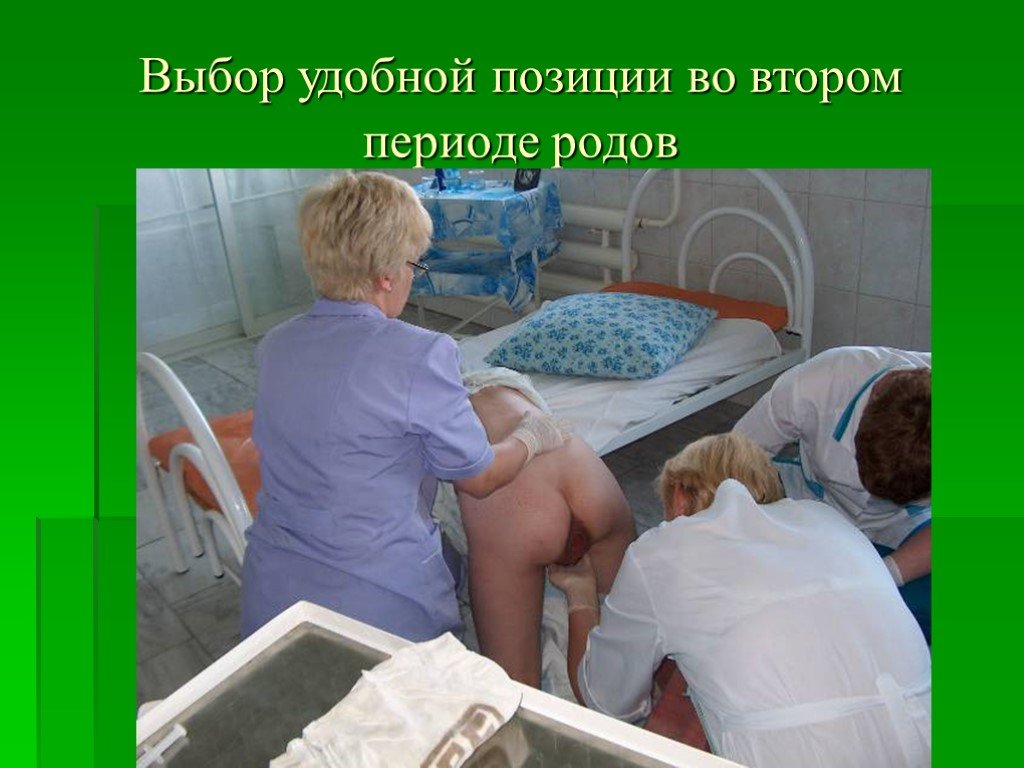
Слайд 90Выбор удобной позиции во втором периоде родов
Слайд 91
Слайд 92В ІІІ периоде родов с целью профилактики кровотечения в течение первой минуты после рождения плода внутримышечно вводится 10 ЕД окситоцина. Проводится контролируемая тракция за пуповину только при условии наличия признаков отделения плаценты от стенки матки.
Слайд 93Использование пузыря со льдом на низ живота нецелесообразно.
Слайд 94При отсутствии признаков отделения плаценты и кровотечения в течение 30 минут после рождения плода проводится ручное отделение плаценты и выделение последа.
Слайд 95При условии удовлетворительного состояния плода при рождении, ребенок выкладывается на живот матери, проводится обсушивание сухой теплой пеленкой, накрывается другой сухой пеленкой, осуществляется пережатие пуповины через одну минуту и пересечение пуповины.
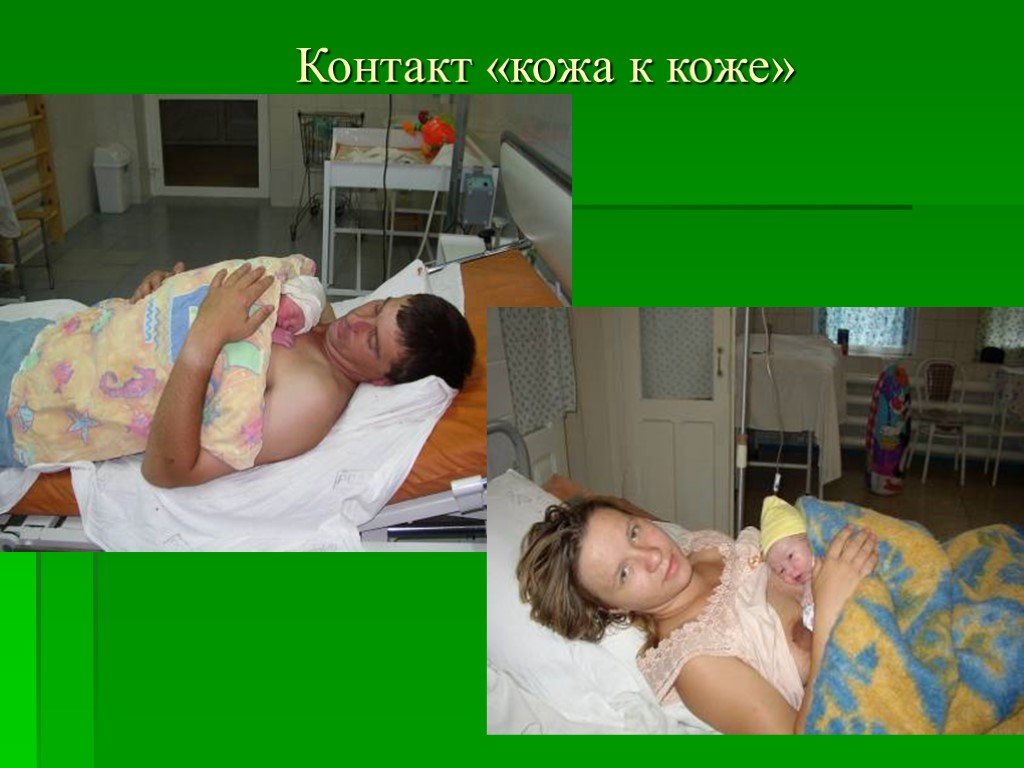
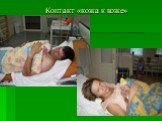
Слайд 96Контакт «кожа к коже»
Слайд 97При необходимости проводится удаление слизи из ротовой полости плода грушей или электроотсосом. Одевается шапочка, носки. Во время нахождения ребенка на животе матери осуществляют наблюдение за его жизненно важными функциями. Далее ребенок с матерью укрывается одеялом для обеспечения “тепловой цепочки”.
Слайд 98"Тепловая цепочка" - это понятие, вводимое для описания ряда взаимосвязанных процедур, которые позволят уменьшить вероятность гипотермии и обеспечить хорошее самочувствие ребенка. Невыполнение каких-либо действий может разорвать эту цепочку и увеличить опасность нежелательного охлаждения новорожденного.
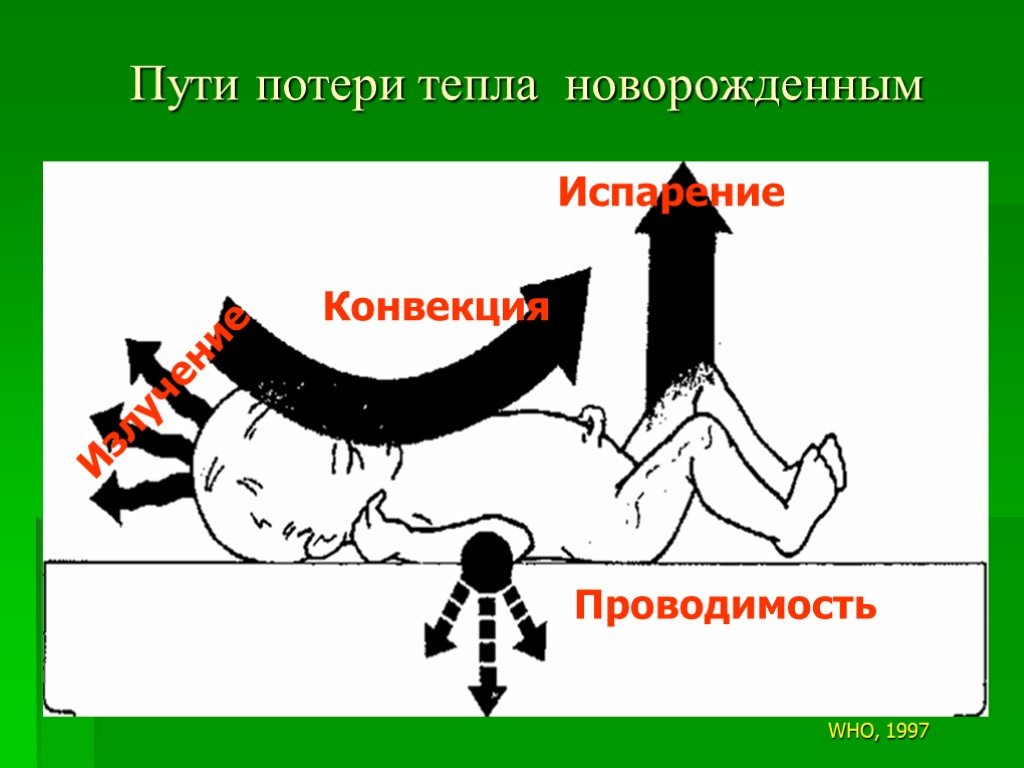
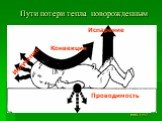
Слайд 99Излучение Конвекция Испарение Проводимость
Пути потери тепла новорожденным
WHO, 1997
Слайд 100Что такое гипотермия?
Температура тела – 36,5-37,5ºC - Норма Ниже 36,5ºС - Гипотермия 36,4-36,0ºС – Холодовой стресс/Легкая гипотермия 35,9-32ºС – Гипотермия средней тяжести Ниже 32ºС – Тяжелая гипотермия риск смерти !!!!!!!!
WHO, 1997 WHO, 2006
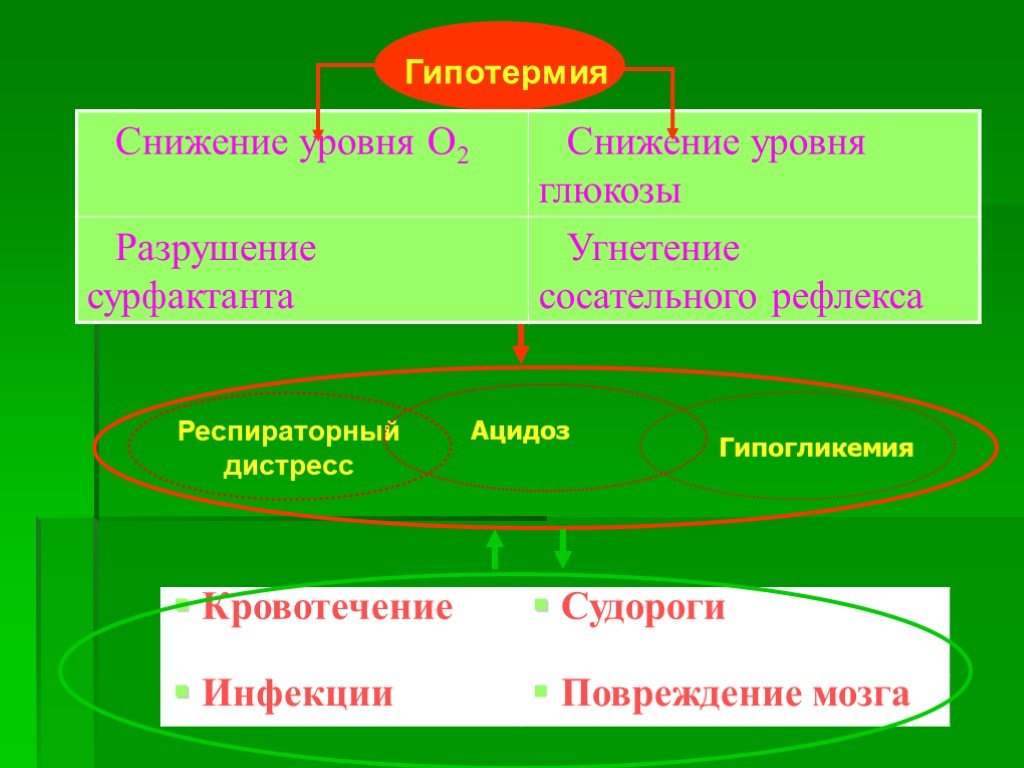
Слайд 101Гипотермия Ацидоз Гипогликемия
Слайд 102Звеньями "тепловой цепочки" являются:
обучение всего персонала, участвующего в процессе рождения и ухода за ребенком; подготовка места рождения с обеспечением чистой, теплой, без сквозняков палаты; подготовка чистой и теплой поверхности, теплые ткани для обсушивания и завертывания;
Слайд 103немедленное обсушивание новорожденного ребенка; скорейшая передача ребенка матери после его рождения и укутывание обоих в теплое одеяло;
Слайд 104допуск спонтанного кормления грудью, когда у ребенка появятся первые признаки готовности к приему пищи, поддерживая при этом тепловой режим; теплая шапочка на головке ребенка; если необходимо, обеспечить теплое, безопасное средство перевозки.
Слайд 105Если это невозможно выполнить, обсушите ребенка и держите его как можно ближе к матери, идеально в контакте кожа к коже, тепло укутывая их обоих. В комнате должно быть тепло.
Слайд 106Контакт “кожа к коже” приводит к реализации сосательного рефлекса, как правило, не ранее как через 30 минут.
Слайд 107Первое кормление грудью
Признаки готовности ребенка к кормлению: младенец оглядывается по сторонам, делает поисковые движения, открывает рот
MIHP, 2004
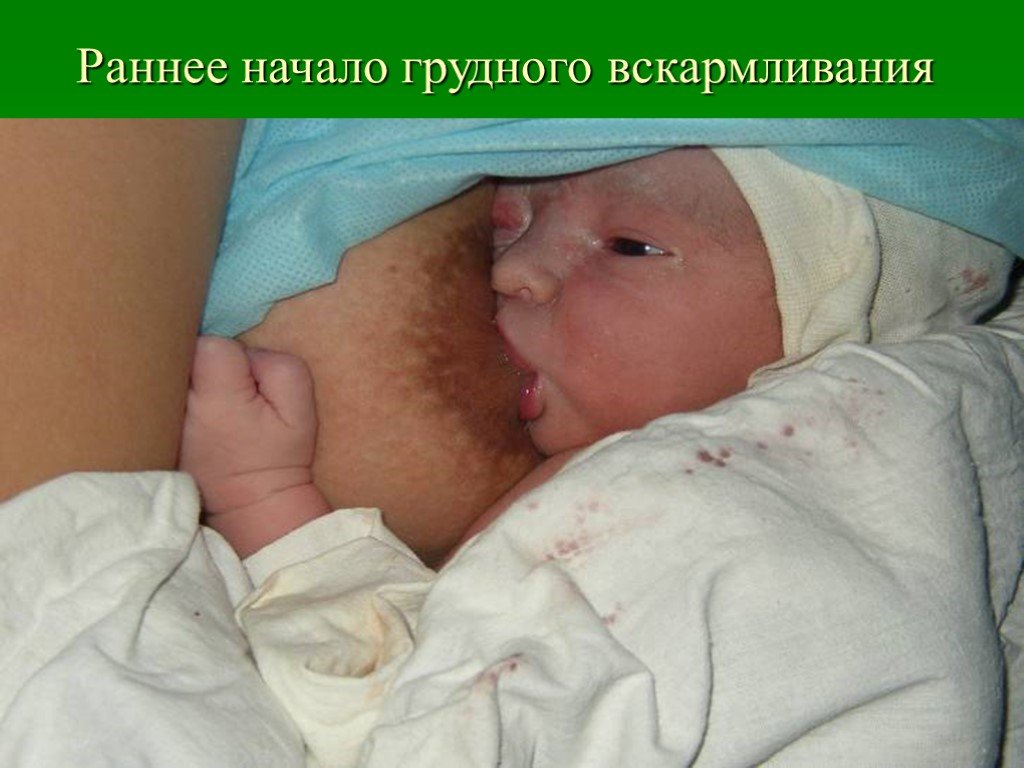
Слайд 108Раннее начало грудного вскармливания
Слайд 109После этого проводится обработка пуповины, ребенок свободно пеленается и находится совместно с матерью до перевода родильницы в послеродовое отделение. Новорожденный к моменту перевода матери из родильного зала не выносится.
Слайд 110Оценку состояния новорожденного по шкале Апгар осуществляют на 1-ой и 5-ой минутах, а также обеспечивают поддержку температуры тела ребенка.
Слайд 111В течение первых 30 минут новорожденному измеряют температуру тела и записывают в карту развития новорожденного.
Слайд 112Профилактику офтальмии всем новорожденным в течение 1-го часа жизни проводят с применением 0,5% еритромициновой или 1% тетрациклиновой мази соответственно инструкции применения.
Слайд 113Ранний послеродовый период предусматривает наблюдение за общим состоянием родильницы, сокращением матки и характером выделений из родовых путей в течение 2 часов в родильном зале и в течение 2 часов в послеродовой палате каждые 15 минут.
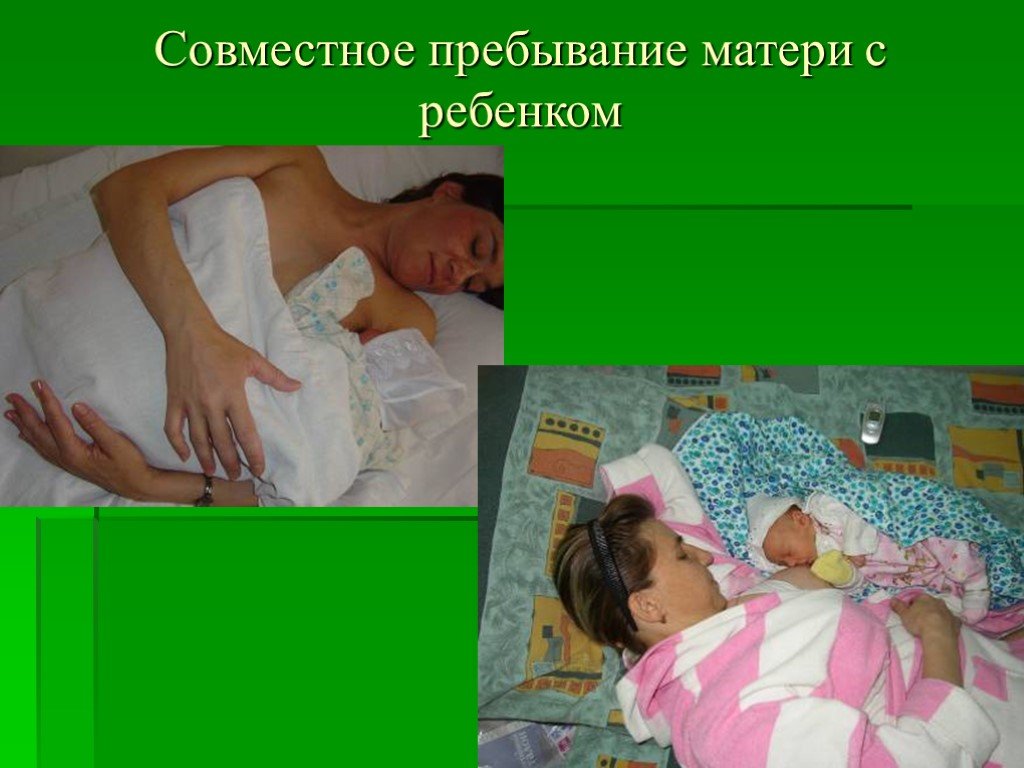
Слайд 114Совместное пребывание матери с ребенком
Слайд 115Измерение температуры тела у родильницы осуществляется с учетом особенностей послеродового периода. Во время измерения температуры тела женщина находится в положении на боку, термометр находится в подмышечной ямке противоположной стороны.
Слайд 116КЛИНИЧЕСКОЕ ТЕЧЕНИЕ РОДОВ
Слайд 117Самым продолжительным является I период родов (период раскрытия). У первородящих (по разным данным) он продолжается 10-11 ч, а у повторнородящих 6-7 ч.
Слайд 118Признаками начала I периода являются регулярные схватки, приводящие к структурно-морфологическим изменениям шейки матки (укорочение, сглаживание, раскрытие).
Слайд 119У части женщин началу родов предшествует прелиминарный период («ложные роды»), который длится не более 6 ч и характеризуется появлением нерегулярных по частоте, длительности и интенсивности сокращений матки, не сопровождающихся выраженными болевыми ощущениями и не вызывающих дискомфорта в самочувствии беременной.
Слайд 120У некоторых женщин прелиминарный период может плавно переходить в I период родов, у других — спонтанно прекращаться и возобновляться через сутки и более.
Слайд 121В начале периода раскрытия схватки становятся регулярными, хотя все еще относительно редкими (через 15 мин), слабыми и короткими (15—20 сек по пальпаторной оценке).
Слайд 122На основании оценки длительности, частоты, интенсивности схваток, маточной активности, темпа раскрытия шейки и продвижения головки во время I периода родов выделяют три фазы: 1 фаза 2 фаза 3 фаза
Слайд 1231 фаза (латентная) – начинается с регулярных схваток и продолжается до 4 см раскрытия маточного зева. Скорость раскрытия шейки матки 0,35 см/ч.
Слайд 1242 фаза (активная) – характеризуется усилением родовой деятельности. Раскрытие маточного зева прогрессирует от 4 до 8 см. Скорость раскрытия шейки матки 1,5—2 см/ч у первородящих и 2—2,5 см/ч у повторнородящих.
Слайд 1253 фаза «замедления» - характеризуется некоторым замедлением и заканчивается полным раскрытием маточного зева. Скорость раскрытия шейки матки 1—1,5 см/ч.
Слайд 126Схватки обычно сопровождаются болевыми ощущениями, степень которых различна и зависит от функциональных и типологических особенностей нервной системы роженицы.
Слайд 127Может наблюдаться несвоевременно излитие околоплодных вод: преждевременное раннее запоздалое
Слайд 128II период родов— изгнание плода из полости матки. После излития околоплодных вод родовая деятельность на некоторое время ослабевает, а затем вновь возобновляется.
Слайд 129Сила и продолжительность схваток нарастают, а интервал между ними сокращается, на высоте каждой схватки к сокращениям матки присоединяется сокращение мышц брюшного пресса - возникают потуги. Под влиянием все усиливающихся схваток и потуг головка плода проходит через родовой канал и опускается на тазовое дно.
Слайд 130Если предлежащая часть находится на тазовом дне, у роженицы появляется непреодолимое желание тужиться.
Слайд 131Пульс учащается, артериальное давление несколько повышается. При дальнейших поступательных движениях головки (или тазового конца) во время потуг начинает выпячиваться промежность, зиять заднепроходное отверстие и раскрываться половая щель.
Слайд 132На высоте одной из потуг из зияющей половой щели появляется нижний полюс головки, который скрывается в половой щели после окончания потуги. При новой потуге весь процесс вновь повторяется.
Слайд 133Появление головки из половой щели только во время потуг называется врезыванием головки, идет образование точки фиксации (подзатылочная ямка при переднем виде затылочного вставления).
Слайд 134С этого момента под влиянием продолжающихся потуг начинается прорезывание головки. С каждой новой потугой головка плода все больше выходит из половой щели.
Слайд 135После рождения теменных бугров через половую щель проходит лоб и личико плода. На этом заканчивается рождение головки плода. Головка плода прорезалась (родилась), это соответствует окончанию ее разгибания.
Слайд 136После рождения головка совершает наружный поворот соответственно биомеханизму родов. При первой позиции личико поворачивается к правому бедру матери, при второй позиции — к левому.
Слайд 137После наружного поворота головки переднее плечико задерживается у лобка и рождается заднее плечико, затем весь плечевой пояс и все туловище плода вместе с изливающимися из матки задними водами.
Слайд 138Задние воды могут содержать частицы сыровидной смазки, иногда примесь крови из небольших разрывов мягких тканей родовых путей. Новорожденный начинает дышать, громко кричать, активно двигать конечностями. Кожа его быстро розовеет.
Слайд 139Период изгнания у первородящих продолжается от 1 ч до 2 ч, у повторнородящих — от 15 мин до 1 ч.
Слайд 140III период родов (последовый) является самым коротким.
Слайд 141Дно матки после рождения плода находится на уровне пупка. Во время каждой последовой схватки матка становится плотной, более узкой, постепенно уплощается, и дно ее поднимается вверх (выше пупка) и отклоняется вправо.
Слайд 142Это указывает на отделение плаценты от плацентарной площадки. У роженицы появляются потуги, и послед рождается.
Слайд 143Из родовых путей выделяется около 250 мл крови. Если плацента отделялась с центра (рождалась по Шультцу), то кровь (ретроплацентарная гематома) выделяется вместе с последом .
Слайд 144Если отделение плаценты начиналось с края, часть крови выделяется до рождения последа, а часть - вместе с ним.
Слайд 145Кровопотеря является физиологической, если она не оказывает отрицательного влияния на организм женщины и составляет 0,5% от массы тела роженицы, но не более 400 мл.
Слайд 146После рождения последа матка резко сокращается. Она возвращается в срединное положение, выступает через переднюю брюшную стенку в виде плотного округлого образования. Дно ее находится по средней линии между пупком и лобком.
Слайд 147Продолжительность последового периода составляет 10-12 мин, максимально допустимая – 30 мин.
Слайд 149Партограмма – это графическая запись хода родов, состояния роженицы и плода, предназначенная для записи информации о результатах наблюдения во время родов за состоянием матери, плода, процессами раскрытия шейки матки и продвижения головки плода.
Слайд 150Партограмма позволяет четко различать нормальный ход родов от патологического и определять период осложнения родов, при которых требуются вмешательства.
Слайд 151партограмма ВОЗ, 1988 год
Слайд 152Партограмма состоит из трех основных компонентов, которые отображают 7 таблиц: І - состояние плода – частота сердечных сокращений, состояние плодного пузыря и околоплодных вод, конфигурацию головки (табл. 1, 2). ІІ - ход родов – темп раскрытия шейки матки, опускания головки плода, сокращения матки, режим введения окситоцина (табл. 3, 4, 5). ІІІ - состояние женщины – пульс, артериальное давление, температура, моча (объем, белок, ацетон), лекарства, что вводятся во время родов (табл. 6, 7).
Слайд 153Заполнение партограммы начинается при условии отсутствия осложнений беременности, которые требовали бы срочных действий.
Слайд 154Паспортная часть содержит информацию о фамилии, имени и отчества роженицы, количество беременностей, родов, название лечебного учреждения, дату и время госпитализации, время разрыва плодных оболочек, № истории родов.
Слайд 155Общая информация WHO, 1994
Слайд 156ІІ - Состояние плода Частота сердечных сокращений
Слайд 157Бойко И 3 2 425 12.04.06 16:35
“Ц”, “П” “M”, “К”,
“O”, “+” “++”, “+++”
Информация о состоянии плода во время родов
5 часов
Слайд 158Околоплодные воды и конфигурация головки плода (таб. №2)
Слайд 159Околоплодные воды
І – целый плодный пузырь С – прозрачные околоплодные воды В – окрашенные кровью околоплодные воды M – окрашенные меконием околоплодные воды
WHO, 1994 WHO EURO, 2002
Слайд 160Конфигурация головки плода
0 – конфигурация отсутствует (соединительная ткань легко определяется между краями костей черепа) + Кости слегка касаются друг друга ++ Кости находят друг на друга +++ Кости значительно находят друг на друга
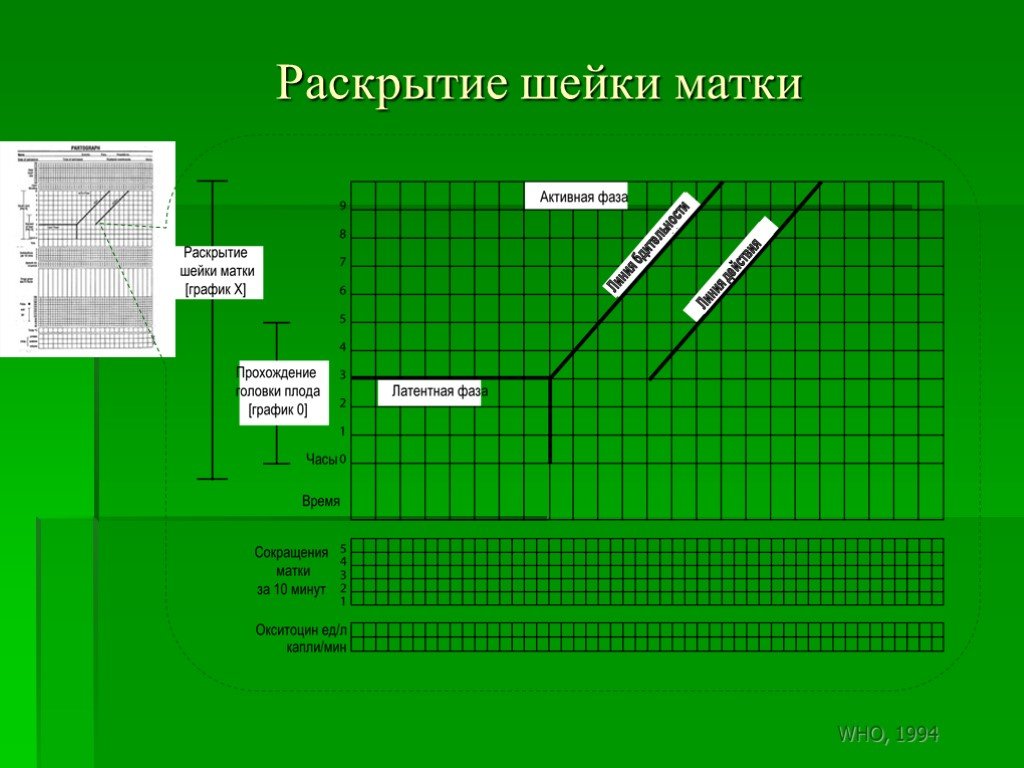
Слайд 161ІІ - Течение родов Раскрытие шейки матки и продвижения головки плода (таб. №3)
Слайд 162Раскрытие шейки матки
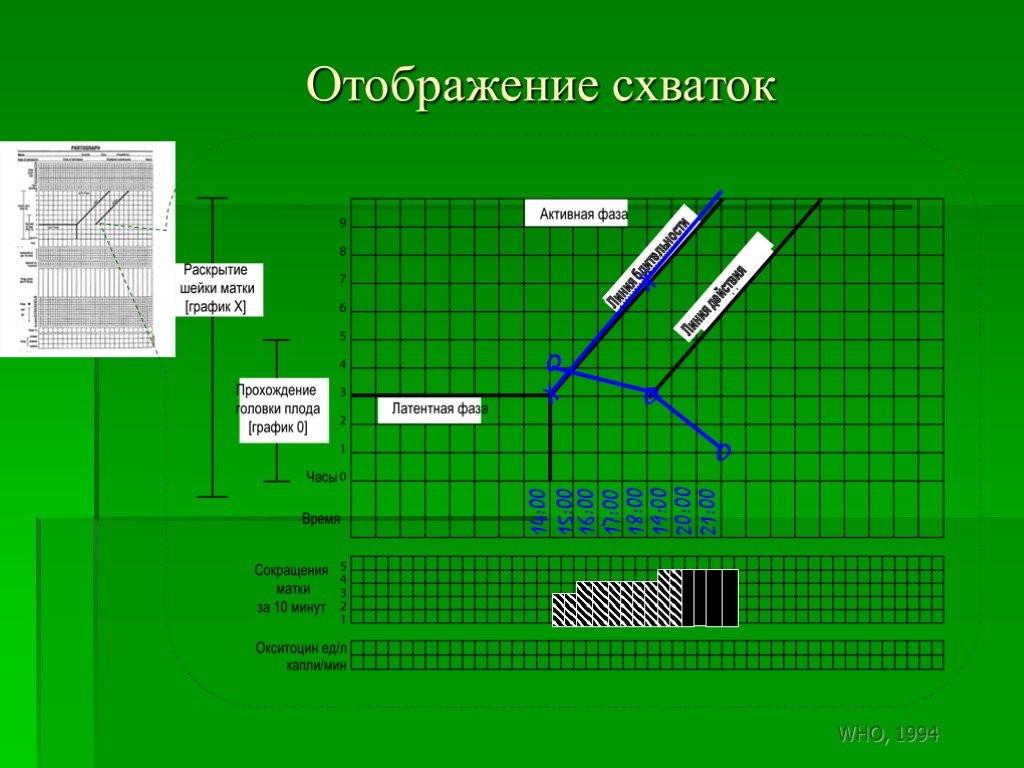
Линия бдительности
Линия действия
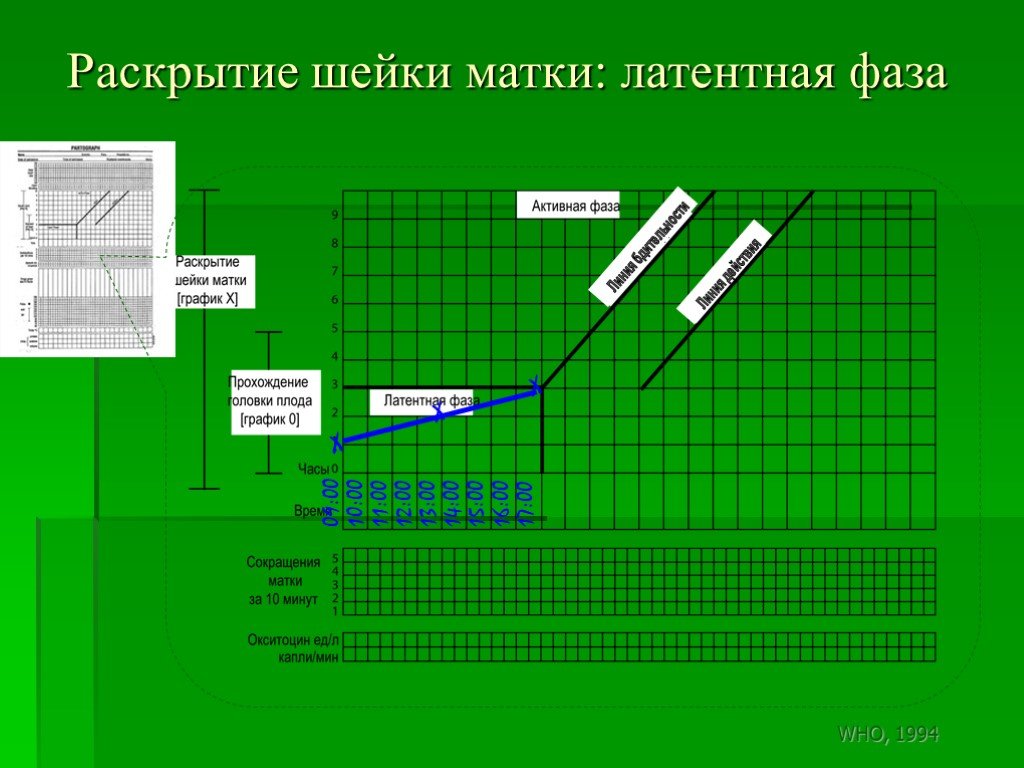
Слайд 163Раскрытие шейки матки: латентная фаза
09:00 10:00 11:00 12:00 13:00 14:00 15:00 16:00 17:00 X
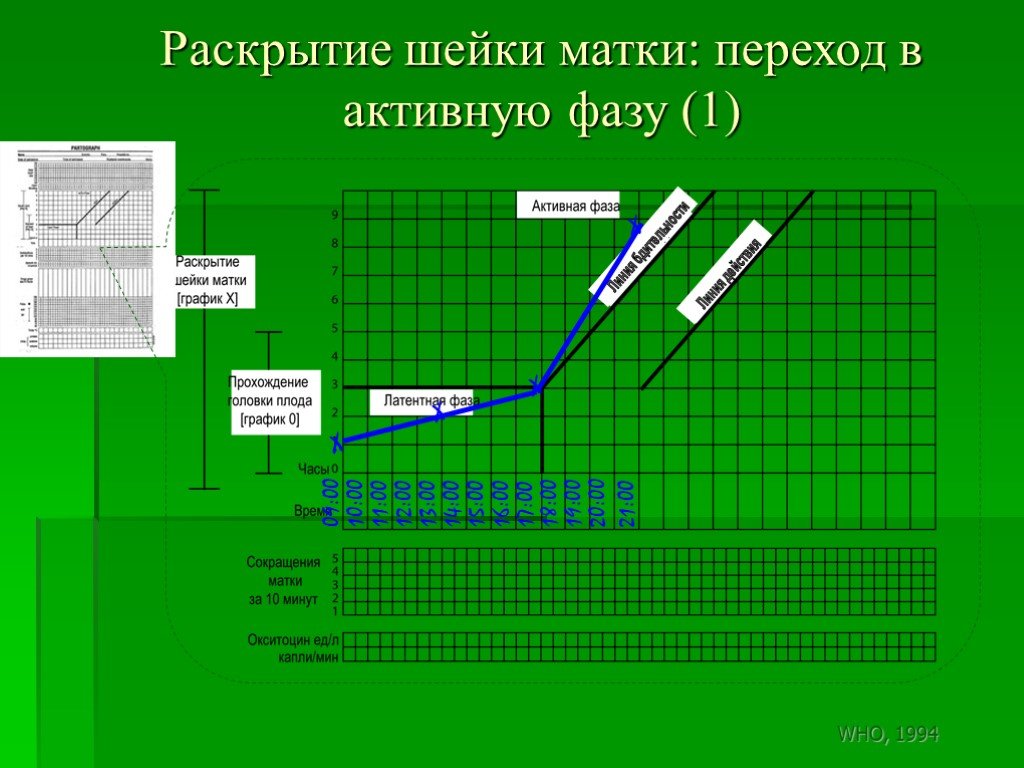
Слайд 164Раскрытие шейки матки: переход в активную фазу (1)
18:00 19:00 20:00 21:00
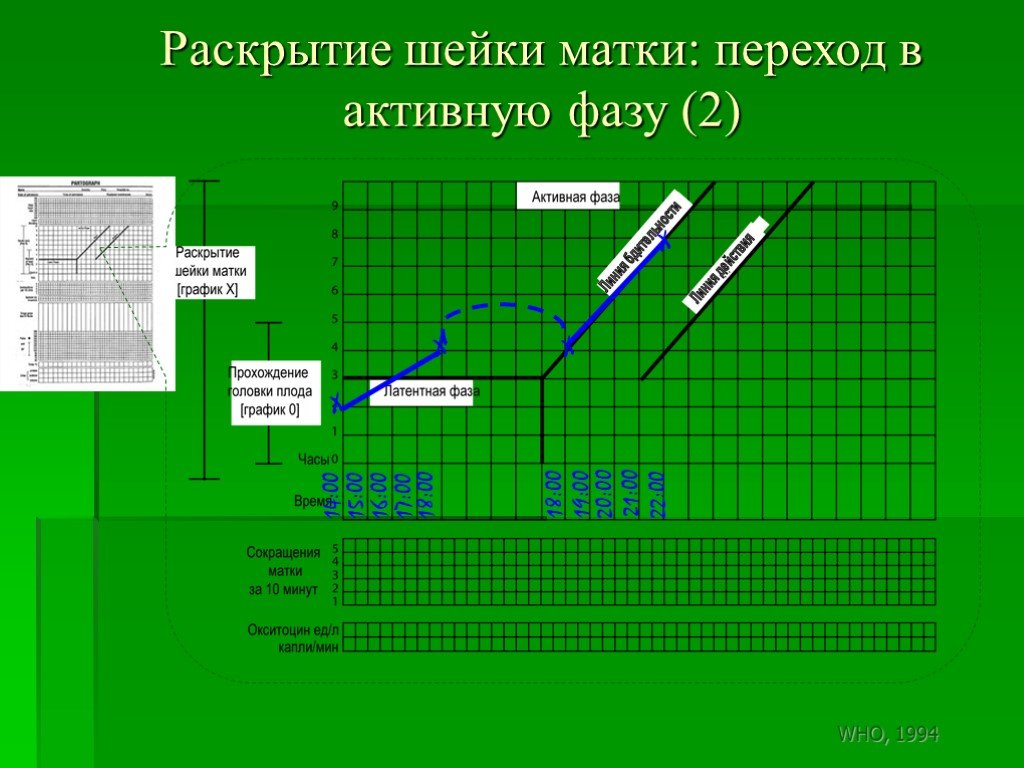
Слайд 165Раскрытие шейки матки: переход в активную фазу (2)
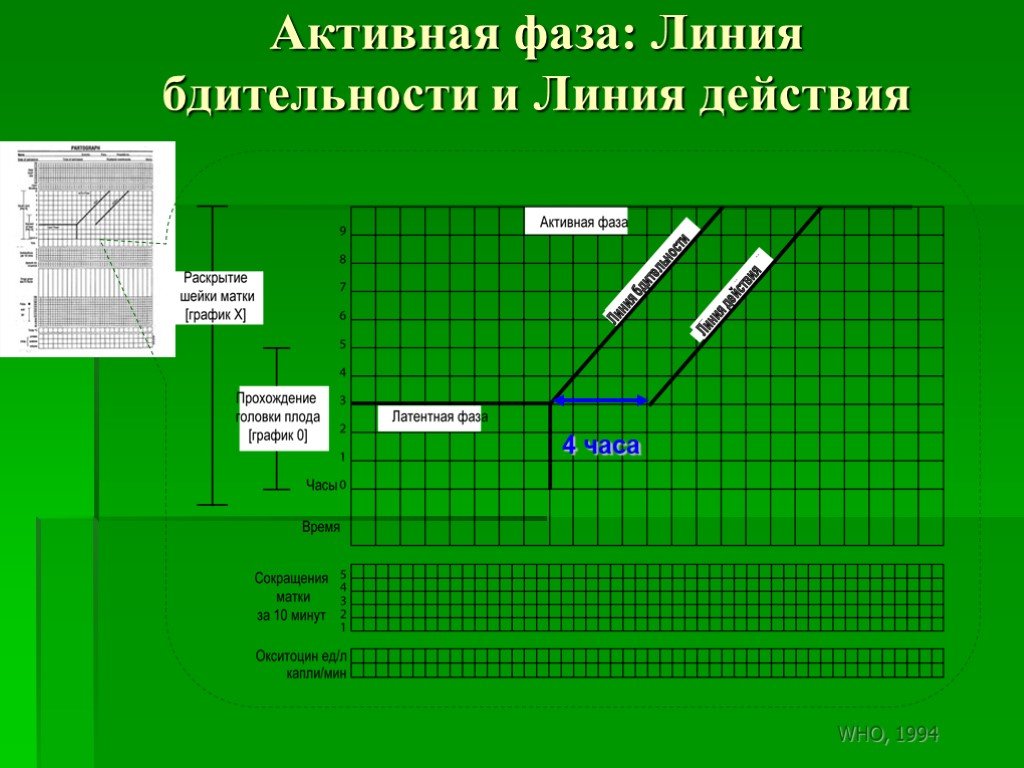
Слайд 166Активная фаза: Линия бдительности и Линия действия
4 часа
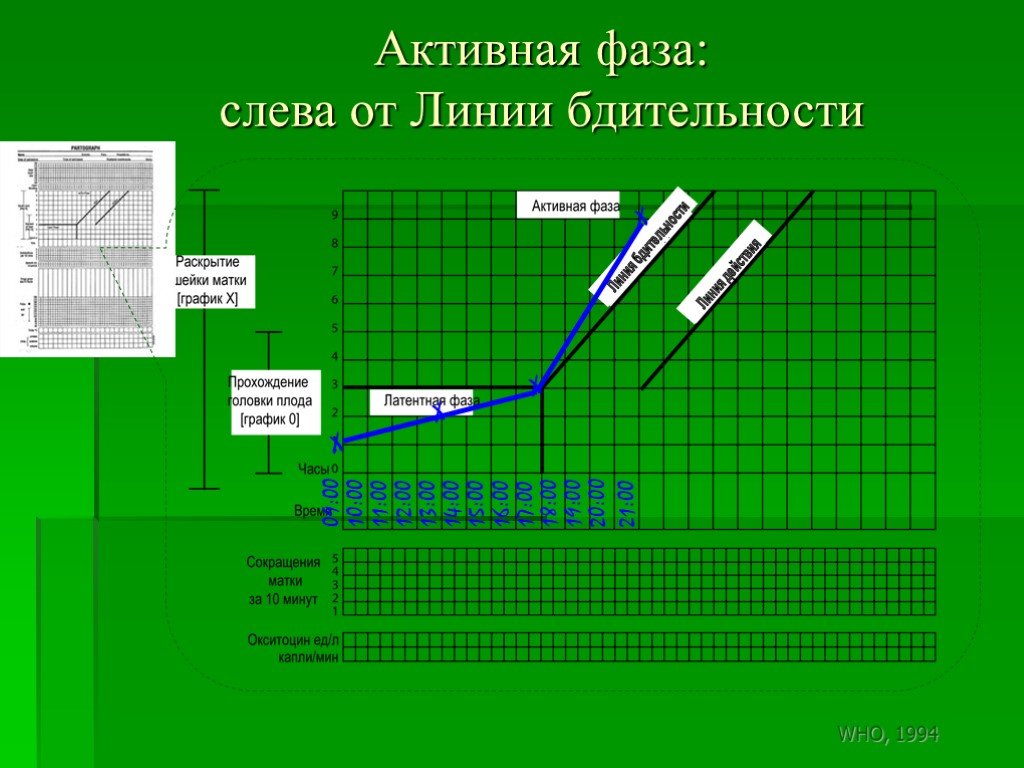
Слайд 167Активная фаза: слева от Линии бдительности
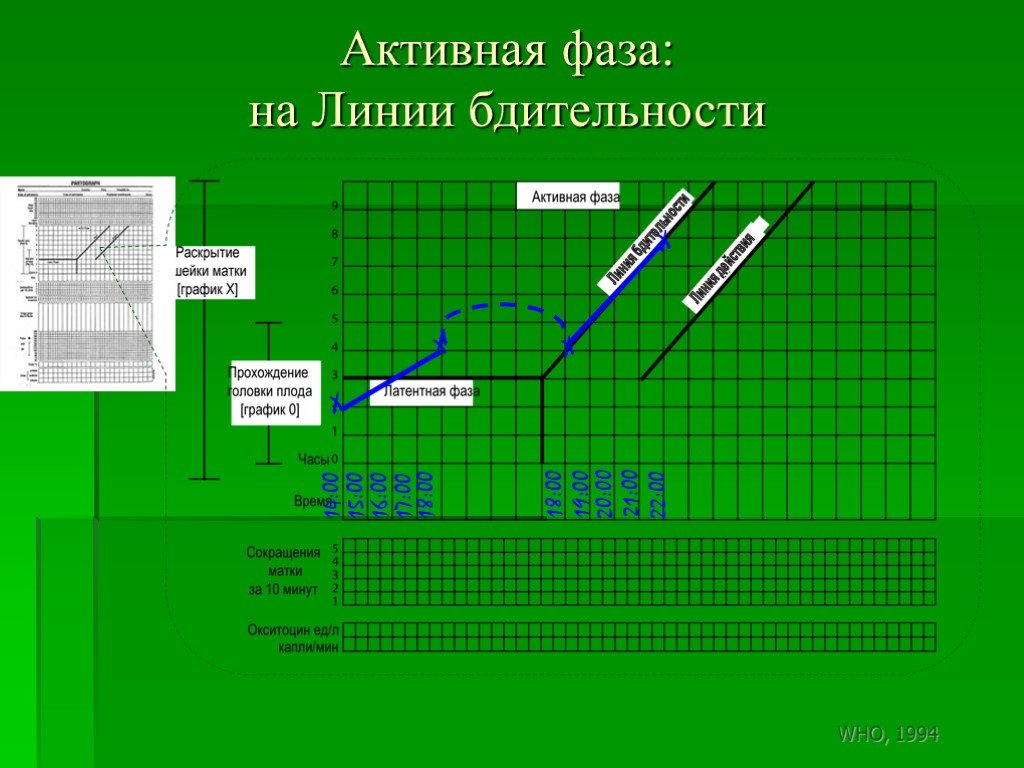
Слайд 168Активная фаза: на Линии бдительности
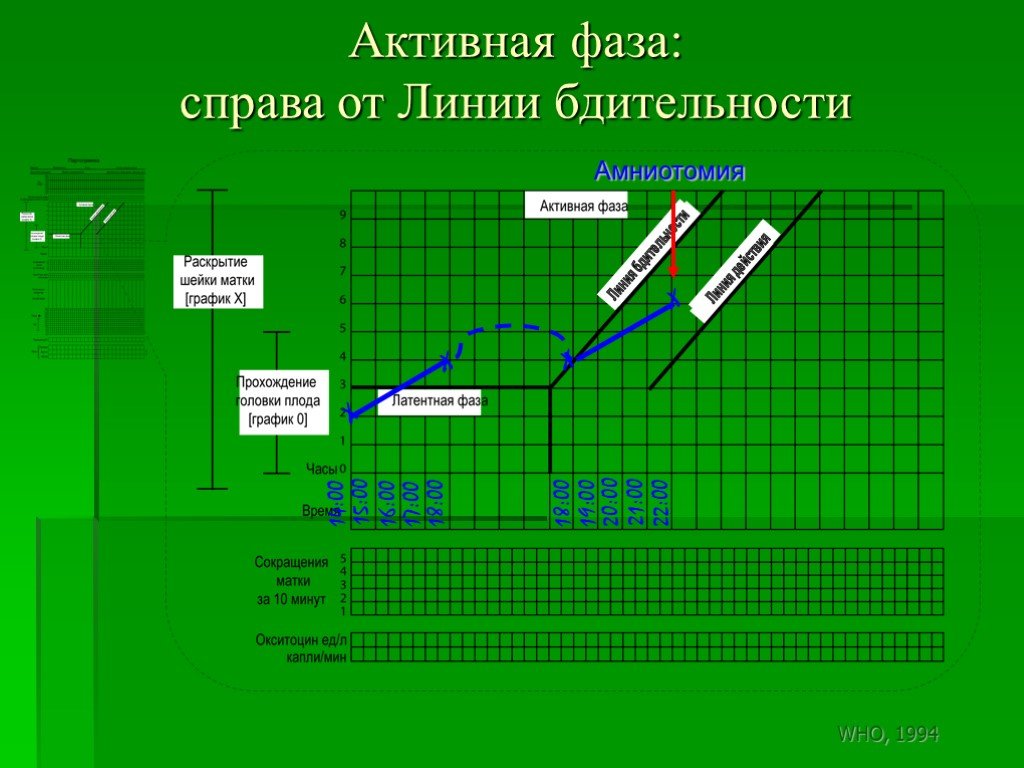
Слайд 169Активная фаза: справа от Линии бдительности
Амниотомия
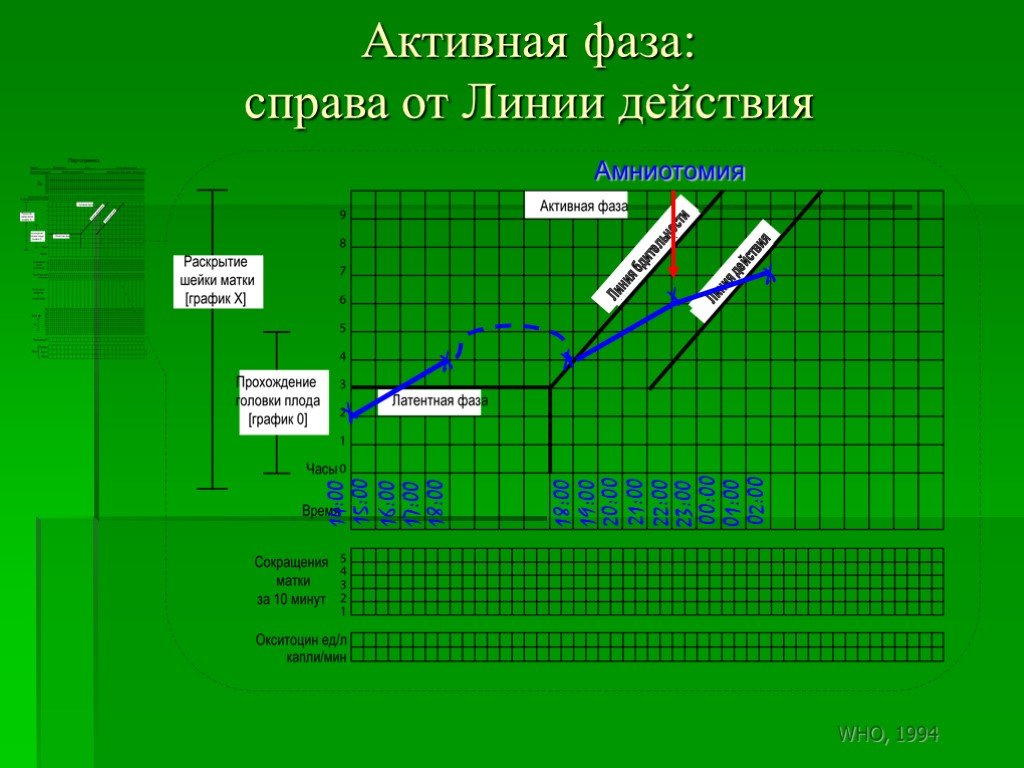
Слайд 170Активная фаза: справа от Линии действия
23:00 00:00 01:00 02:00
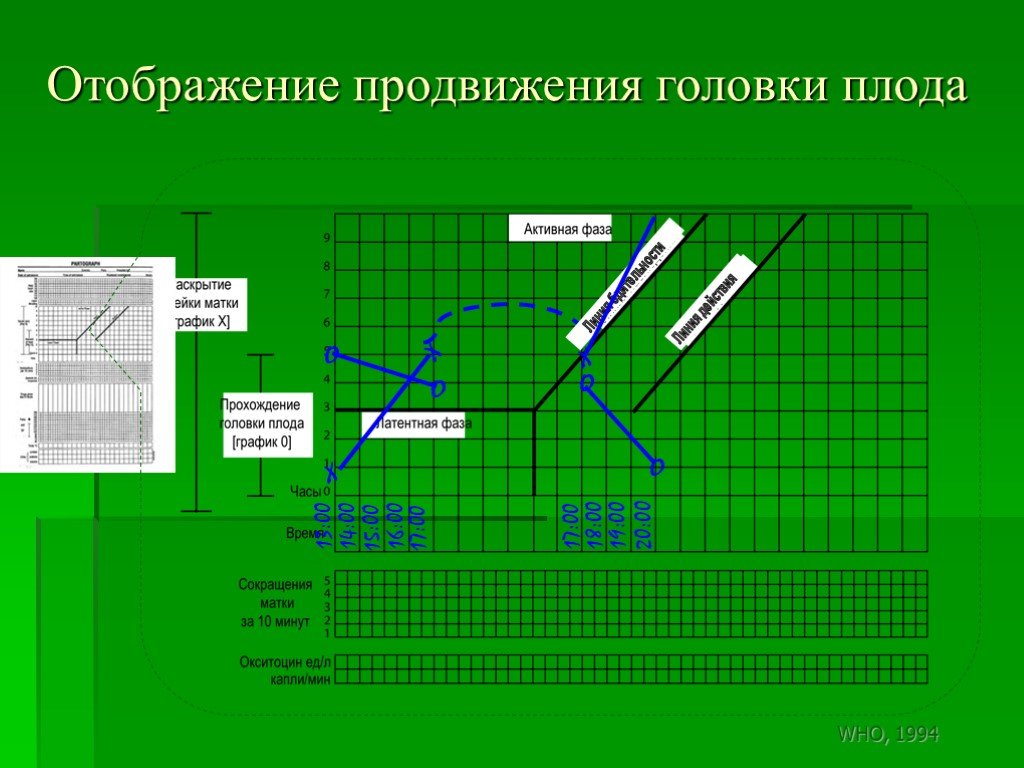
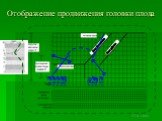
Слайд 171Отображение продвижения головки плода
Слайд 172При условии нормального течения родов, графическое изображение раскрытия шейки матки не заходит вправо за линию тревоги. Если это происходит, то считается, что необходимо провести критическую оценку причины задержки и принять решение относительно соответствующего лечения такого состояния.
Слайд 173Когда женщина поступает в активной фазе первого периода родов, степень раскрытия шейки матки наносится на линию тревоги. При условии удовлетворительного хода родов отображения процесса раскрытия будет на линии тревоги или слева от нее.
Слайд 174В случаях, когда длительность родов в латентной фазе менее 8 часов, отображение процесса родов следует сразу перенести пунктирной линией из области латентной фазы в область активной фазы на линию тревоги.
Слайд 175б) опускание головки плода может не наблюдаться, пока шейка матки не раскроется приблизительно на 7 см.
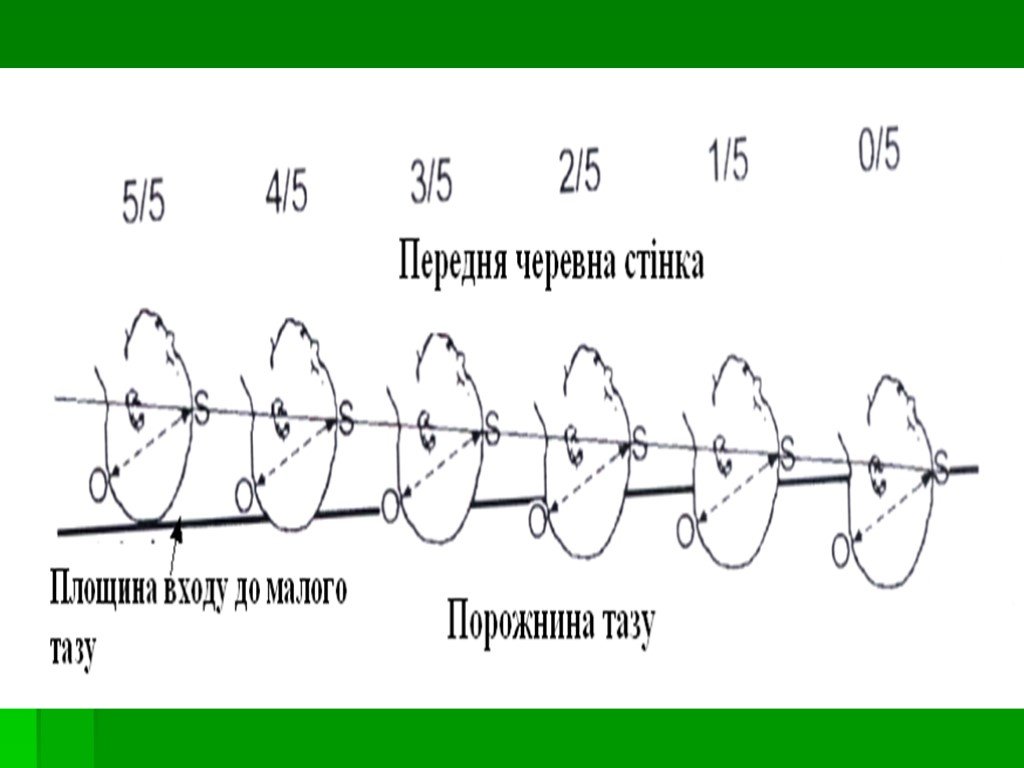
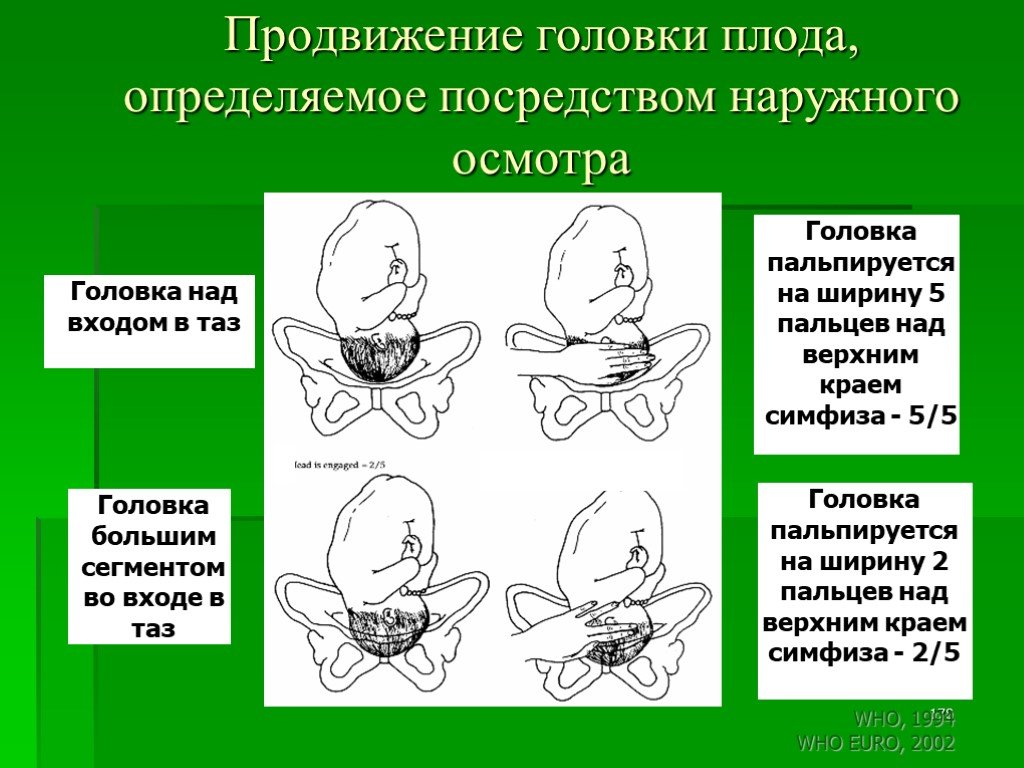
Слайд 176Для определения отношения головки плода к плоскости входа в малый таз внешним акушерским исследованием (рис. слайда 137) используется метод пальпации головки плода над симфизом и ширина пальцев акушера, количество которых отвечает степени вставления головки плода в малый таз – (отражается знаком - О).
Слайд 177
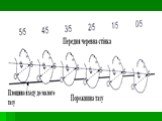
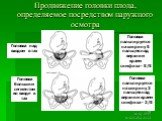
Слайд 178Продвижение головки плода, определяемое посредством наружного осмотра
Головка над входом в таз
Головка пальпируется на ширину 5 пальцев над верхним краем симфиза - 5/5
Головка пальпируется на ширину 2 пальцев над верхним краем симфиза - 2/5
Головка большим сегментом во входе в таз
Слайд 179Этот метод является более надежным чем внутреннее исследование в случае формирования большого отека передлежащей части головки плода. Отношение нижнего полюса головки плода к lin. Interspinalis определяется в случае проведения внутреннего акушерского исследования.
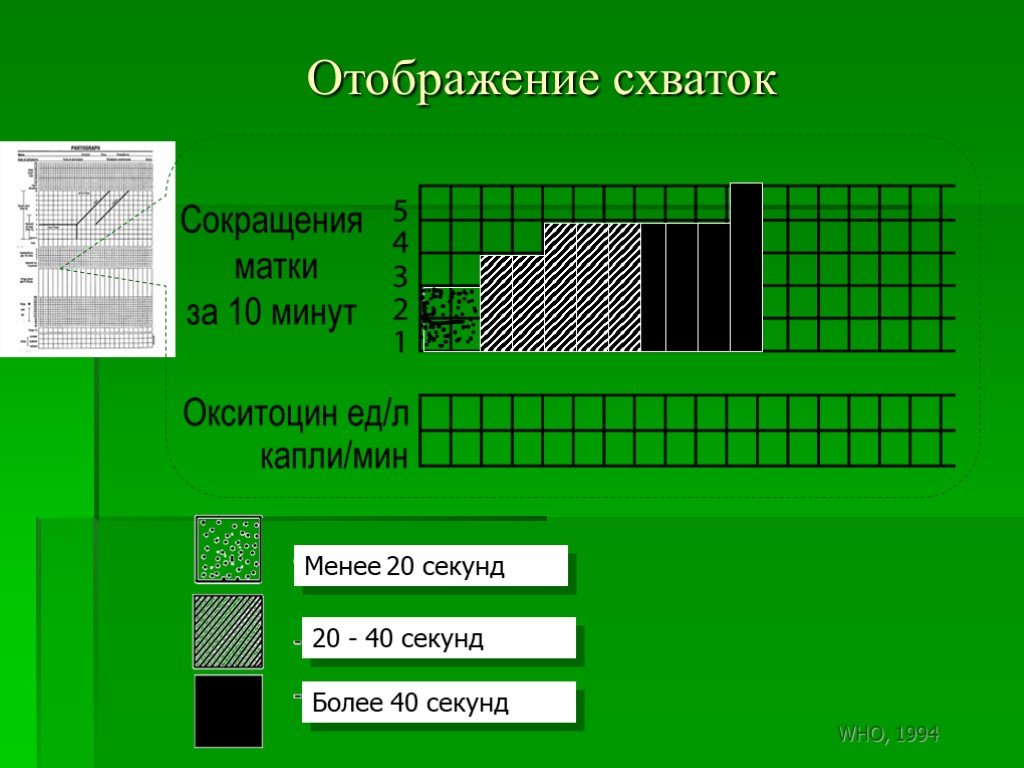
Слайд 180Таблица 4. Каждый квадрат отвечает 1 схватке. Наблюдения за схватками проводятся ежечасно в латентной фазе и каждые 30 минут в активной фазе. Частота схваток подсчитывается за 10 минут наблюдения в секундах.
Слайд 181Отображение схваток
Менее 20 секунд 20 - 40 секунд Более 40 секунд
Слайд 183Для того, чтобы начать заполнение партограммы, следует убедиться, что у женщины наблюдается достаточное количество схваток. В латентной фазе – 1 или больше схваток в течение 10 мин., каждая из которых продолжается 20 сек. или дольше. В активной фазе – 2 или больше - за 10 мин. длительностью 20 сек. или дольше.
Слайд 184Таблица 5 заполняется в случае стимуляции родовой деятельности. Каждые 30 минут записывается количество капель окситоцина в минуту. Записывается доза и способ введения утеротонического средства.
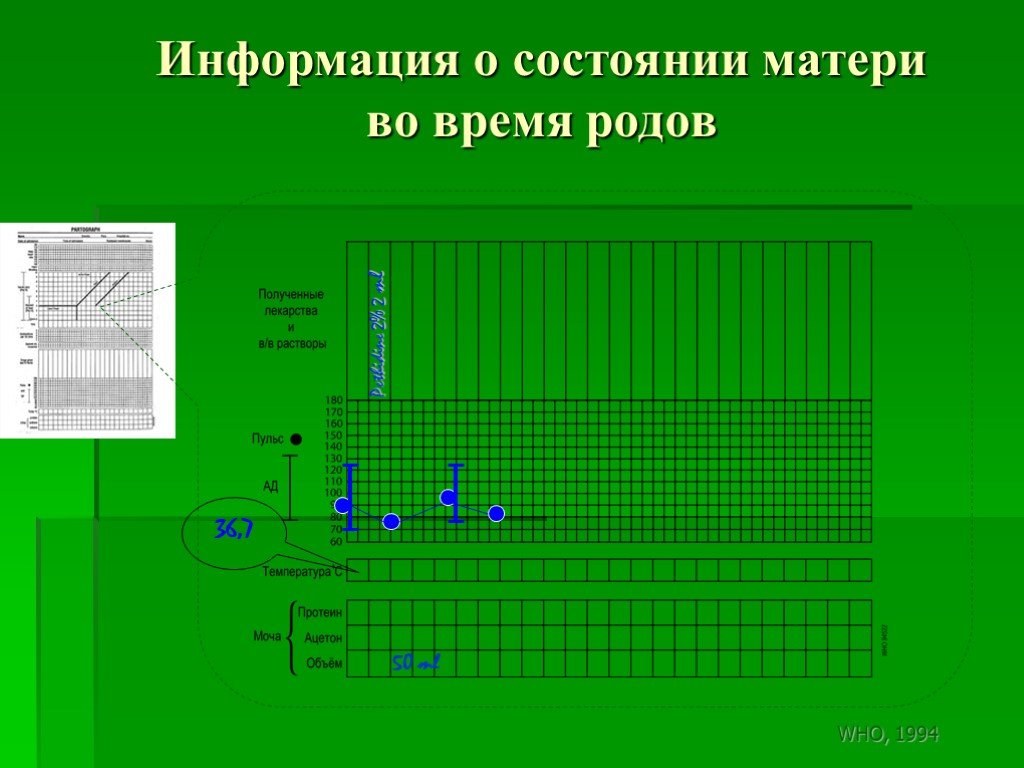
Слайд 185ІІІ - Состояние женщины Таблица 6 заполняется в случае применения других медикаментов.
Слайд 18636,7
Информация о состоянии матери во время родов
Pethidine 2% 2 ml 50 ml

Слайд 187Литература: Бодяжина В.И., Жмакин К.Н., Кирющенков А.П. Акушерство.-М.:Медицина,1986.-496с. М.Энкин, М.Кейрс и др. Руководство по эффективной помощи при беременности и рождении ребенка. Перевод с английского под ред. А.В.Михайлова, Санкт-Петербург:Издательство «Петрополис», 2003г.-480с. Обобщение книги «Искусственная перфорация оболочек», Christine Henderson, 1990. Охрана здоровья матери в Канаде, США и Санкт-Петербурге (1993-1997 цифры) Приказ МОЗ Украины №620 от 29.12.2003г Рекомендации ВОЗ по соответствующей технологии родовспоможения, Форталеза, Бразилия, 22-26 апреля, 1985. Физиологическое акушерство. Михайленко Е.Т., Бублик-Дорняк Г.М. М.-2-е изд., испр. И доп.- Киев: Вища школа. Головное изд-во, 1982.-368с. Care of the mother and baby at the health centre: a practical guide. Geneva, World Health Organization, 1994 Chalmers B. Childbirth in eastern Europe. Midwifery, 13: 2–8 (1997). Chalmers B. The WHO recommendations for birth revisited. British journal of obstetrics and gynaecology, 99: 709–710 (1992). Chalmers B. и Wolman W. Социальная поддержка во время родов – обзор выбранного материала, J. Psychosom. Obstract. Gyneacol., 14, 1-15, 1989. Education for safe motherhood, Module 2 – Post partum haemorrhage. Geneva, World Health Organization, 1994. Hofmeyr G.F., Nikodem V.C., Wolman W., Chalmers B., Kramer T. Сопровождение как изменение в вопросе клинических родов: влияние на прогресс и восприятие родов, а также на грудное вскармливание. Британский журнал Акушерства и Гинекологии, 98, 756-764, 1991. Home based maternal records: guidelines for development, adaptation and evaluation. Geneva, World Health Organization, 1994.