Слайд 2ПРИНЦИПЫ РЕНТГЕНОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ ТРАВМАТИЧЕСКИХ ПОВРЕЖДЕНИЙ КОСТЕЙ И СУСТАВОВ
Диагностика травматических повреждений костей и суставов является одной из самых важных практических задач всей рентгенологии. В современной травматологической клинике рентгенодиагностика занимает по праву главное место среди других методов распознавания переломов и вывихов. Однако роль рентгенологического исследования никоим образом не сводится к разрешению одних только узко диагностических задач. Велико значение рентгенологических данных также для изучения механизма возникновения переломов, для определения смещения отломков, для руководства лечением, для наблюдения за течением восстановительных явлений, для экспертизы, для определения функции кости, - одним словом, для подведения объективных основ в теории и практике клинической травматологии. Поэтому с клинической точки зрения вполне обосновано требование подвергать рентгенологическому исследованию каждый несомненный или подозрительный случай перелома. Особенно важно не ставить отрицательного диагноза перелома без рентгенологического исследования на основании одних только клинических признаков. Надлежащая организация неотложной рентгенологической помощи в борьбе с костным травматизмом является одним из важных показателей качества лечебной помощи населению.
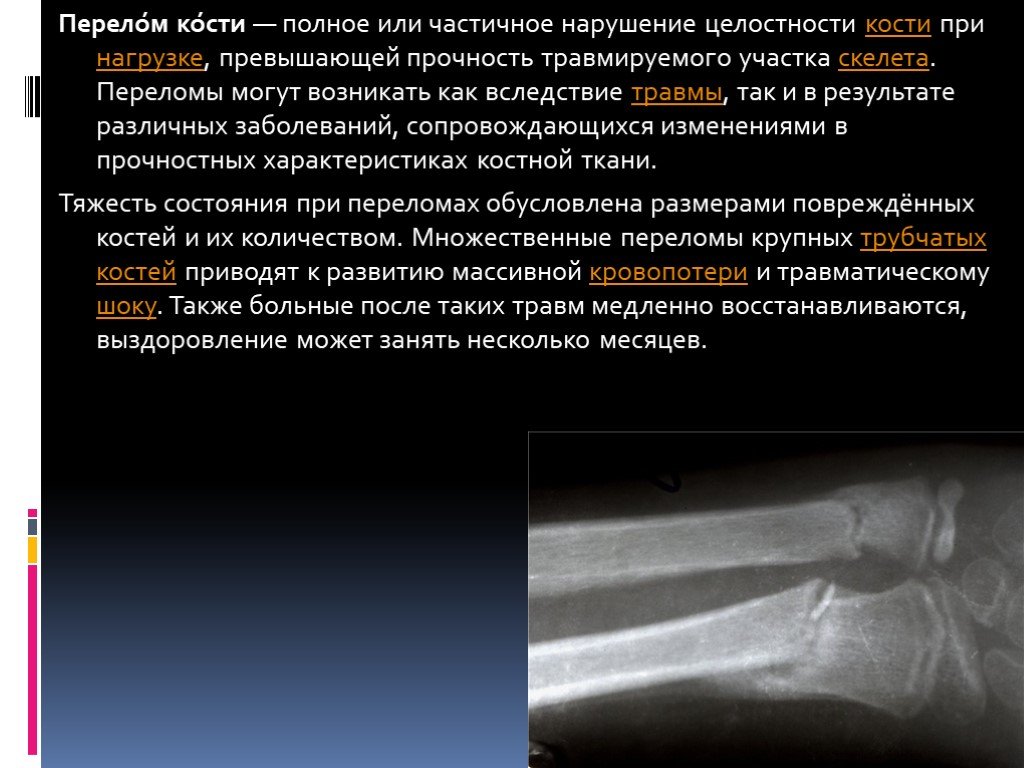
Слайд 3Перело́м ко́сти — полное или частичное нарушение целостности кости при нагрузке, превышающей прочность травмируемого участка скелета. Переломы могут возникать как вследствие травмы, так и в результате различных заболеваний, сопровождающихся изменениями в прочностных характеристиках костной ткани. Тяжесть состояния при переломах обусловлена размерами повреждённых костей и их количеством. Множественные переломы крупных трубчатых костей приводят к развитию массивной кровопотери и травматическому шоку. Также больные после таких травм медленно восстанавливаются, выздоровление может занять несколько месяцев.

Слайд 4Классификация переломов по этиологическому фактору: Травматические Нетравматические (патологические). Патологические (нетравматические) переломы возникают вторично при таких заболеваниях, как: Остеомиелит Генетически детерминированный несовершенный остеогенез Гиперпаратиреоидная остеодистрофия Костные кисты Доброкачественные и злокачественные опухоли кости Метастазы в кость* * Чаще всего в кость метастазируют опухоли молочных желез, почек, предстательной железы, легких и желудка.
Слайд 5Классификация переломов в зависимости от повреждения кожных покровов: 1. Открытые Первичнооткрытые Вторичнооткрытые 2. Закрытые. Неполные Полные Первичнооткрытые переломы – кожа повреждается травмирующей силой, ломающей кость; Вторичнооткрытые переломы - мягкие ткани и кожа перфорированы изнутри острым концом костного отломка. * Рана, при вторичнооткрытом переломе, обычно небольшая (равна диаметру конца отломка, перфорирующего кость). Как при первичнооткрытом, так и при вторичнооткрытом переломе имеет место первичное микробное загрязнение зоны перелома с последующим развитием нагноения и остеомиелита. При неполных переломах целость всей кости не нарушена (краевые переломы, отрывы бугорков костей).

Слайд 6По локализации костного дефекта различают переломы: Диафизарные Метафизарные Эпифизарные Так же выделяют и эпифизеолиз (нарушение целости кости у детей и подростков по ходу ростковой зоны). Эпифизарные - это, как правило, внутрисуставные переломы. Метафизарные ещё называют околосуставными. Классификация переломов в зависимости от высоты расположения: Переломы в нижней трети кости В средней трети В верхней трети. По степени «оскольчатости» выделяют переломы: Многооскольчатые Крупнооскольчатые

Слайд 7В зависимости от направления плоскости излома различают: Поперечные Косые Винтообразные Продольные Классификация переломов по наличию смещения: Переломы без смещения отломков Переломы со смещением. Виды смещения в зависимости от смещающего фактора: Первичное (возникает в момент перелома под влиянием травмирующей силы) Вторичное (возникает под влиянием сокращения мышц после перелома); В зависимости от пространственной ориентации отломков различают смещения: По длине По ширине Под углом Ротационные Угловые смещения кости в сегменте с двумя длинными костями (предплечье, голень) называют еще аксиальным смещением. Классификация переломов по клиническому состоянию: Стабильные Нестабильные *При стабильных переломах наблюдается поперечная линия излома. При нестабильных переломах (косые, винтообразные) появляется вторичное смещение (по причине нарастающей посттравматической мышечной ретракции).

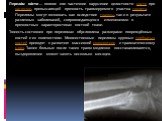
Слайд 8Линия перелома и плоскость перелома Основным рентгенологическим симптомом перелома является наличие в тени кости линии перелома, которая непосредственно указывает на нарушение целости костного вещества. В губчатом веществе линия перелома сказывается в перерыве структурного рисунка; на позитиве отдельные трабекулы разъединены на известном протяжении в виде более светлой полоски. Значительно яснее линия перелома обрисовывается в компактном веществе, где светлая полоска контрастнее выступает на фоне более темного коркового слоя. Легче всего поэтому линия перелома определяется рентгенологически в тех костях, где имеется толстый корковый слой, т. е. в диафизах длинных трубчатых костей. В костях же с тонким корковым слоем, как, например, в пяточной кости или позвонке, линия перелома иногда едва лишь заметна или даже вовсе не обнаруживается на снимке. Контуры линии перелома характеризуются мелкой зазубренностью. В губчатом веществе зубцы могут достигать большой высоты, и линия перелома может иметь зигзагообразный ход . Иногда она слегка дугообразна или волниста. В корковом веществе контуры линии бывают более ровными и подчас даже совершенно гладкими. В самой кости на самом деле существует не линия перелома, а плоскость перелома. Рентгеновская линия перелома есть лишь своеобразное извращенное изображение этой истинной плоскости перелома. Рентгенологическая картина этой линии зависит не только от свойств реальной плоскости перелома, но и в значительной степени от той проекции, в которой был произведен снимок.

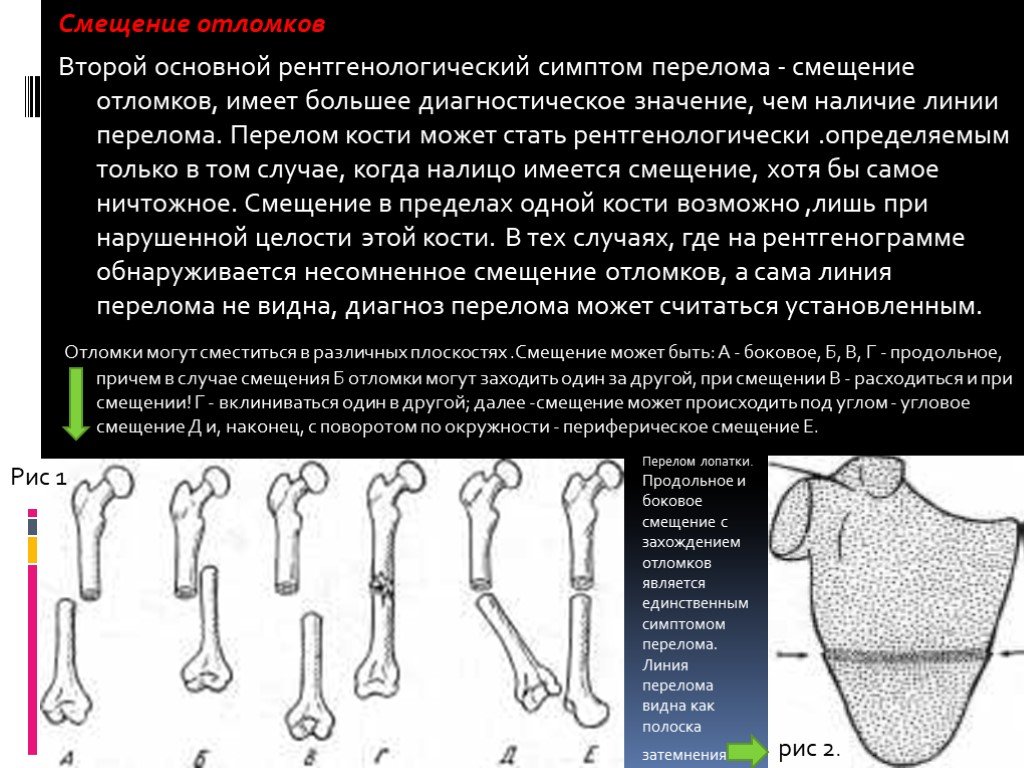
Слайд 9Смещение отломков Второй основной рентгенологический симптом перелома - смещение отломков, имеет большее диагностическое значение, чем наличие линии перелома. Перелом кости может стать рентгенологически .определяемым только в том случае, когда налицо имеется смещение, хотя бы самое ничтожное. Смещение в пределах одной кости возможно ,лишь при нарушенной целости этой кости. В тех случаях, где на рентгенограмме обнаруживается несомненное смещение отломков, а сама линия перелома не видна, диагноз перелома может считаться установленным. Отломки могут сместиться в различных плоскостях .Смещение может быть: А - боковое, Б, В, Г - продольное, причем в случае смещения Б отломки могут заходить один за другой, при смещении В - расходиться и при смещении! Г - вклиниваться один в другой; далее -смещение может происходить под углом - угловое смещение Д и, наконец, с поворотом по окружности - периферическое смещение Е.
Рис 1.
Перелом лопатки. Продольное и боковое смещение с захождением отломков является единственным симптомом перелома. Линия перелома видна как полоска затемнения.
рис 2.

Слайд 10Боковое смещение происходит часто. Оно легко узнается на снимке по штыкообразному положению отломков, а при небольших степенях по тому признаку, что прямая линия, проведенная через корковый слой одного из отломков, проходит за линию перелома либо по костномозговому каналу второго отломка - неполное боковое смещение, либо по мягким тканям, оставаясь параллельной длинной оси второго отломка, - полное боковое смещение. Снимок дает правильное представление о -степени смещения в сторону только в том случае, когда плоскость смещения параллельна плоскости рентгеновской пленки или когда центральный луч перпендикулярен к плоскости смещения. При обратных условиях небольшое боковое смещение остается просмотренным; значительное смещение еще может быть распознано, так как контуры отломка, лежащего ближе к пленке, резче, чем контуры другого отломка, стоящего ближе к аноду .
А - отломки смещены в плоскости, перпендикулярной к пленке; в этой проекции смещение рентгенологически не определяется; Б - отломки смещены в плоскости, параллельной пленке: рентгенограмма дает истинное представление о характере и степени смещения; В - промежуточное положение, неправильно ориентирующее исследователя.
Рис 3.

Слайд 11Рентгенологическая картина продольного смещения зависит в первую очередь от того, в каком направлении по длиннику кости смещены отломки - с расхождением, с захождением или с вклинением(рис 1.) Продольное смещение с захождением (рис 1 Б) встречается довольно часто при переломах диафизов больших трубчатых костей. Рентгенологический диагноз безошибочен лишь в том случае, если на снимке отломки лежат рядом. Если же снимок произведен в такой проекции, что концы отломков расположены по ходу .центрального луча один за другим, то их тени накладываются друг на друга, сливаются, происходит наслаивание теней с увеличением интенсивности тени в два раза (рис. 2). Поэтому, имея перед собой единственный подобный снимок цилиндрической кости, рентгенолог не может исключить вклинения отломков. При переломах плоских костей, например, лопатки, наслаивание отломков имеет большое диагностическое значение, так как сама линия перелома в виде просветления не видна. Определение продольного смещения с расхождением отломков (рис. 1 В) - легкая задача для рентгенодиагностики. Этот вид смещения характерен для переломов надколенной чашки, локтевого отростка локтевой кости, одного из вертелов бедра и различных костных выступов, к которым прикрепляются мышцы. Диастаз отломков наблюдается иногда и при переломах плечевой кости, в результате действия силы тяжести дистальной части конечности, или применения слишком большого вытяжения. При любом обычном положении исследования рентгенограмма дает точное представление о степени смещения. Вклиненные, или вколоченные, переломы (рис. 1, Г) встречаются главным образом близ суставных концов длинных трубчатых костей. Как правило, крепкий корковый слой диафиза врезывается в эпифизарное губчатое вещество, вызывая подчас большое разрушение костных балок. Типичные места для вклинения отломков - шейка бедра, верхний конец плеча, дистальный эпифиз лучевой кости, проксимальный эпифиз I пястной кости и т. д. Некоторые авторы, как, например, К- Ф. Вегнер, проводят резкую грань между «вклиненными» и «сколоченными» переломами. Вколоченные переломы могут представлять большие трудности для клинической диагностики, так как основные симптомы перелома (подвижность в пределах кости, боли, нарушение функции, хруст, припухлость и пр.) могут отсутствовать. Поэтому рентгенологическое исследование является здесь особенно ответственным. Рентгенодиагностика нетрудна, если на снимке видна линия перелома или если имеется еще .другое смещение, кроме вклинения, хотя бы и самое незначительное. Нередко, однако, линия перелома в губчатом веществе не видна, а всякое другое смещение отсутствует. В этих случаях единственным рентгенологическим симптомом вклинения может иногда служить деформация кости, как, например, coxa vara при переломе шейки бедра.

Слайд 12Угловое смещение (рис. 1,Д) - это наиболее частый вид смещения. Оси отломков образуют угол, величина которого колеблется в широких пределах, - от нескольких градусов до почти прямого угла. Длинная ось одного из отломков, продолженная за линию перелома, при> этом, следовательно, проходит мимо длинника другого отломка (рис. 22). Рентгенограмма дает истинное представление о направлении угла и о его размерах только в том случае (рис. 21), если центральный луч идет перпендикулярно к плоскости перелома. Если же отломки лежат в плоскости центрального луча, то смещение под углом не видно. Косвенный же рентгенологический симптом выражается в том, что резкость контуров отломков нарастает по направлению к линии перелома, когда верхушка угла смотрит в сторону пленки. Если угловое смещение обнаруживается на обоих снимках, то рентгенограммы показывают какую-то среднюю степень смещения; этот вид смещения имеет самое важное клиническое значение.
Схема углового смещения отломков в рентгеновской проекции. А - отломки лежат в плоскости, перпендикулярной к пленке, смещение не видно; Б - отломки смещены в плоскости, параллельной пленке; рентгенограмма дает правильное представление о характере и степени смещения; В - промежуточное положение, показывающее на рентгенограмме меньшее смещение, чем в действительности.
Резко выраженное угловое смещение отломков при переломе диафиза основной фаланги одного из пальцев руки. Всякое угловое смещение, даже самое незначительное, категорически требует исправления.
рис 4. рис 5.

Слайд 13Техника рентгенологического исследования переломов Приведенных выше сведений достаточно для того, чтобы вывести несколько важных заключений относительно техники рентгенологического исследования переломов. Элементарное правило рентгенодиагностики гласит: при рентгенологическом исследовании костей и суставов принципиально нельзя ограничиваться одним снимком. Без двух рентгенограмм во взаимно перпендикулярных плоскостях серьезной рентгенодиагностики переломов вообще не существует. Даже двух снимков в некоторых случаях, например, при травме таранной и пяточной костей, особенно же лучезапястной области, может оказаться недостаточно. Желательно, чтобы главная линия перелома находилась в центре пленки, и задача клинициста еще до рентгенологического исследования - определить приблизительный уровень перелома по отношению к длиннику конечности и особенно к позвоночнику. Желательно также, чтобы один из отломков, предпочтительно более длинный, соответствующий оси конечности, располагался параллельно пленке. Практический опыт учит, что очень большие обзорные снимки целых конечностей или позвоночника нецелесообразны; все равно требуются дополнительные детальные снимки подозрительных участков. Исключением являются только обзорные снимки таза. Нерациональная экономия пленок в костной травматологии неминуемо приводит к ошибкам. В специальных травматологических учреждениях необходимо держаться определенных инструкций, примиряющих в какой-то мере всевозможные, подчас противоположные требования. Нередко бывает, особенно при переломах дистальных концов лучевой и малоберцовой кости, что линия перелома, не видная или едва только заметная в одной проекции, резко выступает на другом снимке. Если ограничиться одной проекцией, то линию перелома можно легко просмотреть. Вклинение можно с уверенностью отрицать на основании рентгенологического исследования лишь в том случае, если на снимке в какой-нибудь проекции между отломками остается свободное пространство.

Слайд 14Переломы губчатого вещества или тонкого коркового слоя, вклиненные переломы, незначительные смещения, всевозможные важные детали, как внутрисуставные трещины и пр., могут быть обнаружены только на безупречных структурных рентгенограммах. Для специализированной неврологической, офталмологической, ото-рино-ларингологиче-ской, стоматологической и т. п. рентгенодиагностики требуются особые, в настоящее время хорошо разработанные методы тончайшей прецизионной рентгенографии, составляющей предмет соответствующих смежных областей рентгенологии. Что же касается рентгеноскопии, то во всей костно-суставной рентгенодиагностике этот метод исследования допустим только при переломах и вывихах. Однако производить просвечивание в целях установки диагноза нельзя; оно разрешается только после того, как точный диагноз поставлен на основании рентгенограмм. Просвечивание также выполняется при помощи передвижных и переносных рентгеновских аппаратов в условиях так называемой палатной рентгенодиагностики, чтобы проверить стояние отломков после наложения иммобилизирующей повязки, чтобы контролировать эффективность вытяжения. Точное суждение об истинном положении отломков достигается только благодаря рентгенологическому контролю. Каждое новое лечебное мероприятие хирурга-травматолога требует нового рентгенологического контроля. Отказ от рентгенологической проверки вправления нужно расценивать как врачебную ошибку. Лечение перелома состоит из трех последовательных актов: во-первых, сопоставления отломков, или прилаживания, во-вторых, удержания отломков, и, в-третьих, их скрепления. Каждый из этих основных этапов требует специальных форм участия рентгенолога в деле лечения. Примером может служить участие рентгенолога в репозиции отломков при помощи металлического гвоздя в случаях перелома шейки бедра.

Слайд 15Дифференциальная рентгенодиагностика перелома Начинающий врач может принять за линию перелома или трещину также и нормальные глубокие борозды, сосудистые каналы, через которые проходят питающие сосуды, костные швы и т. д. В этом отношении особенно сложно истолкование рентгенограммы черепа с линейными тенями каналов, костных сосудов, мозговых борозд, костных швов и т. д. Напоминают переломы также те картины, которые вызываются так называемым тангенциальным эффектом при рентгенографии (рис. 24). Когда тень одной кости пересекает тень другой, например, в области суставных концов костей голени или предплечья, а также оснований плюсневых и пястных костей, тень коркового слоя на месте перекреста теряет свой прямолинейный ход, и кость может казаться смещенной, вдавленной. Это легко отличить потому, что снимок в другой проекции покажет неизмененную кость, и, кроме того, всегда отсутствует линия перелома. При неудачной проекции исследования ключицы, когда кость не лежит в плоскости, параллельной пленке, нормальный S-образный изгиб ключицы может симулировать смещение и деформацию. Далее, глубокие кожные складки, прилегающие к пленке во время исследования конечности, когда между двумя кожными губами сжимается воздух, также имеют отдаленное сходство с линией перелома. Подобные косые или поперечные линии встречаются главным образом на снимках тазобедренного сустава (ягодичная складка), плечевого пояса и в особенности кисти и стопы, фаланг (пальцевые складки). Линия кожной складки дифференцируется с уверенностью благодаря тому, что выходит из пределов кости и пересекает тень мягких тканей. Начинающий врач может принять за отломки всевозможные патологические обызвествления в мягких тканях, как, например, известковый бурсит, известковые бляшки в стенках атеросклеротических артерий, обызвествления сухожилий, мышц, суставной сумки и т. д. Сюда относятся и внутрисуставные свободные тела. Наконец, некротические костные очаги, лежащие среди соединительной или хрящевой ткани при различных остеохондропатиях, в первую очередь при заболевании бугра большеберцовой кости, напоминают отдельно лежащие отломанные костные кусочки.

Слайд 16Травматический эпифизеолиз Точная рентгенодиагностика эпифизеолиза (рис.) невозможна до тех пор, пока не появится точка окостенения в эпифизе кости. Как известно, весь хрящевой эпифиз как нормальный, так и патологический ничем не отличается на рентгенограмме от окружающих мягких тканей. Поэтому эпифизеолиз может быть распознан на снимке только на основании смещения ядра окостенения по отношению к метафизу кости. Понятно, диагностическое значение имеет лишь определенное значительное смещение, обнаруженное при безупречной технике исследования, в правильных проекциях, при сравнении в каждом отдельном случае со снимками здоровой конечности. Чем меньше точка окостенения, тем труднее диагностика; чем ближе контуры ядра окостенения к контурам метафиза, тем заметнее становится смещение и тем надежнее рентгенодиагностика. Следовательно, труднее всего распознавание эпифизеолиза iy новорожденных и грудных детей, легче в детском возрасте и всего легче в юношеском возрасте. Все же в тех областях, где имеются широкие и поздно окостеневающие эпифизарные зоны, как, например, в самой коварной для рентгенолога области локтевого дустава, диагностика эпифизеолиза может представлять немалые трудности. Практически, однако, распознавание облегчается тем обстоятельством, что в огромном большинстве Случаев эпифизеолиз встречается не в чистом виде, а сочетается с переломом костного вещества; если линия перелома или трещины из светлой эпифизар-ной полоски переходит в костный рисунок эпифиза или метафиза, то и без смещения отломка распознавание становится простой задачей. Положительная рентгенодиагностика эпифизеолиза имеет, таким образом, большое значение, отрицательные же рентгенологические симптомы не имеют доказательной ценности и уступают клиническим симптомам. При этом надо учесть, что клиническая симптоматология эпифизеолиза еще более неопределенна, чем проявления поднадкостничного перелома: припухлость незначительна, кровоизлияние под надкостницей ничтожно, хруста нет, нет и патологической подвижности, имеется только сильное ограничение движений в близлежащем суставе. В спорных случаях эпифизеолиз может быть распознан рентгенологически лишь на 6-8-10-12-й день по тени начального обызвествления надкостницы; поэтому не следует скупиться на повторные снимки.
Заживление эпифизеолиза происходит всегда. Костная мозоль при этом гораздо меньше и слабее, чем при переломах метафиза и особенно диафиза детской кости. Исключительно редки некрозы эпифиза, так как кровоснабжение этого отдела кости, причем весьма обильное, происходит из многих источников надкостницы, а также из сумки сустава.
Слайд 17Спасибо за внимание!!!