Слайд 1Острая гнойная хирургическая инфекция. Диагностика, профилактика и лечение
Выполнила: студентка 3 гр. 6 курса леч.ф-та Хондкарян Э.В
Слайд 2Определение:
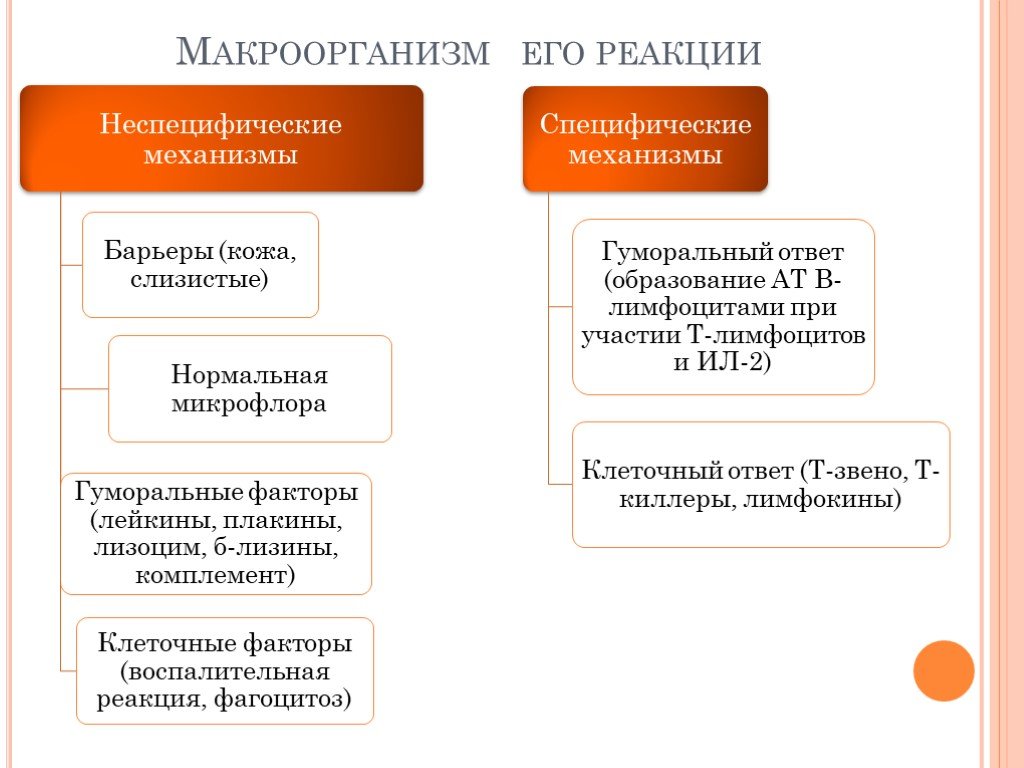
это острый воспалительный процесс различной локализации и характера, вызванный гноеродной микрофлорой. Для ее развития необходимо наличие трех элементов: 1) возбудитель инфекции (гноеродный микроорганизм); 2) входные ворота инфекции (место и способ внедрения микроорганизма в ткани больного); 3) макроорганизм с его реакциями — местными и общими, защитными и патологическими.
Слайд 3Возбудители:
- Staphilicoccus aureus, - Pseudomonas aeruginosa, - Eisherichia coli, - Enterococcus, - Enterobacter, - Streptococcus, - Proteus vulgaris, - Pneumococcus.

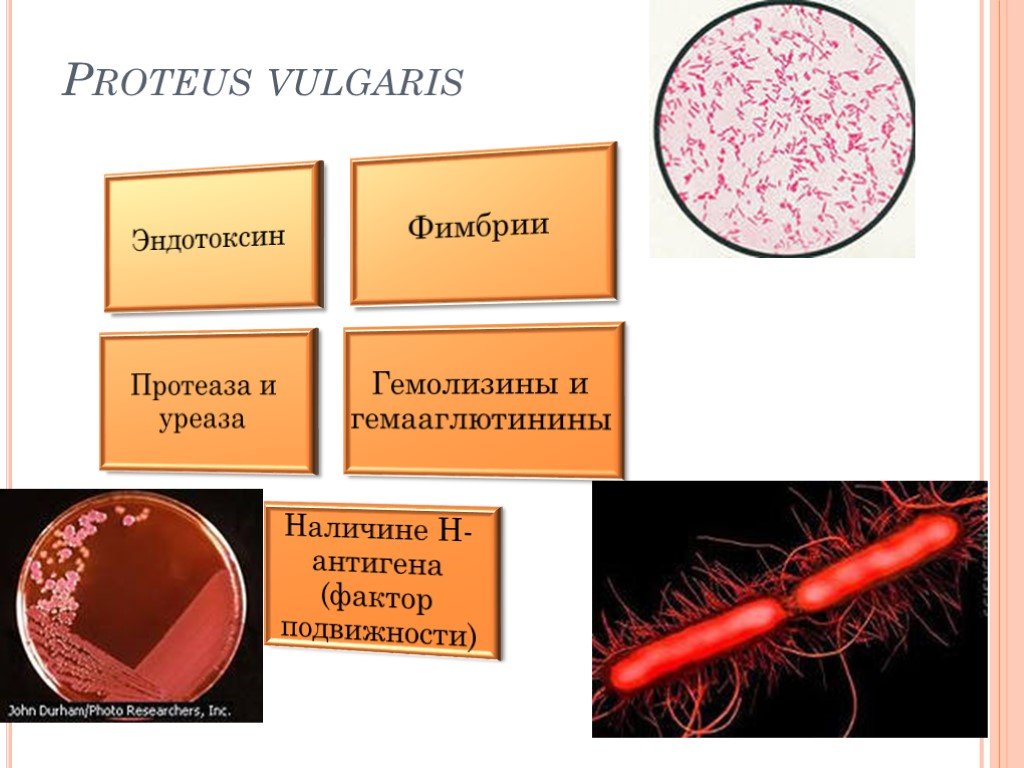
Слайд 4Staphilococcus aureus
Анаэробной ферментация глюкозы и чувствительности к лизостафинэндопептидазе Ферментирует маннитол, продуцируют ДНКазy и проявляют высокую чувствительность к лизостафину. Компоненты оболочки (пептидогликан, тейхоевая кислота) может активировать превращение комплемента по альтернативному пути. Может также играть определенную роль в патогенезе шока и диссеминированного внутрисосудистого свертывания. Протеин А связывается с Fc-фрагментом определенных классов IgG и с Fc-рецептором фагоцитов и может служить блокирующим фактором, предотвращающим поглощение микроорганизмов нейтрофилами. Каталаза расщепляет перекись водорода и может тем самым защитить, микроорганизмы в процессе фагоцитоза, когда процессы дыхания в фагоцитах особенно активны. Коагулаза вызывать свертывание плазмы путем образования тромбиноподобного вещества. Гиалуронидаза, фермент, расщепляющий гиалуроновую кислоту в основном веществе соединительной ткани и способствующий распространению инфекции. Стафилококковые энтеротоксины, эксфолиативные токсины А и В, токсин-1, вызывающий синдром токсического шока (СТШ). Продукция бета-лактамаз!!!

Слайд 5Streptococcus
Основные адгезины — липотейхоевые кислоты,. Белок М стрептококков - ингибирует фагоцитарные реакции, непосредственно действуя на фагоциты либо маскируя рецепторы для компонентов комплемента и опсонинов, адсорбируя на своей поверхности фибриноген, фибрин и продукты его деградации. Свойства суперантигена. Капсула стрептококков – обеспечивает адгезию и защиту. Образована гиалуроновой кислотой ( поэтому не распгознается как чужеродный антиген). Гиалуронидаза -разрушение соединительнотканной стромы; участвует в запуске аутоиммунных реакций. С5а-пептидаза стрептококков — подавляет активность фагоцитов.Расщепляет и инактивирует С5а компонент комплемента, выступающий мощным хемо-аттрактантом. Стрептоллизины О и S – свойства гемолизинов и соответственно, поверхностный гемолиз эритроцитов, а также др. тканей (кардиомиоциты, фагоциты и т.д.) Эритрогенные (пирогенные) токсины – суперантигены и оказывают митогенное действие на Т-клетки, а также стимулируют секрецию макрофагами ИЛ-1 и ФНО. Кардиогепатический токсин стрептококков синтезируют некоторые штаммы стрептококков группы А. Он вызывает поражения миокарда и диафрагмы, а также образование гигантоклеточных гранулём в печени. Стрептокиназа (фибринолизин) активирует плазминоген, что приводит к образованию плазмина и растворению фибриновых волокон (фермент не проявляет прямой фибринолитической активности). Гиалуронидаза облегчает перемещение бактерий по соединительной ткани. Роль ДНКазы (стрептодорназа) и НАДаз изучена плохо – скорее всего отвечают за осложнения, вызываемые стрептококками.

Слайд 6Pseudomonas aeruginosa
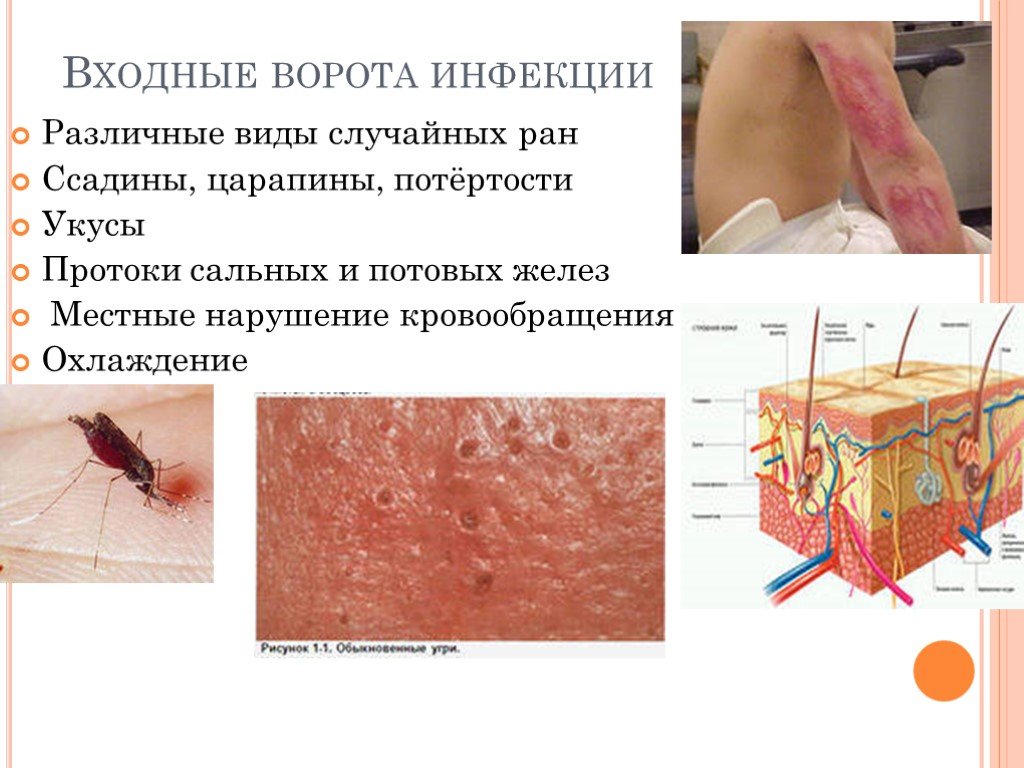
Слайд 8Входные ворота инфекции
Различные виды случайных ран Ссадины, царапины, потёртости Укусы Протоки сальных и потовых желез Местные нарушение кровообращения Охлаждение
Слайд 9Макроорганизм его реакции
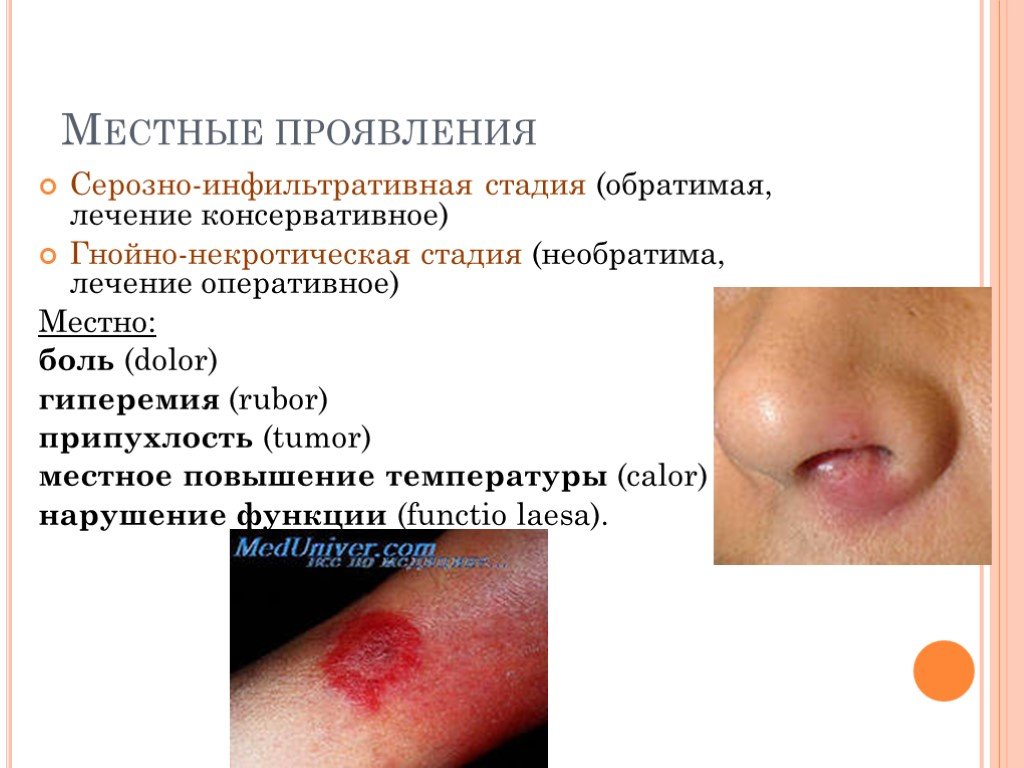
Слайд 10Местные проявления
Серозно-инфильтративная стадия (обратимая, лечение консервативное) Гнойно-некротическая стадия (необратима, лечение оперативное) Местно: боль (dolor) гиперемия (rubor) припухлость (tumor) местное повышение температуры (cаlоr) нарушение функции (functio lаеsa).
Слайд 11Общие проявления:
Интоксикационный синдром: слабость, головной боль, ломотой в суставах, костях, мышцах, разбитостью, апатией, лихорадка. ЦНС: возбуждение, эйфория, нарушения сна, галлюцинации, психоз, угнетение сознания. ССС: тахикардия, гипотония, снижение ЦВД , уменьшение ОЦК, расширение границ сердца, глухость тонов, появление систолического шума. ЖКТ: снижение аппетита, тошнота, поносы или запоры, нарушением функции печени. МВС: олигурия, протеинурия, цилиндрурия, микрогематурия, вплоть до анурии и ОПН. Кроветворение: спленомегалия, увеличение и болезненногсть регионарных лимфоузлов, лейкоцитоз со сдвигом влево до юных форм, нейтрофилез, повышение СОЭ, токсическая зернистость лейкоцитов.

Слайд 12Местное лечение: серозно-инфильтративная стадия
Покой Обезболивание – ненаркотические аналгетики Блокады антибиотико-новокаиновой смесью Антибиотики вместе с сульфаниламидами, нитрофуранами и другими антисептиками. Местно - повязки, ванночки, компрессы с антисептиками (хлоргексидин, димексид, диоксидин, фурацилин и др) Физиотерапевтические процедуры (УВЧ, УФО, диадинамические токи, парафин, озокерит и др.),

Слайд 13Местное лечение: гнойно-некротичсекая стадия
Вскрытие очага. Некрэктомия Адекватное дренирование –активное (трубчатые дренажи, помещенные в рану с подключением их к источникам вакуума -электроотсос, централизованная вакуумная система, приспособления для автономного вакуумирования раны и др.), пассивное (тампоны с антисептиками, гипертоническим раствором поваренной соли, мазями на гидрофильной основе, а также трубчатые дренажи, резиновые полоски, тампоны "сигары", угольные тампоны и другие средства) Протеолитичсекие ферменты, ультразвуковая кавитация гнойной полости, высоко- и низкоэнергетическое лазерное излучение. Биостимулирующие мази (метилурациловая, успината натрия, облепиховое масло, солкосериловая, Репареф-2 и др.) Наложение вторичныых швов. "Ubi pus ibi evаcuu, ubi pus ibi incisio" (Гиппократ)

Слайд 14Общее лечение
Инфузионная терапия (5% или 10% р-р глюкозы, физиологический раствор NaCl, раствор Рингера-Локка, растворы дисоль, трисоль, ацесоль и др) Форсированный диурез (лазикс, фурсемид). По показаниям - гемо- или лимфосорбция, плазмофорез, гемодиализ, перитониальный диализ. Ингибиторы протеаз (контрикал, тросилол, цалол, гордокс и др.), антигистаминовые препараты. Сорбенты (активированный уголь, биоспецифические сорбенты и др.), гемодез, неокомпенсан, полидез и др. (принцип связывания). Лазеротерапия, оксибаротерапия, реинфузия ультрафиолетом облученной собственной крови ( РУФОСК) и др. Антибиотикотерапия совместно с антисептиками (учет чувствительности и всех возможных рисков) Активация защитных сил организма.
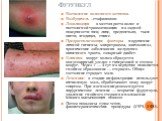
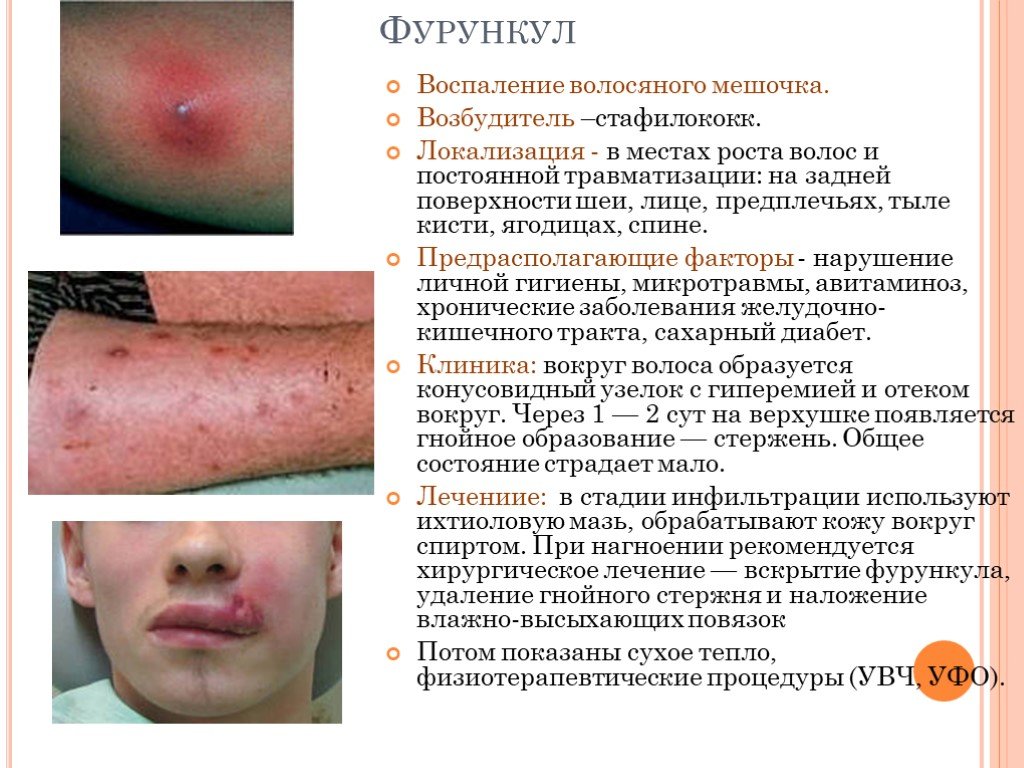
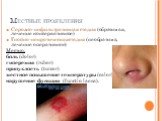
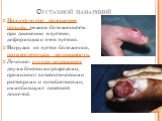
Слайд 15Фурункул
Воспаление волосяного мешочка. Возбудитель –стафилококк. Локализация - в местах роста волос и постоянной травматизации: на задней поверхности шеи, лице, предплечьях, тыле кисти, ягодицах, спине. Предрасполагающие факторы - нарушение личной гигиены, микротравмы, авитаминоз, хронические заболевания желудочно-кишечного тракта, сахарный диабет. Клиника: вокруг волоса образуется конусовидный узелок с гиперемией и отеком вокруг. Через 1 — 2 сут на верхушке появляется гнойное образование — стержень. Общее состояние страдает мало. Лечениие: в стадии инфильтрации используют ихтиоловую мазь, обрабатывают кожу вокруг спиртом. При нагноении рекомендуется хирургическое лечение — вскрытие фурункула, удаление гнойного стержня и наложение влажно-высыхающих повязок Потом показаны сухое тепло, физиотерапевтические процедуры (УВЧ, УФО).
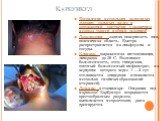
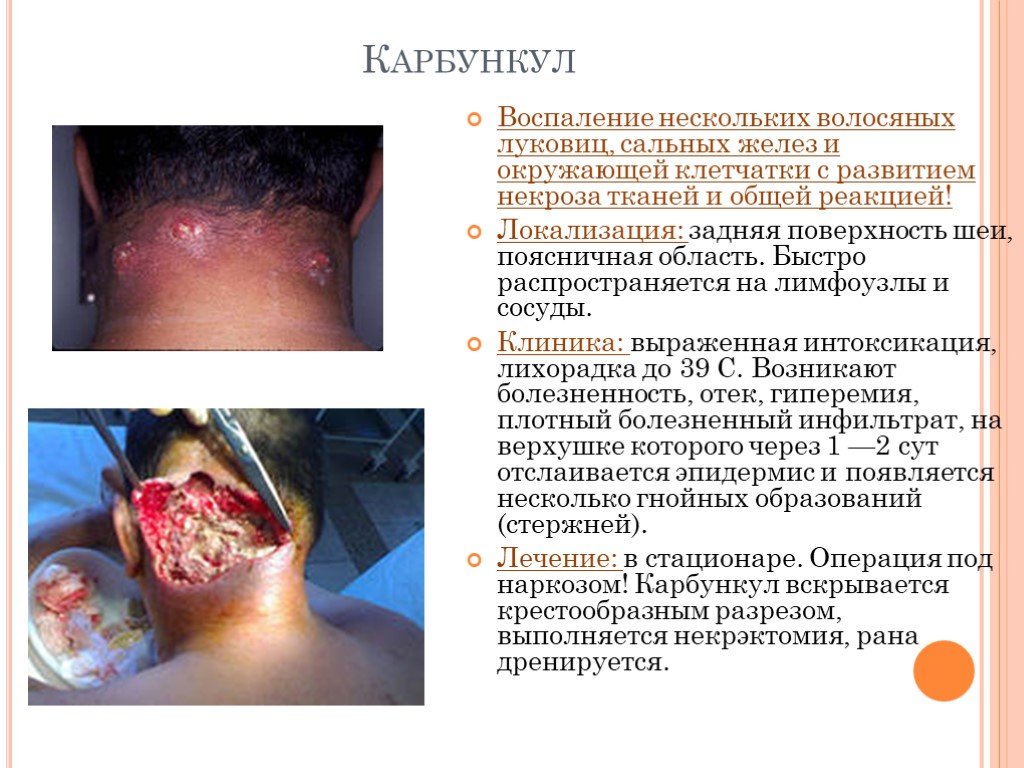
Слайд 16Карбункул
Воспаление нескольких волосяных луковиц, сальных желез и окружающей клетчатки с развитием некроза тканей и общей реакцией! Локализация: задняя поверхность шеи, поясничная область. Быстро распространяется на лимфоузлы и сосуды. Клиника: выраженная интоксикация, лихорадка до 39 С. Возникают болезненность, отек, гиперемия, плотный болезненный инфильтрат, на верхушке которого через 1 —2 сут отслаивается эпидермис и появляется несколько гнойных образований (стержней). Лечение: в стационаре. Операция под наркозом! Карбункул вскрывается крестообразным разрезом, выполняется некрэктомия, рана дренируется.
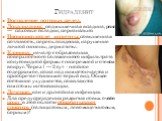
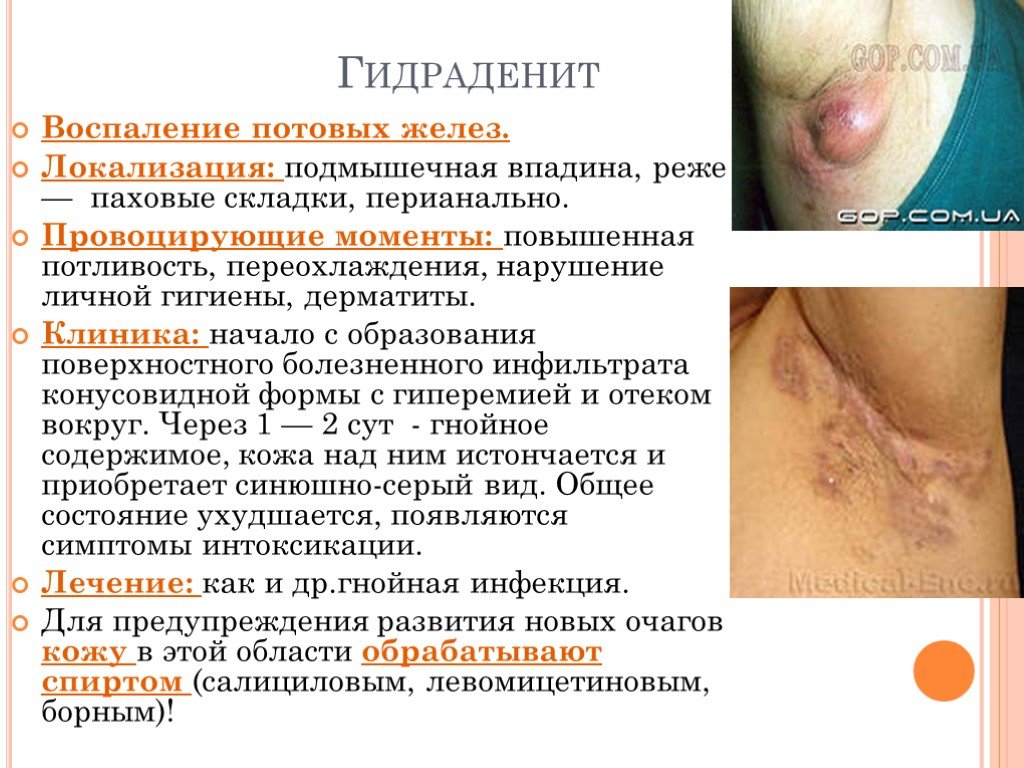
Слайд 17Гидраденит
Воспаление потовых желез. Локализация: подмышечная впадина, реже — паховые складки, перианально. Провоцирующие моменты: повышенная потливость, переохлаждения, нарушение личной гигиены, дерматиты. Клиника: начало с образования поверхностного болезненного инфильтрата конусовидной формы с гиперемией и отеком вокруг. Через 1 — 2 сут - гнойное содержимое, кожа над ним истончается и приобретает синюшно-серый вид. Общее состояние ухудшается, появляются симптомы интоксикации. Лечение: как и др.гнойная инфекция. Для предупреждения развития новых очагов кожу в этой области обрабатывают спиртом (салициловым, левомицетиновым, борным)!
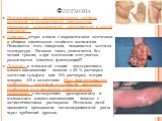
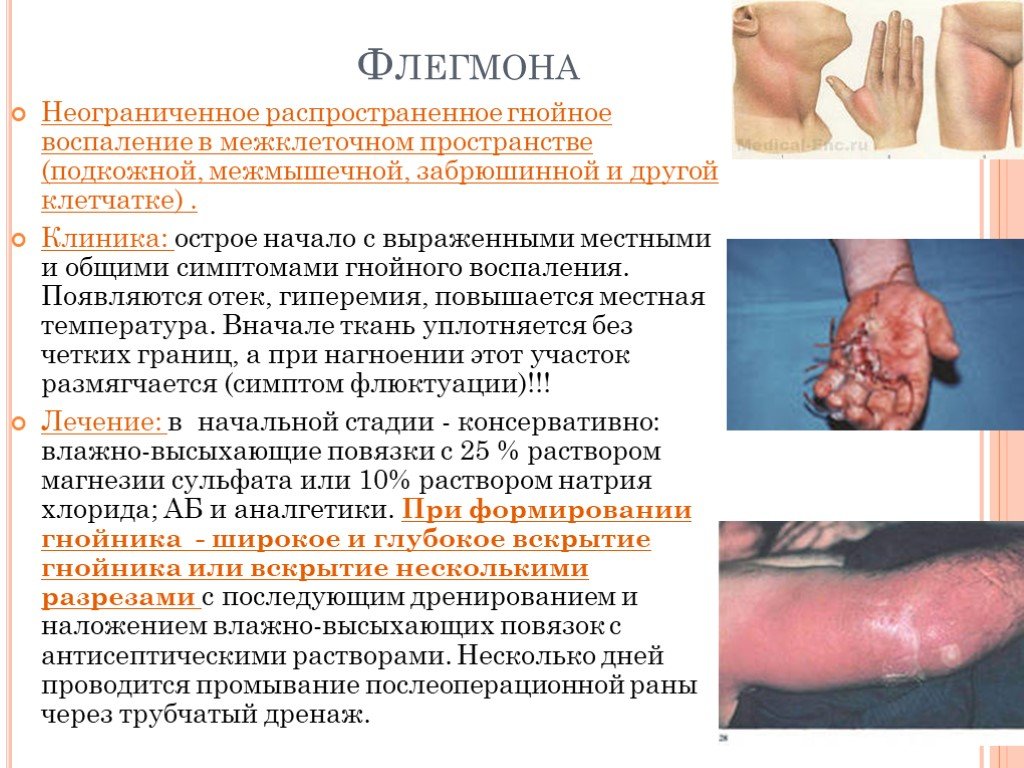
Слайд 18Флегмона
Неограниченное распространенное гнойное воспаление в межклеточном пространстве (подкожной, межмышечной, забрюшинной и другой клетчатке) . Клиника: острое начало с выраженными местными и общими симптомами гнойного воспаления. Появляются отек, гиперемия, повышается местная температура. Вначале ткань уплотняется без четких границ, а при нагноении этот участок размягчается (симптом флюктуации)!!! Лечение: в начальной стадии - консервативно: влажно-высыхающие повязки с 25 % раствором магнезии сульфата или 10% раствором натрия хлорида; АБ и аналгетики. При формировании гнойника - широкое и глубокое вскрытие гнойника или вскрытие несколькими разрезами с последующим дренированием и наложением влажно-высыхающих повязок с антисептическими растворами. Несколько дней проводится промывание послеоперационной раны через трубчатый дренаж.
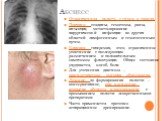
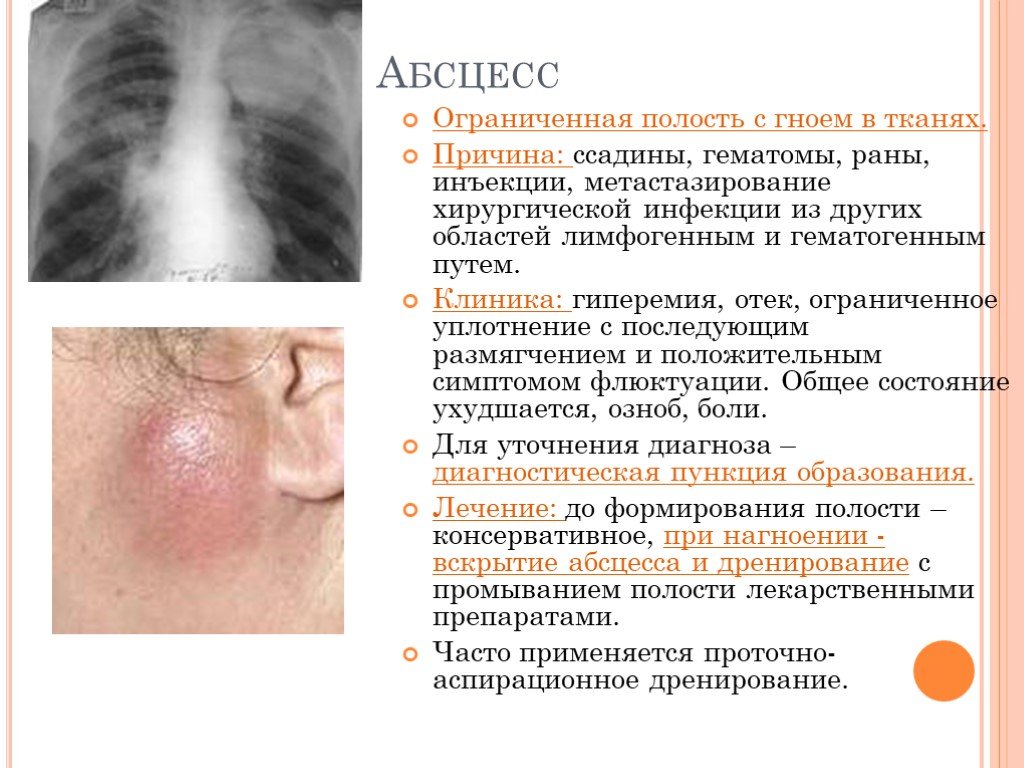
Слайд 19Абсцесс
Ограниченная полость с гноем в тканях. Причина: ссадины, гематомы, раны, инъекции, метастазирование хирургической инфекции из других областей лимфогенным и гематогенным путем. Клиника: гиперемия, отек, ограниченное уплотнение с последующим размягчением и положительным симптомом флюктуации. Общее состояние ухудшается, озноб, боли. Для уточнения диагноза – диагностическая пункция образования. Лечение: до формирования полости – консервативное, при нагноении - вскрытие абсцесса и дренирование с промыванием полости лекарственными препаратами. Часто применяется проточно-аспирационное дренирование.
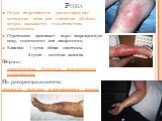
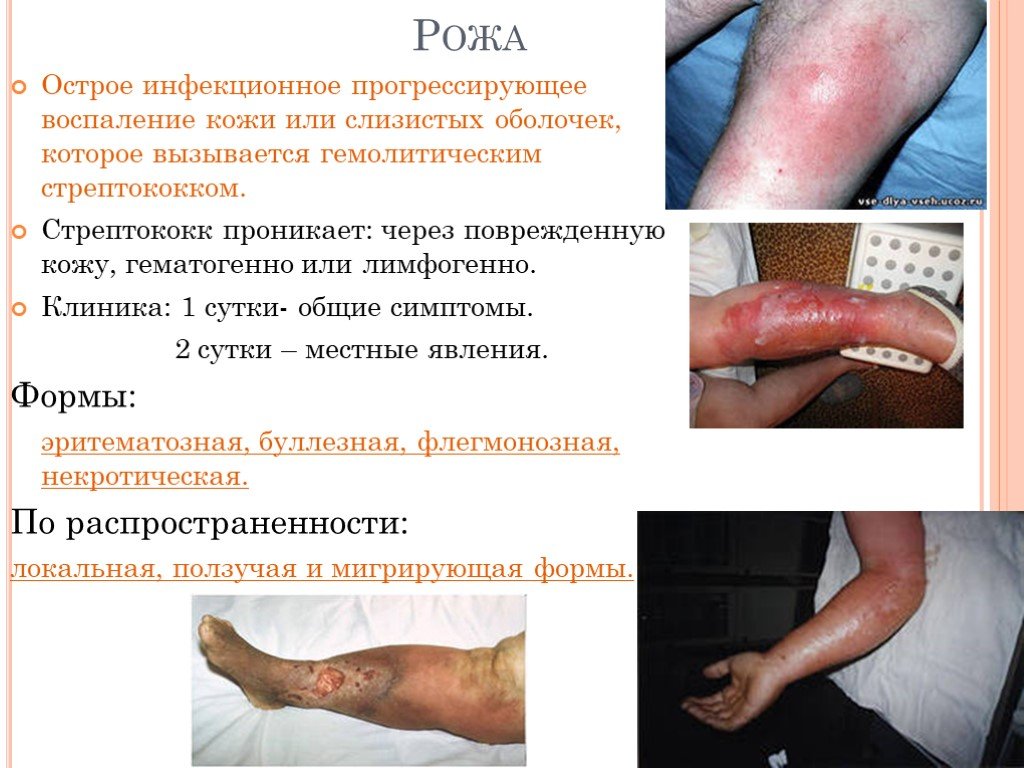
Слайд 20Рожа
Острое инфекционное прогрессирующее воспаление кожи или слизистых оболочек, которое вызывается гемолитическим стрептококком. Стрептококк проникает: через поврежденную кожу, гематогенно или лимфогенно. Клиника: 1 сутки- общие симптомы. 2 сутки – местные явления. Формы: эритематозная, буллезная, флегмонозная, некротическая. По распространенности: локальная, ползучая и мигрирующая формы.
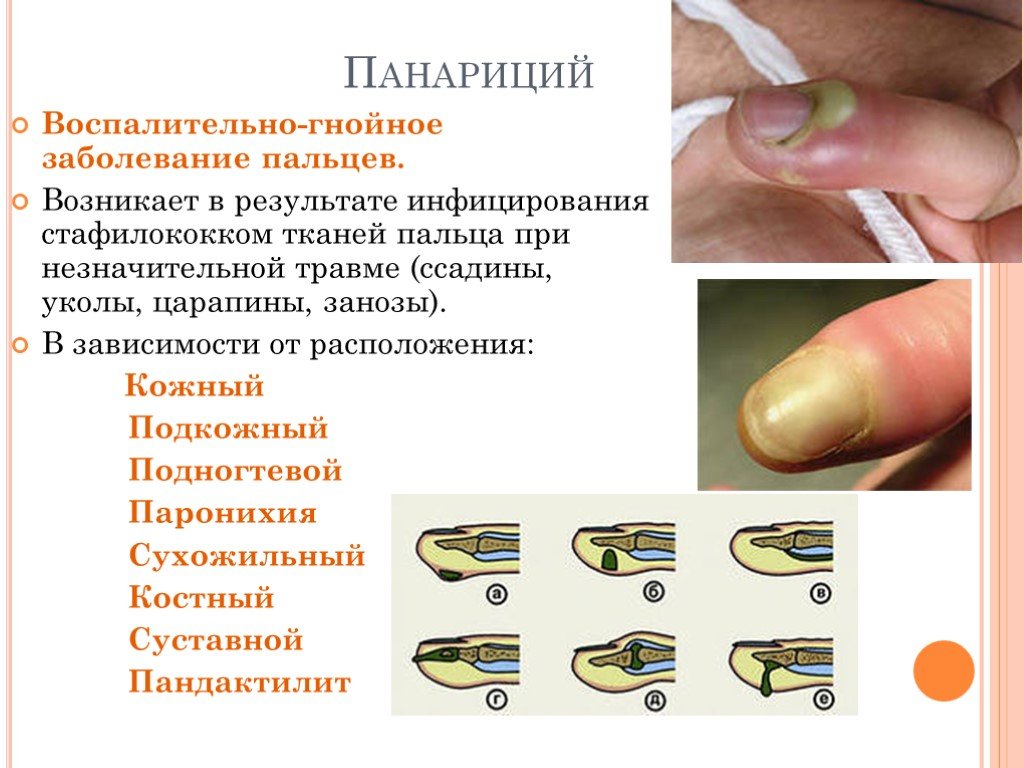
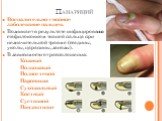
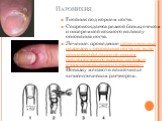
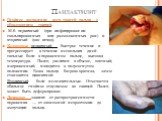
Слайд 21Панариций
Воспалительно-гнойное заболевание пальцев. Возникает в результате инфицирования стафилококком тканей пальца при незначительной травме (ссадины, уколы, царапины, занозы). В зависимости от расположения: Кожный Подкожный Подногтевой Паронихия Сухожильный Костный Суставной Пандактилит
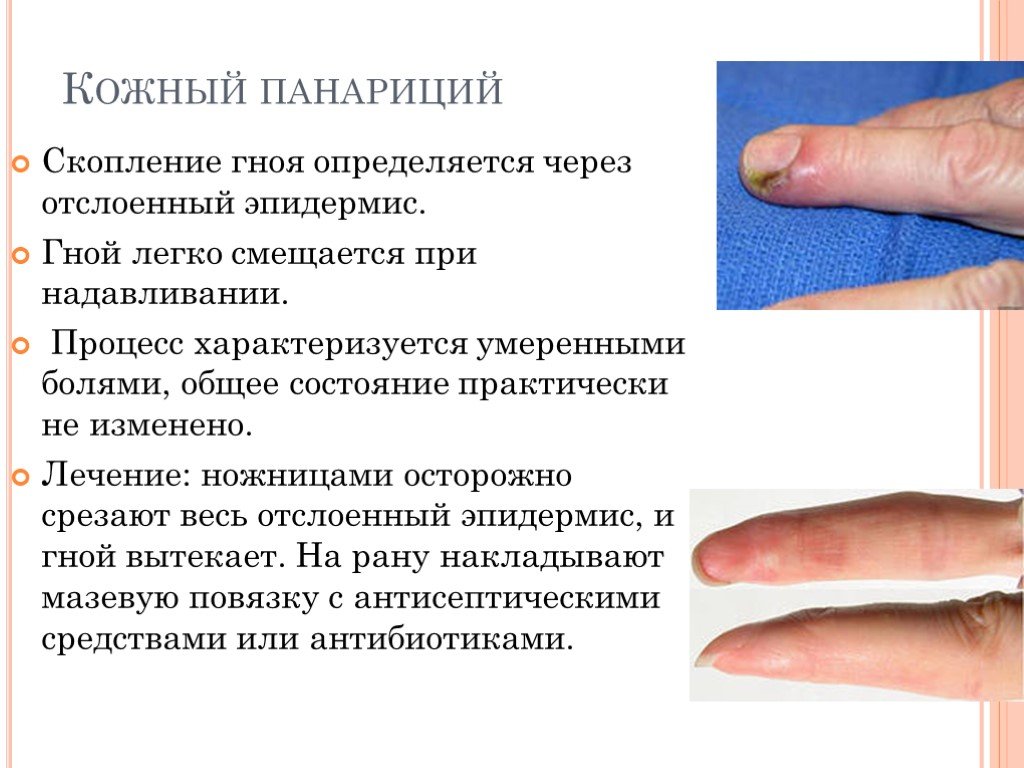
Слайд 22Кожный панариций
Скопление гноя определяется через отслоенный эпидермис. Гной легко смещается при надавливании. Процесс характеризуется умеренными болями, общее состояние практически не изменено. Лечение: ножницами осторожно срезают весь отслоенный эпидермис, и гной вытекает. На рану накладывают мазевую повязку с антисептическими средствами или антибиотиками.

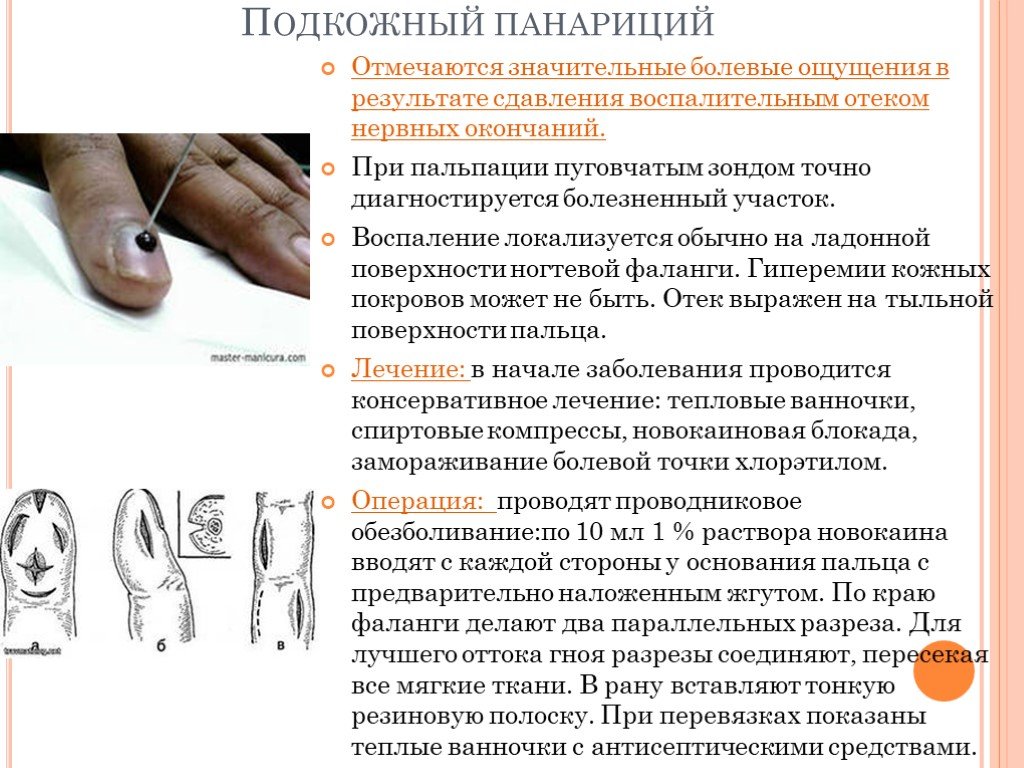
Слайд 23Подкожный панариций
Отмечаются значительные болевые ощущения в результате сдавления воспалительным отеком нервных окончаний. При пальпации пуговчатым зондом точно диагностируется болезненный участок. Воспаление локализуется обычно на ладонной поверхности ногтевой фаланги. Гиперемии кожных покровов может не быть. Отек выражен на тыльной поверхности пальца. Лечение: в начале заболевания проводится консервативное лечение: тепловые ванночки, спиртовые компрессы, новокаиновая блокада, замораживание болевой точки хлорэтилом. Операция: проводят проводниковое обезболивание:по 10 мл 1 % раствора новокаина вводят с каждой стороны у основания пальца с предварительно наложенным жгутом. По краю фаланги делают два параллельных разреза. Для лучшего оттока гноя разрезы соединяют, пересекая все мягкие ткани. В рану вставляют тонкую резиновую полоску. При перевязках показаны теплые ванночки с антисептическими средствами.
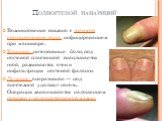
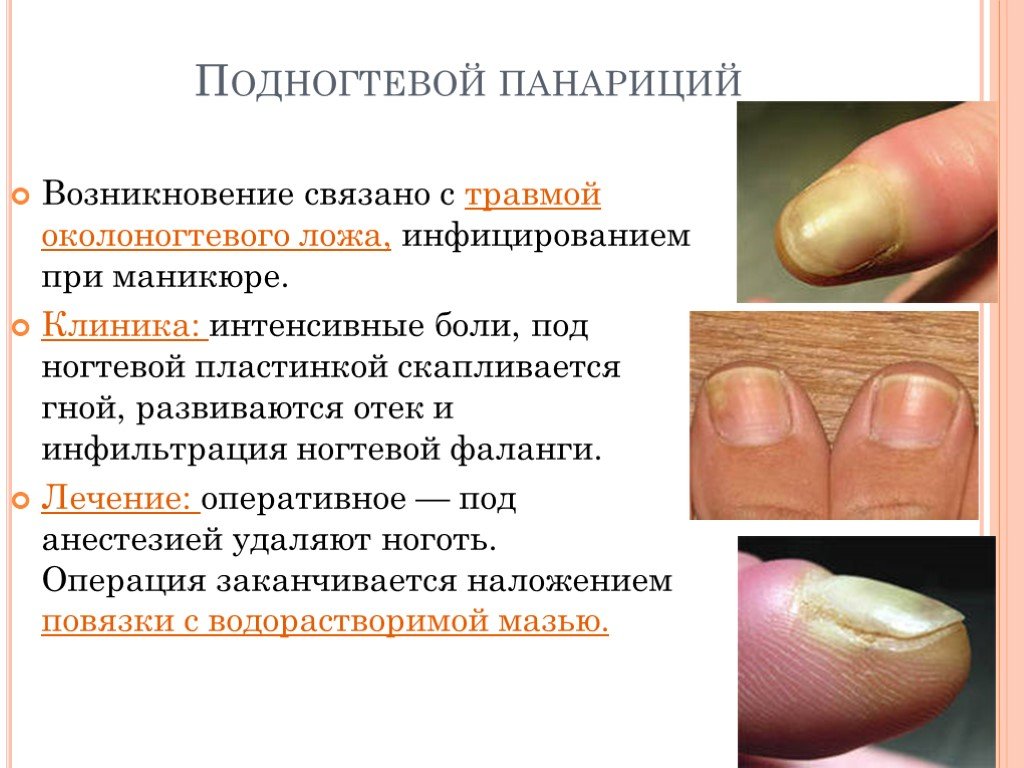
Слайд 24Подногтевой панариций
Возникновение связано с травмой околоногтевого ложа, инфицированием при маникюре. Клиника: интенсивные боли, под ногтевой пластинкой скапливается гной, развиваются отек и инфильтрация ногтевой фаланги. Лечение: оперативное — под анестезией удаляют ноготь. Операция заканчивается наложением повязки с водорастворимой мазью.
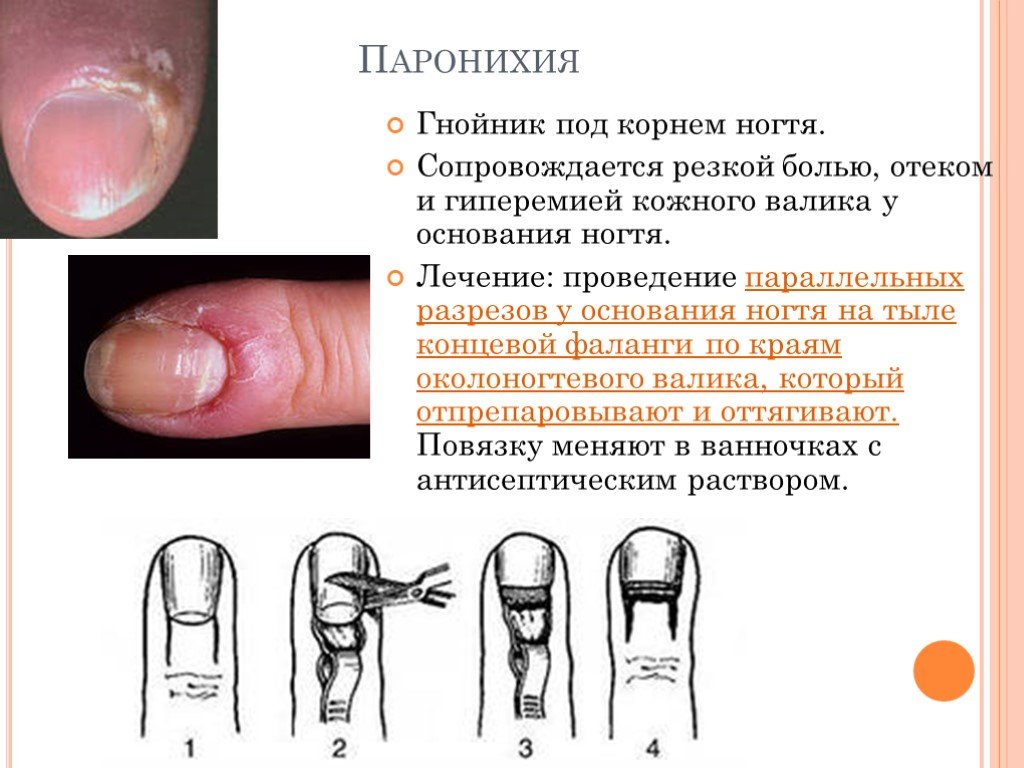
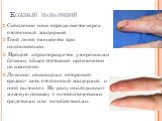
Слайд 25Паронихия
Гнойник под корнем ногтя. Сопровождается резкой болью, отеком и гиперемией кожного валика у основания ногтя. Лечение: проведение параллельных разрезов у основания ногтя на тыле концевой фаланги по краям околоногтевого валика, который отпрепаровывают и оттягивают. Повязку меняют в ванночках с антисептическим раствором.
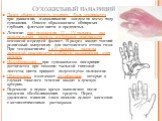
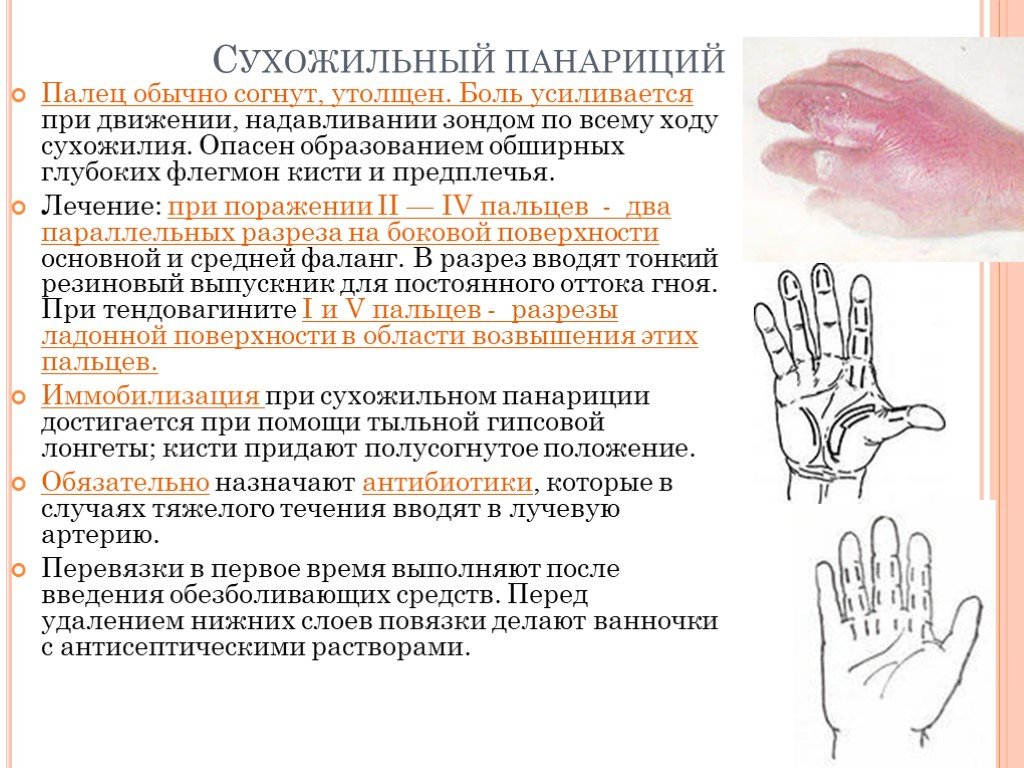
Слайд 26Сухожильный панариций
Палец обычно согнут, утолщен. Боль усиливается при движении, надавливании зондом по всему ходу сухожилия. Опасен образованием обширных глубоких флегмон кисти и предплечья. Лечение: при поражении II — IV пальцев - два параллельных разреза на боковой поверхности основной и средней фаланг. В разрез вводят тонкий резиновый выпускник для постоянного оттока гноя. При тендовагините I и V пальцев - разрезы ладонной поверхности в области возвышения этих пальцев. Иммобилизация при сухожильном панариции достигается при помощи тыльной гипсовой лонгеты; кисти придают полусогнутое положение. Обязательно назначают антибиотики, которые в случаях тяжелого течения вводят в лучевую артерию. Перевязки в первое время выполняют после введения обезболивающих средств. Перед удалением нижних слоев повязки делают ванночки с антисептическими растворами.

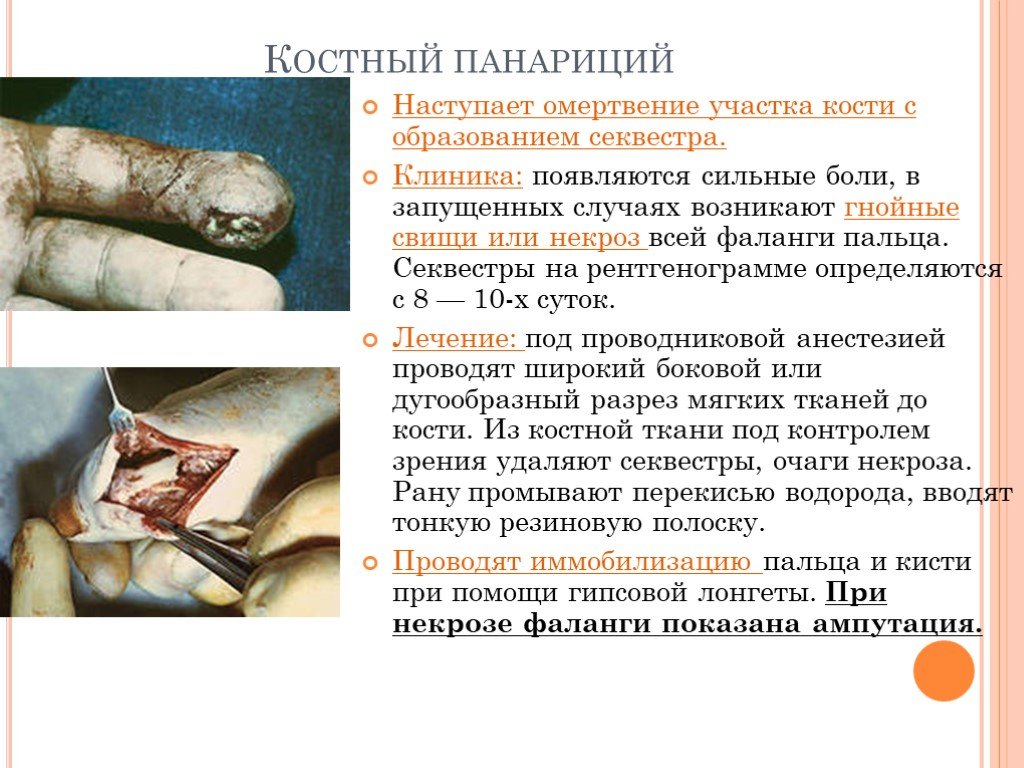
Слайд 27Костный панариций
Наступает омертвение участка кости с образованием секвестра. Клиника: появляются сильные боли, в запущенных случаях возникают гнойные свищи или некроз всей фаланги пальца. Секвестры на рентгенограмме определяются с 8 — 10-х суток. Лечение: под проводниковой анестезией проводят широкий боковой или дугообразный разрез мягких тканей до кости. Из костной ткани под контролем зрения удаляют секвестры, очаги некроза. Рану промывают перекисью водорода, вводят тонкую резиновую полоску. Проводят иммобилизацию пальца и кисти при помощи гипсовой лонгеты. При некрозе фаланги показана ампутация.
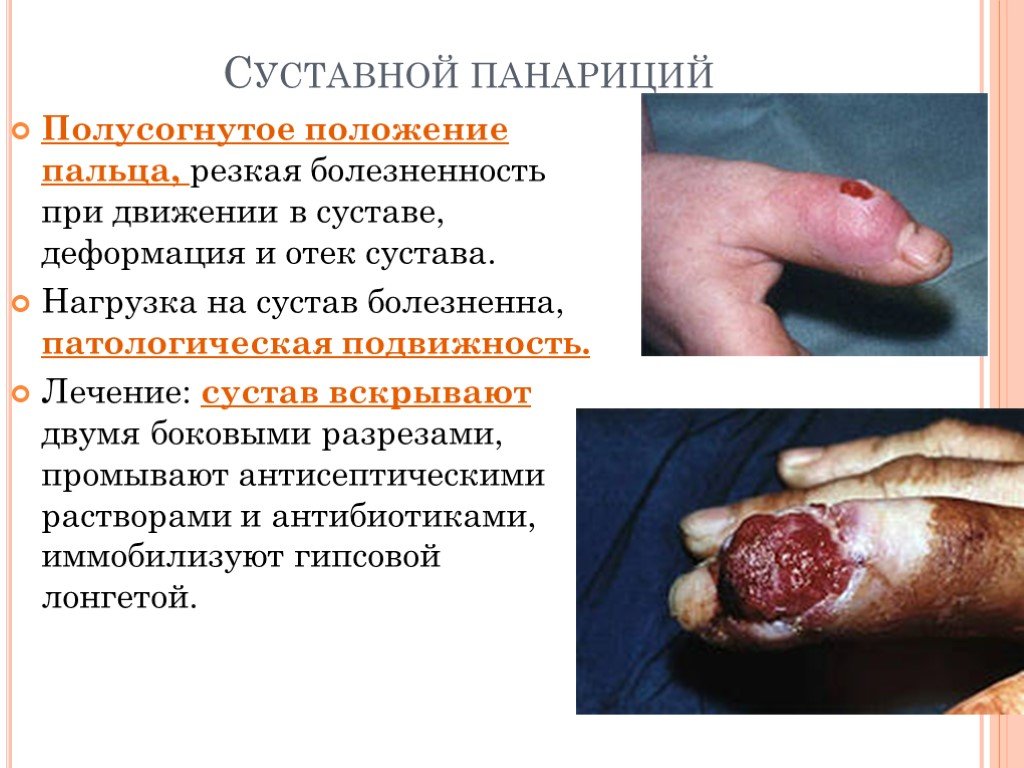
Слайд 28Суставной панариций
Полусогнутое положение пальца, резкая болезненность при движении в суставе, деформация и отек сустава. Нагрузка на сустав болезненна, патологическая подвижность. Лечение: сустав вскрывают двумя боковыми разрезами, промывают антисептическими растворами и антибиотиками, иммобилизуют гипсовой лонгетой.
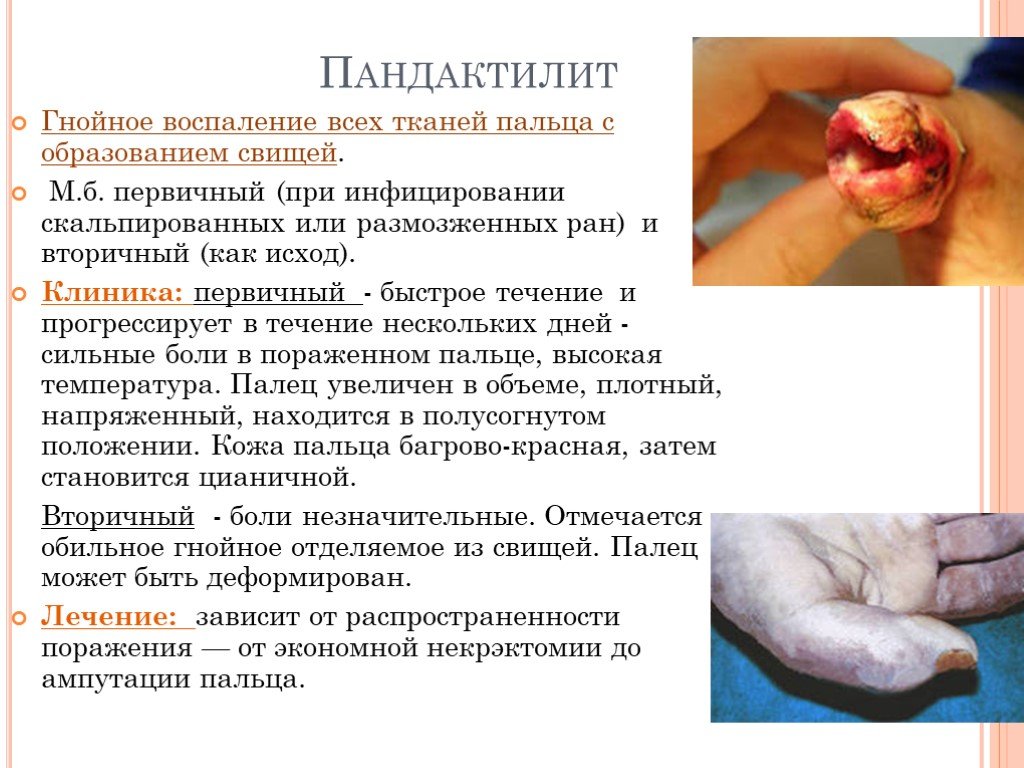
Слайд 29Пандактилит
Гнойное воспаление всех тканей пальца с образованием свищей. М.б. первичный (при инфицировании скальпированных или размозженных ран) и вторичный (как исход). Клиника: первичный - быстрое течение и прогрессирует в течение нескольких дней - сильные боли в пораженном пальце, высокая температура. Палец увеличен в объеме, плотный, напряженный, находится в полусогнутом положении. Кожа пальца багрово-красная, затем становится цианичной. Вторичный - боли незначительные. Отмечается обильное гнойное отделяемое из свищей. Палец может быть деформирован. Лечение: зависит от распространенности поражения — от экономной некрэктомии до ампутации пальца.

Слайд 30Острый травматический остеомиелит
Мягкие ткани надкостница компактное вещество кости - через канал остеона (гаверсов канал) костный мозг. Постепенное образование некроза кости секвестр секвестральная полость формирование наружного свища выделение содержимого полости наружу. Клиника: общие и местные симптомы гнойно-воспалительного процесса мягких тканей. Какие-либо специфические признаки остеомиелита отсутствуют. Лечение: вскрытие и дренирование гнойного очага с последующим лечением по принципу ведения гнойных ран. При наличии фиксирующих металлоконструкций их, как правило, не удаляют до сращения перелома. Проводят интенсивные консервативные мероприятия, направленные на профилактику сепсиса. Окончательная санация костного очага нередко проводится только в фазе хронического остеомиелита, когда рентгенологически станет четко видна граница поражения кости.