Слайд 1Кишечные швы
Выполнила: студент 637 группы , ЛФ Семинютина Ирина Михайловна
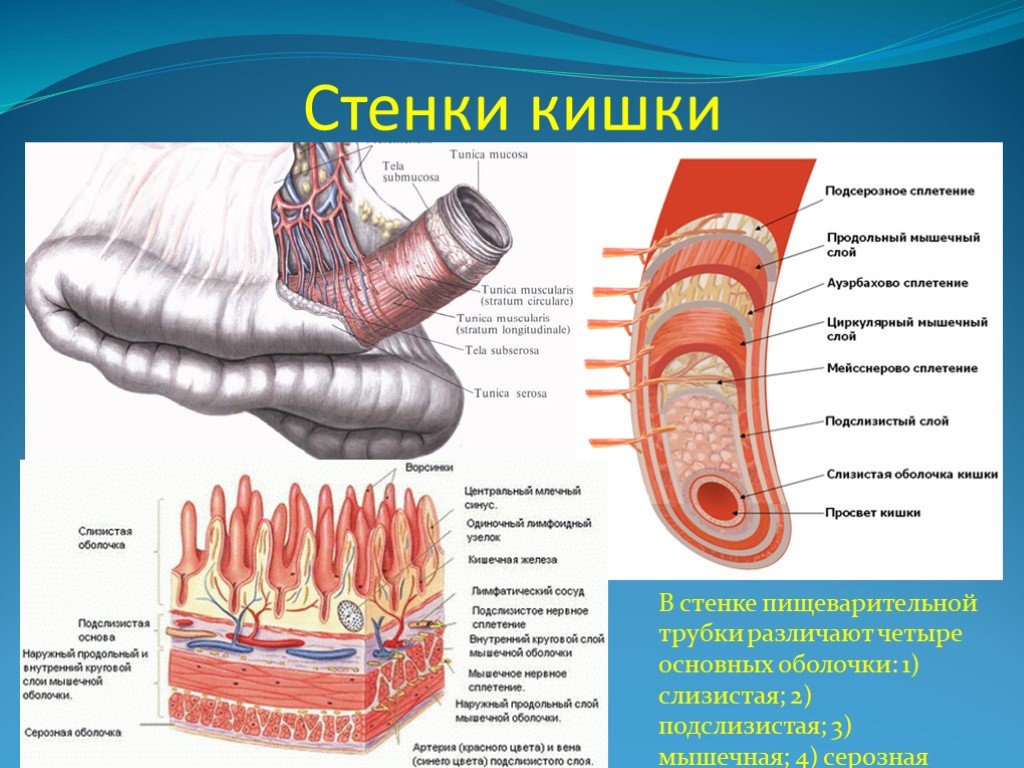
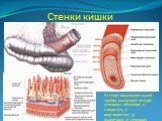
Слайд 2Стенки кишки
В стенке пищеварительной трубки различают четыре основных оболочки: 1) слизистая; 2) подслизистая; 3) мышечная; 4) серозная
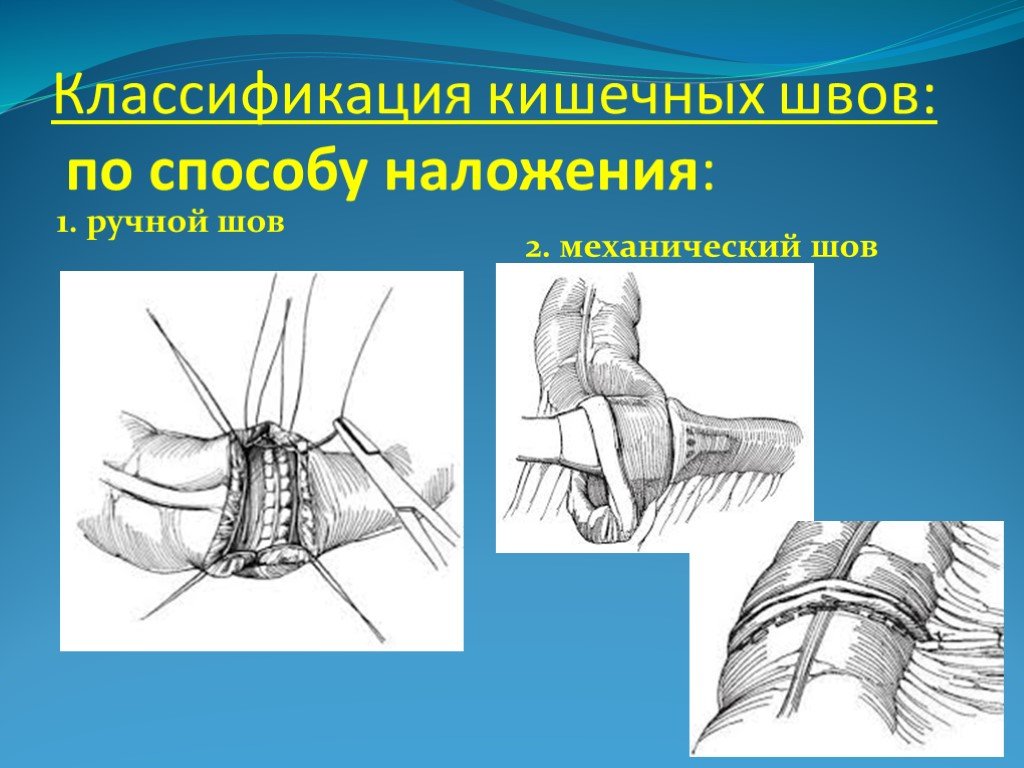
Слайд 3Классификация кишечных швов: по способу наложения:
1. ручной шов
2. механический шов
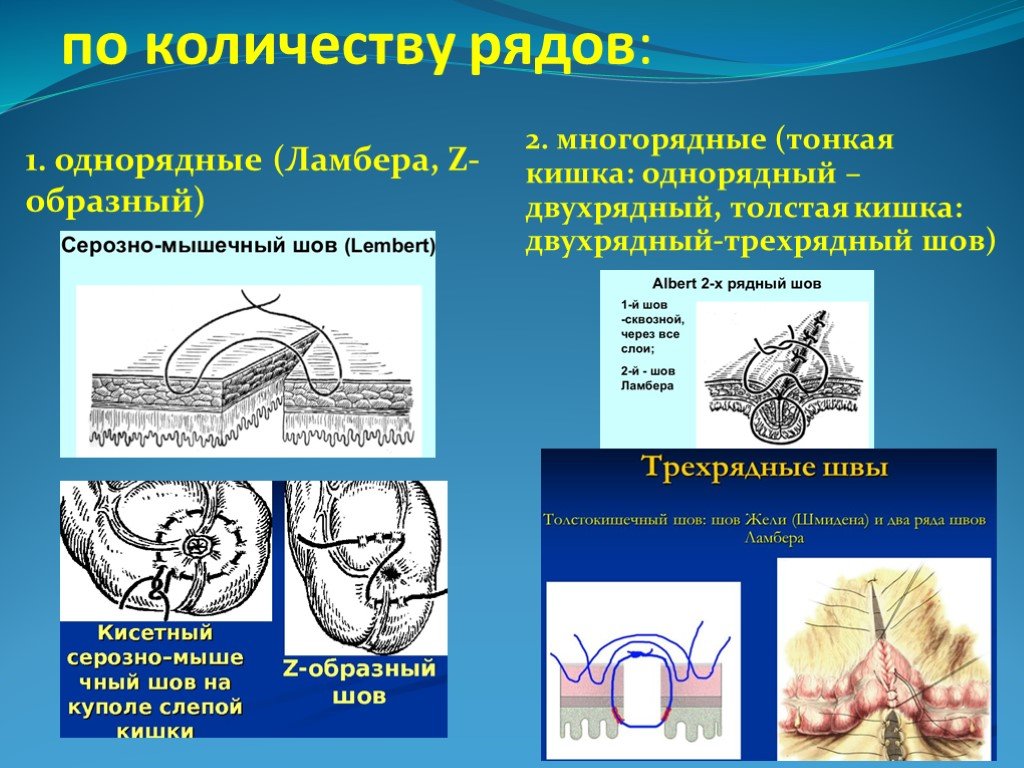
Слайд 4по количеству рядов:
1. однорядные (Ламбера, Z-образный)
2. многорядные (тонкая кишка: однорядный – двухрядный, толстая кишка: двухрядный-трехрядный шов)
Слайд 5по глубине захвата тканей:
1. грязный (инфицированный, нестерильный) – проникающий в просвет кишечника (шов Жоли, шов Матешука) (захватывает два футляра: внутренний (слизистая и подслизистый слой) и наружный (мышечная и серозная оболочки))
2. чистый (асептический) – нить не проходит слизистой и не инфицируется кишечным содержимым (шов Ламбера, кисетный, Z-образный)
Слайд 6по методике наложения:
1. отдельные узловые 2. непрерывные швы (простой обвивной и обвивной шов с захлестом (шов Ревердена-Мультановского) – чаще на заднюю губу анастомоза, шов Шмидена (скорняжный, вворачивающийся шов) – чаще на переднюю губу анастомоза)

Слайд 7по длительности существования шовного материала:
1. нерассасывающийся шов (прорезывается в просвет кишечника): капрон, шелк и др. синтетические нити (накладываются в качестве второго или третьего ряда в качестве чистых швов). Материалы: капрон, шелк и др. синтетические материалы. 2. рассасывающиеся (резорбируются в сроки от 7 дней до 1 мес, применяются в качестве грязных швов первого ряда) Материалы: викрил (золотой стандарт рассасывающихся швов), дексон, кетгут. Шовный материал для кишечного шва: синтетический (викрил, дексон) и биологический (кетгут); монофиламентный и полифиламентный. Биологический шовный материал в отличие от синтетического обладает аллергенным действием и лучше инфицируется. Полифиламентные нити способны сорбировать и накапливать микробы. Иглы для кишечного шва: колющие, желательно атравматические (обеспечивают низкую травматичность тканей, уменьшают величину раневого канала от прохождения нити и иглы).

Слайд 8Оперативное вмешательство на органах пищеварительного канала имеет 4 этапа:
1. Подготовка к раскрытию полого органа. 2. Раскрытие полого органа. 3. Выполнение оперативного приема. 4. Наложение шва, закрытие просвета полого органа.
Слайд 9Главные требования к кишечному шву: — кишечный шов должен быть прочным, т.е. после наложения шва края сшитых органов не должны расходиться; — кишечный шов должен быть герметичным. При этом следует иметь в виду герметичность механическую, не допускающую вытекания из просвета органа ни капли его содержимого, и герметичность биологическую, не допускающую выхода микрофлоры из полости органа, — кишечный шов должен обеспечивать хороший гемостаз; — кишечный шов не должен суживать просвет полого органа; — кишечный шов не должен препятствовать перистальтике.

Слайд 10Выполнение этих требований возможно только с учётом анатомо-физиологических свойств полых органов брюшинной полости. Первое из них — способность брюшины склеиваться и в последующем срастаться в месте повреждения или при плотном прижатии двух листков друг к другу. Второе — футлярное строение стенки желудочно-кишечного тракта. Различают 4 основных слоя стенки желудочно-кишечного тракта: слизистую оболочку; подслизистый слой; мышечную оболочку; серозную оболочку (на пищеводе — адвентициальную). Первые два слоя отделены от следующих рыхлой соединительной тканью, в результате чего они могут скользить по отношению друг к другу. Это очень заметно при вскрытии просвета полого органа: слизистый и подслизистый слои выворачиваются кнаружи под тягой мышечного слоя. В связи с этим, а также из-за красного цвета слизистой оболочки, вывернутые края разреза кишки называют «губами». Образование «губ» иногда затрудняет чёткую визуализацию каждого слоя при наложении кишечного шва.

Слайд 11Самым прочным является подслизистый слой. Остальные слои, включая мышечный, легко прорезаются даже при небольшом натяжении. Для обеспечения прочности и механической герметичности кишечный шов обязательно должен проходить через подслизистый слой. В подслизистом слое располагается большинство кровеносных сосудов органа, из-за чего при его рассечении возникает кровотечение. Шов, проходящий через подслизистый слой, должен обеспечивать гемостаз. Из-за тесной связи подслизистого и слизистого слоев очень трудно при наложении кишечного шва пройти, не задев слизистую оболочку, и, следовательно, не инфицировав шовный материал. Кишечный шов, захватывающий подслизистый и слизистый слои, называется сквозным, он может обеспечить прочность и механическую герметичность, но не обеспечивает герметичности биологической, так как через прокол стенки и вдоль шовной нити микроорганизмы могут выходить из просвета кишки на поверхность брюшины.

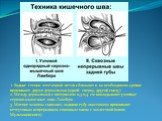
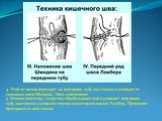
Слайд 12Шов Ламбера – узловой серо-серозный шов однорядный. Техника: игла вкалывается на расстоянии 5-8 мм, проводится между серозной и мышечной оболочкой и выкалывается на расстоянии 1 мм на одном крае раны и вкалывается на 1 мм и выкалывается на 5-8 мм на другом крае раны. Шов завязывается, при этом края слизистой остаются в просвете кишки и хорошо прилегают друг к другу. На практике этот шов выполняется как серозно-мышечный, т.к. при прошивании одной серозной оболочки нить часто прорезывается.
Слайд 13Шов Матешука– узловой серозно-мышечный или серозно-мышечно-подслизистый однорядный. Техника: вкол иглы производится со стороны среза полого органа на границе между слизистым и подслизистым или мышечным и подслизистым слоями, выкол – со стороны серозной оболочки, на другом краю раны игла проводится в обратном направлении.
Слайд 14Шов Черни (Жоли) – узловой серозно-мышечный однорядный. Техника: вкол производят на 0,6 см от края, а выкол на крае между подслизистым и мышечным слоями, не прокалывая слизистую; на второй стороне вкол делают на границе мышечного и подслизистого слоя, а выкол, не прокалывая слизистой, на 0,6 см от края разреза.
Слайд 15Шов Шмидена – непрерывный однорядный сквозной вворачивающий, предупреждает выворачивание слизистой оболочки при формировании передней губы анастомоза: вкол иглы делается всегда со стороны слизистой оболочки, а выкол – со стороны серозного покрова на двух краях раны.
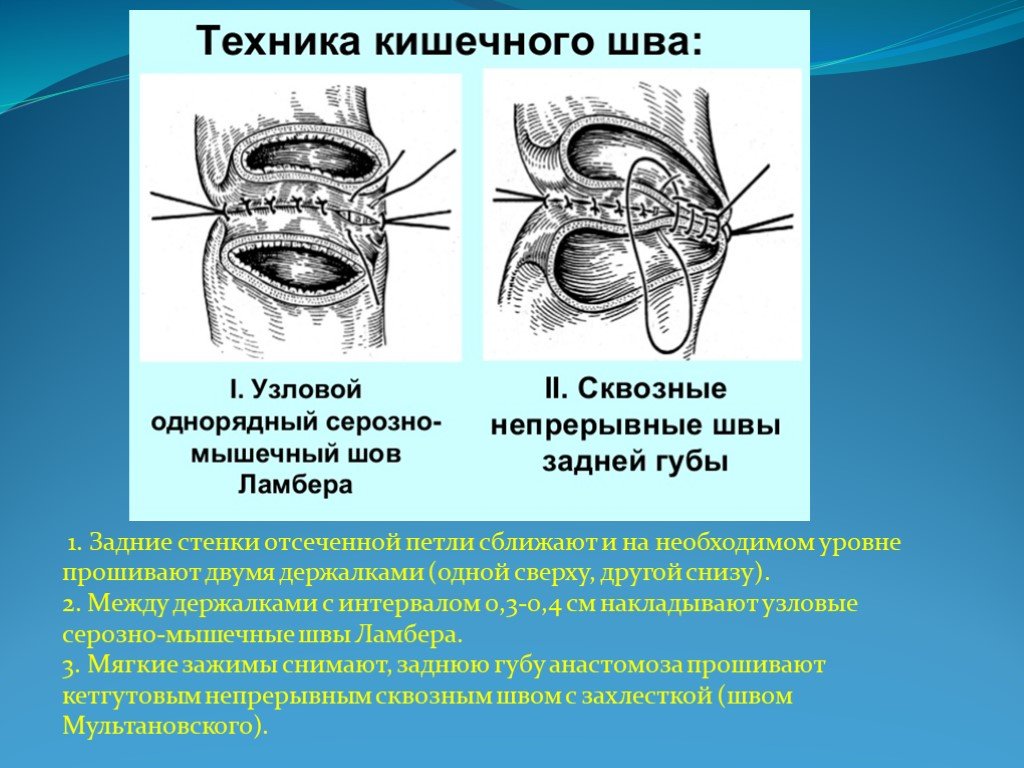
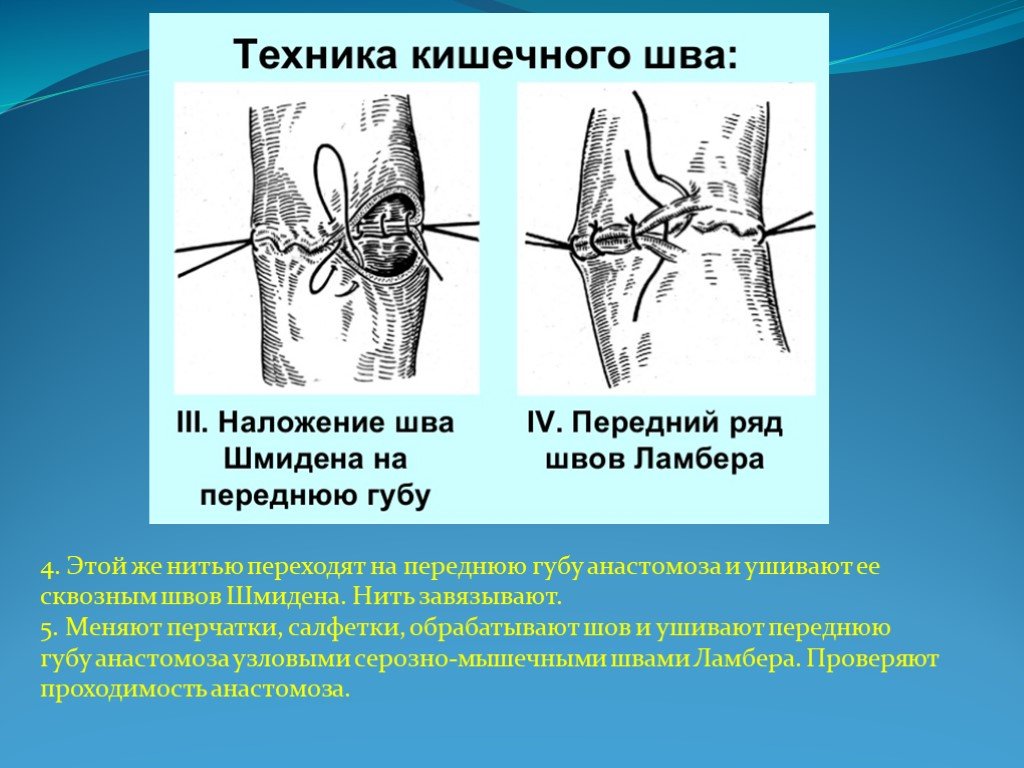
Слайд 161. Задние стенки отсеченной петли сближают и на необходимом уровне прошивают двумя держалками (одной сверху, другой снизу). 2. Между держалками с интервалом 0,3-0,4 см накладывают узловые серозно-мышечные швы Ламбера. 3. Мягкие зажимы снимают, заднюю губу анастомоза прошивают кетгутовым непрерывным сквозным швом с захлесткой (швом Мультановского).
Слайд 174. Этой же нитью переходят на переднюю губу анастомоза и ушивают ее сквозным швов Шмидена. Нить завязывают. 5. Меняют перчатки, салфетки, обрабатывают шов и ушивают переднюю губу анастомоза узловыми серозно-мышечными швами Ламбера. Проверяют проходимость анастомоза.

Слайд 18Соединенные поверхности серозной оболочки через 12 -14 ч прочно склеиваются между собой. Таким образом, наложение швов на серозную оболочку обеспечивает герметичность кишечного шва. Для обеспечения герметичности частота таких швов должна быть не реже 4 стежков на 1 см длины (шаг шва 2,5 мм); В целях уменьшения травматического воздействия на серозную оболочку обязательно применение нитей небольшой толщины и постоянного диаметра (шелк, синтетические нити) При наложении сквозного шва расстояние между стежками должно быть не менее 3-4 мм (у пожилых людей до 5-7 мм). Уменьшение этого расстояния может вызвать ишемию краев раны. Увеличение шага шва свыше указанных пределов уменьшает прочностные и гемостатические свойства.

Слайд 19Ошибки и осложнения при наложении кишечных швов: - очень маленькие (менее 2 мм) расстояния между швами (нарушается кровоснабжение тканей, увеличивается срок заживления, снижается сопротивляемость тканей к натяжению, создаются благоприятные условия для образования спаек); - очень большие (более 3,5 мм) расстояния между швами (нарушается способность швов образовывать рубец); - неадекватная глубина вкалывания иглы по одну или другую сторону раны кишки, не обеспечивающая адаптации одноименных слоев кишечной стенки; - прокалывание тканей иглой на расстоянии, составляющем более или менее 4—5 мм от края раны (малое вовлечение края раны сопровождается риском прорезывания швов, большое — предопределяет удлинение процесса рубцевания);

Слайд 20- недостаточный гемостаз сопоставляемых поверхностей. При этом каждый кровоточащий сосуд должен быть перевязан отдельно, в противном случае: а) возможно повторное кровотечение из неперевязанного и расположенного между двумя швами сосуда; б) возникает риск развития внутристеночной гематомы, что приводит к несостоятельности швов или образованию абсцесса - наложение швов перпендикулярно сосудам кишки (нарушается кровоснабжение тканей); - использование очень толстой нити для шва, вследствие чего образуются массивные и глубокие узелки (маленькому узелку тонкой нити легко прорезаться в просвет пищеварительного канала, поэтому и отторжение такого шва произойдет менее травматично для тканей); - сопоставление тканей разного строения (или недостаточная адаптация одноименных слоев стенки кишки), что является причиной неполноценного рубцевания и препятствует заживлению, например при попадании слизистой оболочки между краями зашитой раны;

Слайд 21- применение не круглых, а трехгранных (режущих) игл; нарушение кровоснабжения краев раны в результате сдавления сосудов нитью по периметру; - недостаточная перитонизация участка шва; - наложение подслизистого шва без захвата слизистой оболочки. При этом неадаптированные швом края слизистой оболочки могут подвергаться эрозии под действием кишечного и особенно желудочного содержимого; - сопоставление тканей, не проверенных на достаточность кровоснабжения. В случае наименьшего сомнения относительно кровоснабжения в любой точке кишечного шва следует удалить соответствующую ткань; - сопоставление поверхностей кишки, сращенных с близлежащими тканями.
Слайд 22
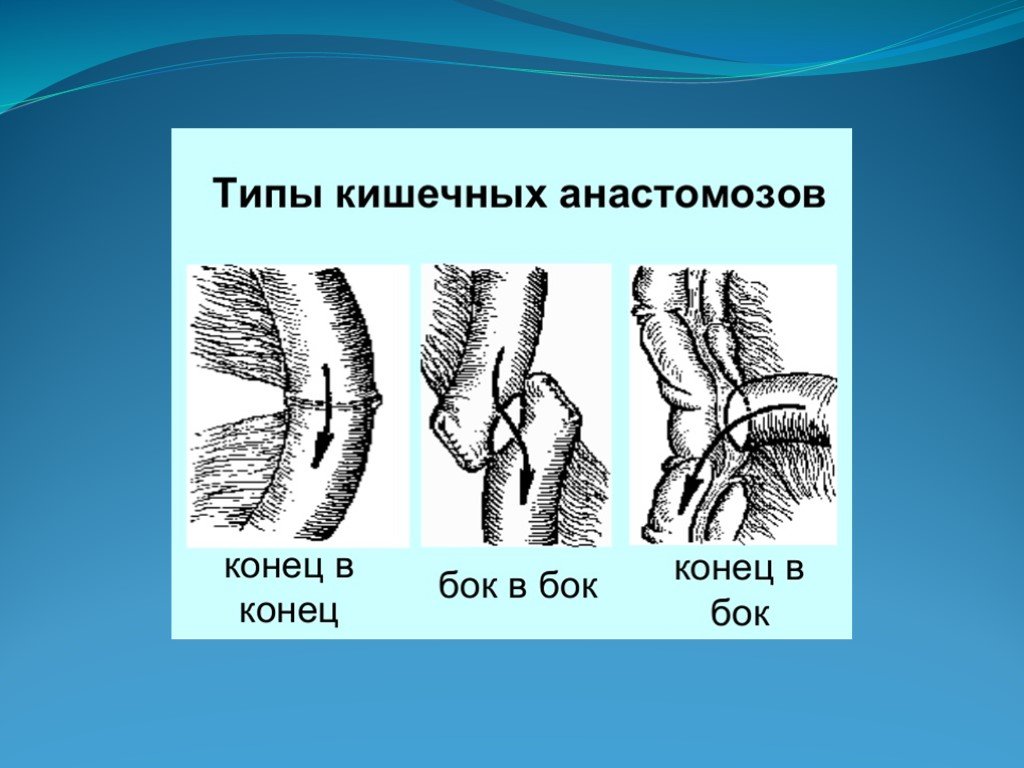
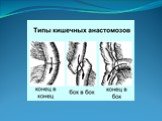
Слайд 23Резекция кишки с анастомозом "бок в бок". Ушивание раны кишечника.
Слайд 24Показания: а) все виды некроза (в результате ущемления внутренней/наружной грыж, тромбоза мезентериальный артерий, спаечной болезни) б) операбельные опухоли в) ранения тонкого кишечника без возможности ушивания раны Этапы операции: 1) нижнесрединная или срединно-срединная лапаротомия 2) ревизия брюшной полости 3) определение точных границ здоровых и патологически измененных тканей 4) мобилизация брыжейки тонкой кишки (по намеченной линии пересечения кишки) 5) резекция кишки 6) формирование межкишечного анастомоза. 7) ушивание окна брыжейки
Слайд 25Техника операции: 1. Срединно-срединная лапаротомия, пупок обходим слева. 2. Ревизия брюшной полости. Выведение в операционную рану пораженной петли кишки, обкладывание ее салфетками с физраствором. 3. Определение границ резецируемой части кишки в пределах здоровых тканей - проксимально на 30-40 см и дистально на 15-20 см от резецируемого участка кишки.
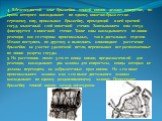
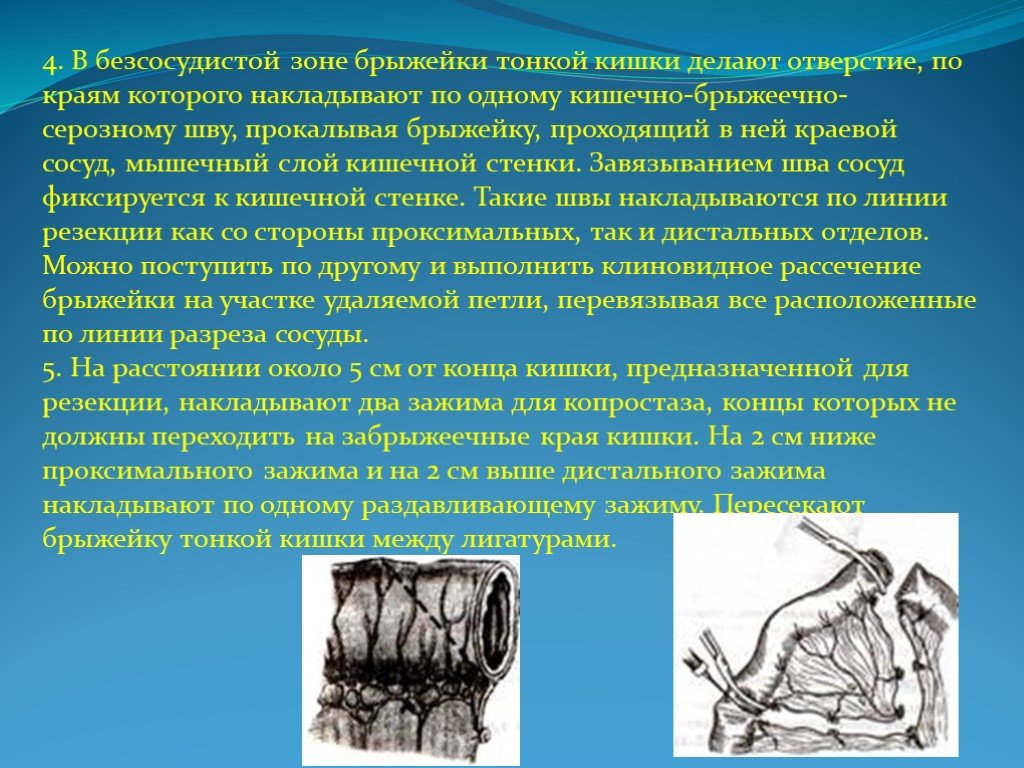
Слайд 264. В безсосудистой зоне брыжейки тонкой кишки делают отверстие, по краям которого накладывают по одному кишечно-брыжеечно-серозному шву, прокалывая брыжейку, проходящий в ней краевой сосуд, мышечный слой кишечной стенки. Завязыванием шва сосуд фиксируется к кишечной стенке. Такие швы накладываются по линии резекции как со стороны проксимальных, так и дистальных отделов. Можно поступить по другому и выполнить клиновидное рассечение брыжейки на участке удаляемой петли, перевязывая все расположенные по линии разреза сосуды. 5. На расстоянии около 5 см от конца кишки, предназначенной для резекции, накладывают два зажима для копростаза, концы которых не должны переходить на забрыжеечные края кишки. На 2 см ниже проксимального зажима и на 2 см выше дистального зажима накладывают по одному раздавливающему зажиму. Пересекают брыжейку тонкой кишки между лигатурами.

Слайд 27Чаще всего делают конусовидное пересечение тонкой кишки, наклон линии пересечения должен всегда начинаться от брыжеечного края и кончаться на противоположном крае кишки для сохранения кровоснабжения. Формируем культю кишки одним из способов: а) ушивание просвета кишки сквозным непрерывным вворачивающим швом Шмидена (скорняжный шов) + наложение швов Ламбера. б) ушивание культи обвивным непрерывным швом + наложением швов Ламбера в) перевязка кишки кетгутовой нитью + погружение кишки в кисет (проще, но культя более массивная) 6. Формируют межкишечный анастомоз «бок в бок» (накладывается при малом диаметре соединяемых участков кишки). Основные требования к наложению кишечных анастомозов: а) ширина анастомоза должна быть достаточна для того, чтобы обеспечить бесприпятственное продвижение кишечного содержимого б) по возможности анастомоз накладывается изоперистальтически (т.е. направление перистальтики в приводищем участке должно совпадать с таковым в отводящем участке). в) линия анастомоза должна быть прочной и обеспечивать физическую и биологическую герметичность
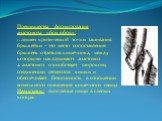
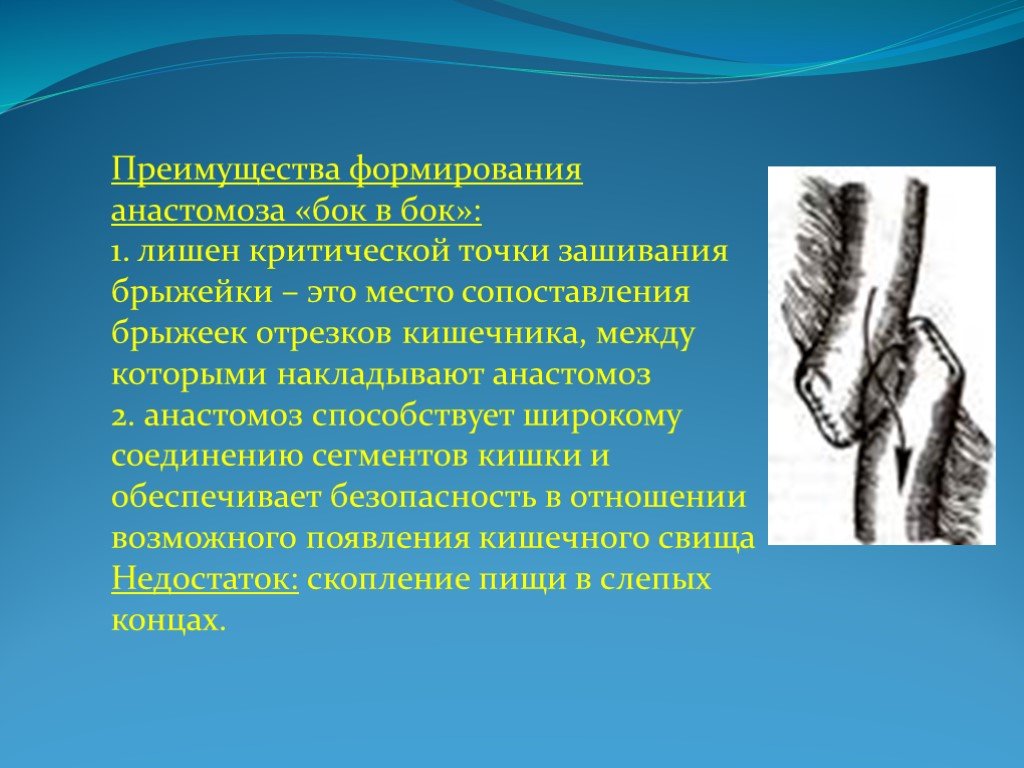
Слайд 28Преимущества формирования анастомоза «бок в бок»: 1. лишен критической точки зашивания брыжейки – это место сопоставления брыжеек отрезков кишечника, между которыми накладывают анастомоз 2. анастомоз способствует широкому соединению сегментов кишки и обеспечивает безопасность в отношении возможного появления кишечного свища Недостаток: скопление пищи в слепых концах.
Слайд 29Техника формирования анастомоза «бок в бок»: а. Приводящий и отводящий отделы кишки прикладывают друг к другу стенками изоперистальтически. б. Стенки кишечных петель на протяжении 6-8 см соединяют рядом узловых шелковых серозно-мышечных швов по Ламберу на расстоянии 0,5 см друг от друга, отступив кнутри от свободного края кишки. в. На середине протяжения линии наложения серозно-мышечных швов вскрывают просвет кишки (не доходя 1 см до конца линии серозно-мышечного шва) одной из кишечных петель, затем точно также – второй петли.

Слайд 30г. Сшивают внутренние края (заднюю губу анастомоза) получившихся отверстий непрерывным обивным кетгутовым швом Ревердена-Мультановского. Шов начинают соединением углов обоих отверстий, стянув углы друг с другом, завязывают узел, оставляя начало нитки не обрезанным; д. Дойдя до противоположного конца соединяемых отверстий закрепляют шов узлом и переходят с помощью той же нитки к соединению наружных краев (передняя губа анастомоза) вворачивающимся швом Шмидена. После сшивания обеих наружных стенок, нити завязывают двойным узлом.
Слайд 31е. Меняют перчатки, салфетки, обрабатывают шов и ушивают переднюю губу анастомоза узловыми серозно-мышечными швами Ламбера. Проверяют проходимость анастомоза. ж. Слепые культи во избежании инвагинации фиксируют несколькими узловыми швами к стенке кишки. Проверяем проходимость сформированного анастомоза. 7. Ушиваем окно брыжейки.
Слайд 32Спасибо за внимание!