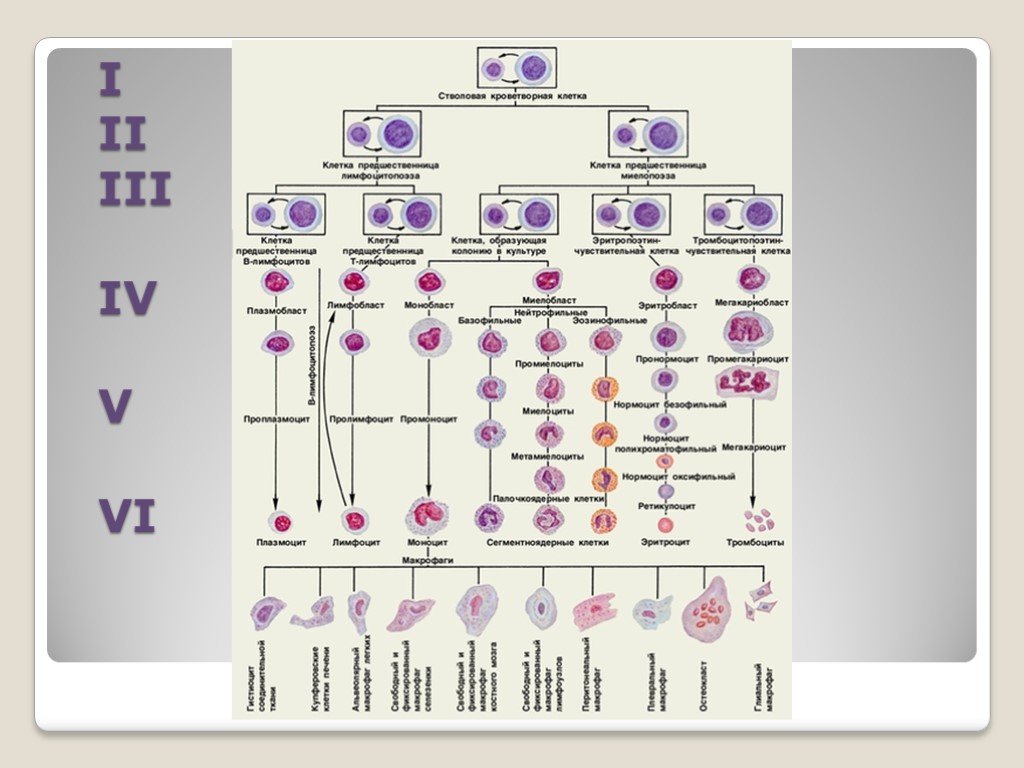
Слайд 1МЕТОДЫ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ В ГЕМАТОЛОГИИ
Слайд 2Материал для исследования
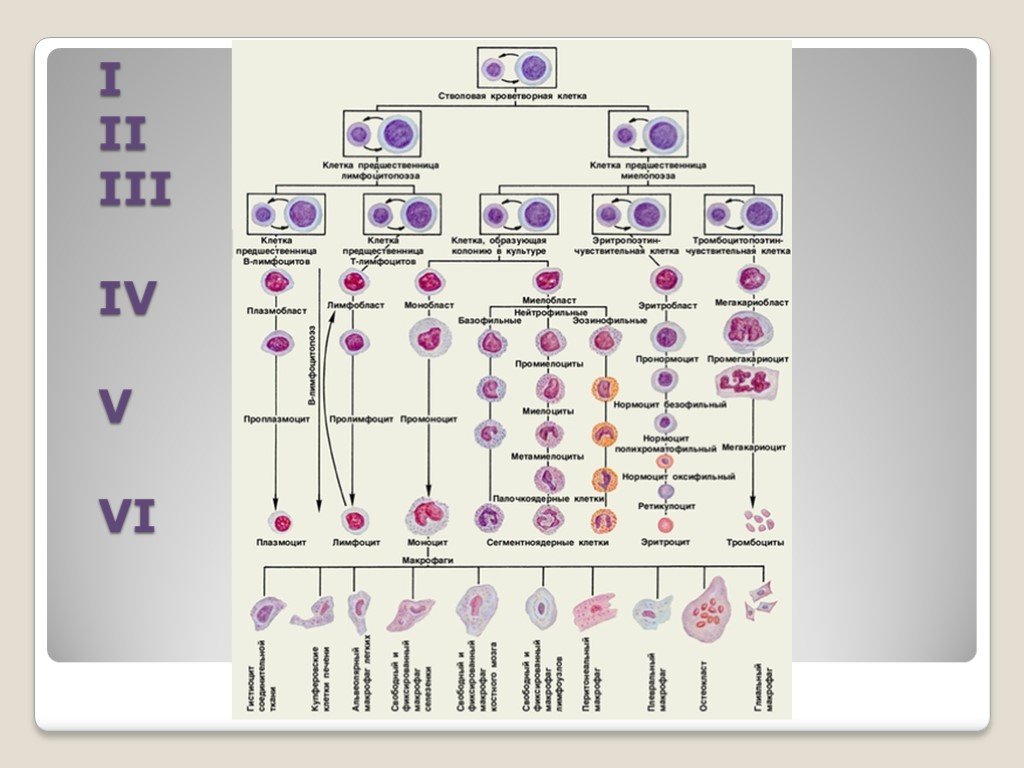
Материалом для изучения при диагностике гемобластозов служат: Периферическая кровь Пунктат костного мозга Пунктат лимфотического узла Пунктат селезёнки Гистологические препараты, полученные в результате трепанобиопсии подвздошной кости
Слайд 3Периферическая кровь
В лабораторной практике исследуют капиллярную кровь, которую получают путем укола в мякоть IV пальца левой руки или мочки уха, у детей путем укола пятки или большого пальца стопы, у новорожденных из пуповины, или венозную кровь из локтевой вены (при работе на автоанализаторах)
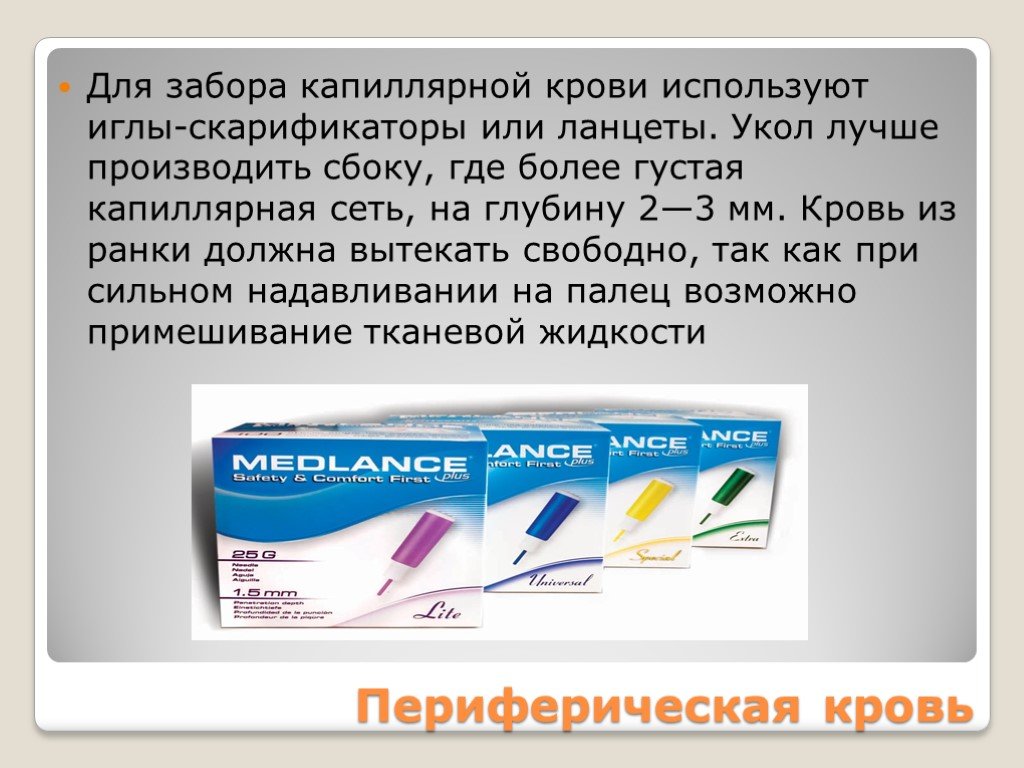
Слайд 4Для забора капиллярной крови используют иглы-скарификаторы или ланцеты. Укол лучше производить сбоку, где более густая капиллярная сеть, на глубину 2—3 мм. Кровь из ранки должна вытекать свободно, так как при сильном надавливании на палец возможно примешивание тканевой жидкости
Слайд 5
Слайд 6Приготовление мазков
Кровь берут на предметное стекло, которое должно быть тщательно обезжирено. Затем шлифованным предметным стеклом, которое ставят на первое предметное стекло под углом 45, делают на нем мазок. Хорошо сделанный мазок желтоватого цвета, просвечивает и оканчивается «метелочкой»
Слайд 7Вслед за этим мазок фиксируют. Фиксация мазка делается для того, чтобы уплотнить протоплазму форменных элементов крови и сделать мазок более устойчивым. Мазок погружается в банку с метиловым спиртом на 1 - 3 мин 0крашивание мазка производится, как правило, при помощи смеси нескольких красок. Наиболее широко применяется окраска мазка по Романовскому-Гимзе. Мазки заливают красителем на 30 минут. После окраски краситель смывают струей воды, а мазки ставят вертикально на фильтровальную бумагу для просушки
Слайд 8Для подсчета форменных элементов применяется камера с выгравированной на ней сеткой Горяева. Счетная камера представляет собой толстое предметное стекло с особым углублением, разделена пополам глубокой канавкой и имеет на каждой половине сетку Горяева, что позволяет сразу считать 2 капли. Сетка Горяева имеет 225 больших квадратов (15Х15), 25 из которых разделены на малые, по 16 в каждом.
Слайд 9Подсчет форменных элементов
Подсчет эритроцитов производят в 5 больших квадратах, которые разделены на малые, т. е. в 80 малых квадратах. Подсчет лейкоцитов необходимо провести в 100 больших квадратах. Нормальное количество эритроцитов в 1 ммЗ крови от 4000000 до 5000000, среднее количество лейкоцитов - от 4000 - 9000. Подсчет ретикулоцитов: подсчитывают в поле зрения 1000 эритроцитов и отмечают сколько среди них ретикулоцитов. Найденное количество делят на 10. Нормальное содержание ретикулоцитов в крови 0,2 - 1,0% (2 – 10‰).
Слайд 10
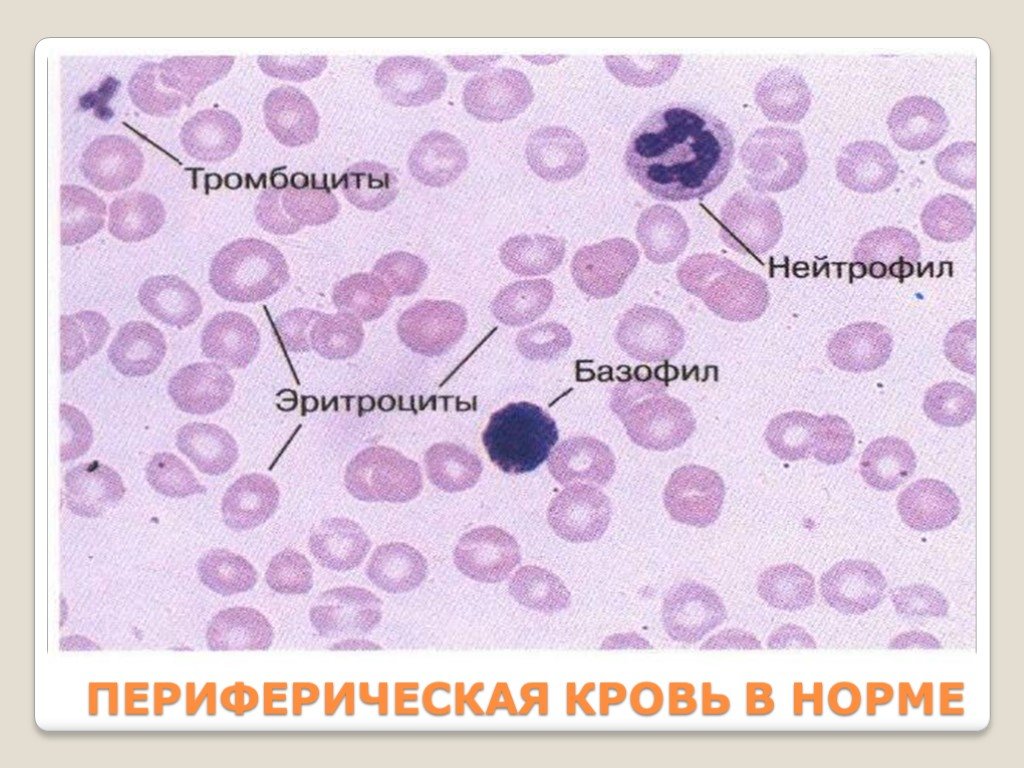
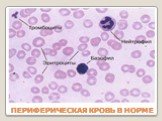
Слайд 11ПЕРИФЕРИЧЕСКАЯ КРОВЬ В НОРМЕ
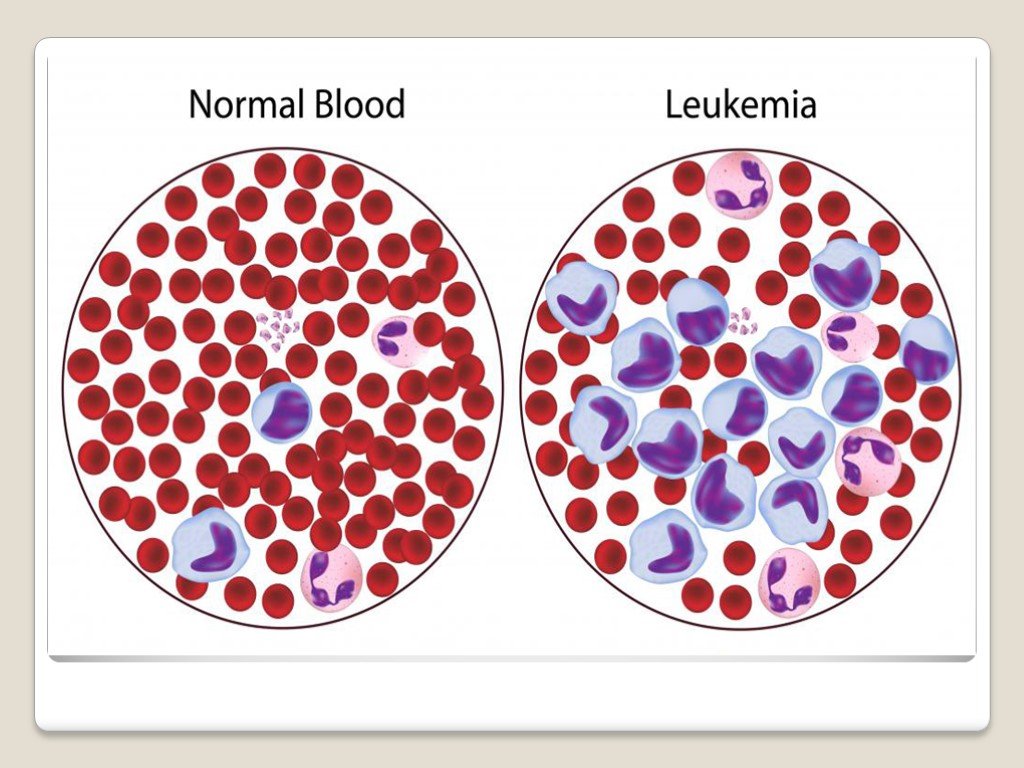
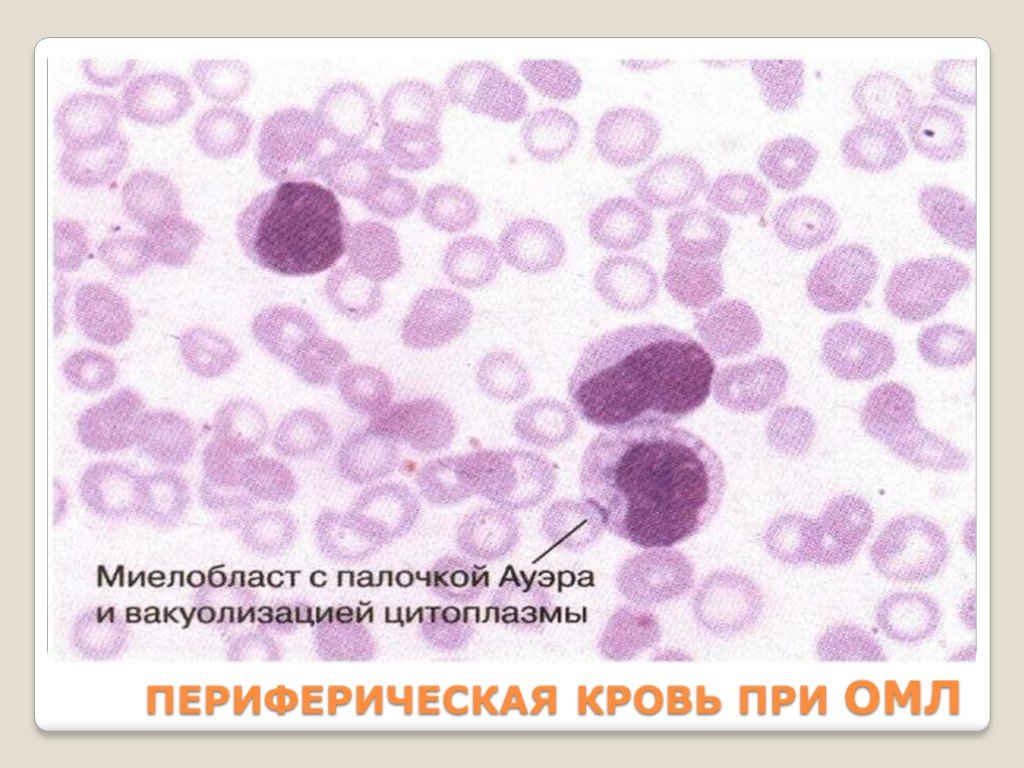
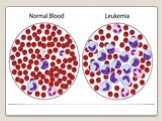
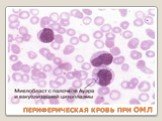
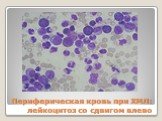
Слайд 12ПЕРИФЕРИЧЕСКАЯ КРОВЬ ПРИ ОМЛ
Слайд 13Подсчет лейкоцитарной формулы
Лейкоцитарной формулой называют процентное соотношение отдельных форм лейкоцитов крови. Для более точного ее вычисления необходимо просмотреть не менее 200 лейкоцитов. Для подсчета лейкоцитарной формулы используют специальный клавишный счетчик, на каждой клавише которого отмечается начальная 6yква названия лейкоцитов. Результаты подсчета лейкоцитарной формулы записываются в виде лейкограммы, имеющей в норме примерно следующий вид:
Слайд 14Электронный счетчик лейкоцитарной формулы крови
Слайд 15Количественное определение Нв
Для количественного определения гемоглобина пользуются колориметрическим способом. Принцип определения заключается в превращении гемоглобина крови в солянокислый гематин. Затем сравнивают цвет с имеющимся в приборе стандартом. Прибором для определения служит гемометр Сали. Он состоит из двух запаянных пробирок со стандартной цветной жидкостью. Между ними расположена градуированная пробирка. Существуют и другие колориметры – гемоглобинометры, в которых используется цианметгемоглобиновый метод определения уровня гемоглобина. Он тоже основан на химических реакциях крови с определенными реактивами. Определяют гемоглобин в гематологических анализаторах.

Слайд 16Цветовой показатель
Цветовой показатель выражает относительное содержание гемоглобина в одном эритроците, т. е. степень насыщения эритроцитов гемоглобином. Цветовой показатель это расчетная величина. Для его определения нужно знать уровень гемоглобина в крови и количество эритроцитов. Расчет цветового показателя проводят по формуле: (Нb х 3) первые 3 цифры количества Er В норме цветовой показатель равен 0,85 - 1,05.

Слайд 17Определение скорости оседания эритроцитов осуществляется микрометодом в модификации Панченкова. Определение производят в специальных градуированных капиллярах, имеющих просвет 1 мм и длину 100 мм. Капилляр с цитратной кровью (соотношение крови и цитрата 4:1) ставят в штатив вертикально между двумя резиновыми прокладками и оставляют на 1 ч. Затем определяют величину оседания по столбику плазмы над осевшими эритроцитами. Деление капиллярной пипетки, соответствующее границе плазмы и эритроцитов, записывают как величину скорости оседания эритроцитов в миллиметрах в час (мм/ч).

Слайд 18СОЭ
Скорость оседания эритроцитов в норме меняется в зависимости от возраста и пола. У новорожденных скорость оседания эритроцитов редко выше 2 мм/ч, дети имеют более низкую скорость оседания (1—8 мм/ч), чем взрослые, а лица среднего возраста меньше, чем старики. У мужчин скорость оседания эритроцитов более низкая (в среднем 5 мм/ч, колебания от 1 до 10 мм/ч), чем у женщин (в среднем 9 мм/ч, колебания от 2 до 15 мм/ч). Поскольку скорость оседания эритроцитов зависит в основном от белковых сдвигов (увеличения содержания фибриногена, а2-глобулинов, γ-глобулинов), то увеличение скорости оседания эритроцитов наблюдается при всех состояниях, сопровождающихся воспалением, деструкцией соединительной ткани, тканевым некрозом, малигнизацией, иммунными нарушениями.

Слайд 19Стернальная пункция
Стернальная пункция — один из методов прижизненного исследования костного мозга. Предложена М.И. Аринкиным. Проводится через переднюю стенку грудины. Можно пунктировать подвздошную кость, а у грудных детей большеберцовую или пяточную кости. Однако грудина является наиболее удобным местом для костномозговой пункции. Стернальную пункцию делают на уровне II или III межреберья либо в области рукоятки грудины специальной иглой (игла И.А. Кассирского). Игла снабжена перемещаемым щитком, предохраняющим от прокола внутренней пластинки грудины и повреждения лежащей за ней аорты. Щиток устанавливают с таким расчетом, чтобы игла, пройдя мягкие ткани, продвинулась еще на 5 мм. Вынув мандрен, к игле присоединяют 10- или 20-граммовый шприц и производят отсасывание 0,2 мл костного мозга. Из полученного пунктата готовят мазки, которые фиксируют и окрашивают подобно мазкам крови.
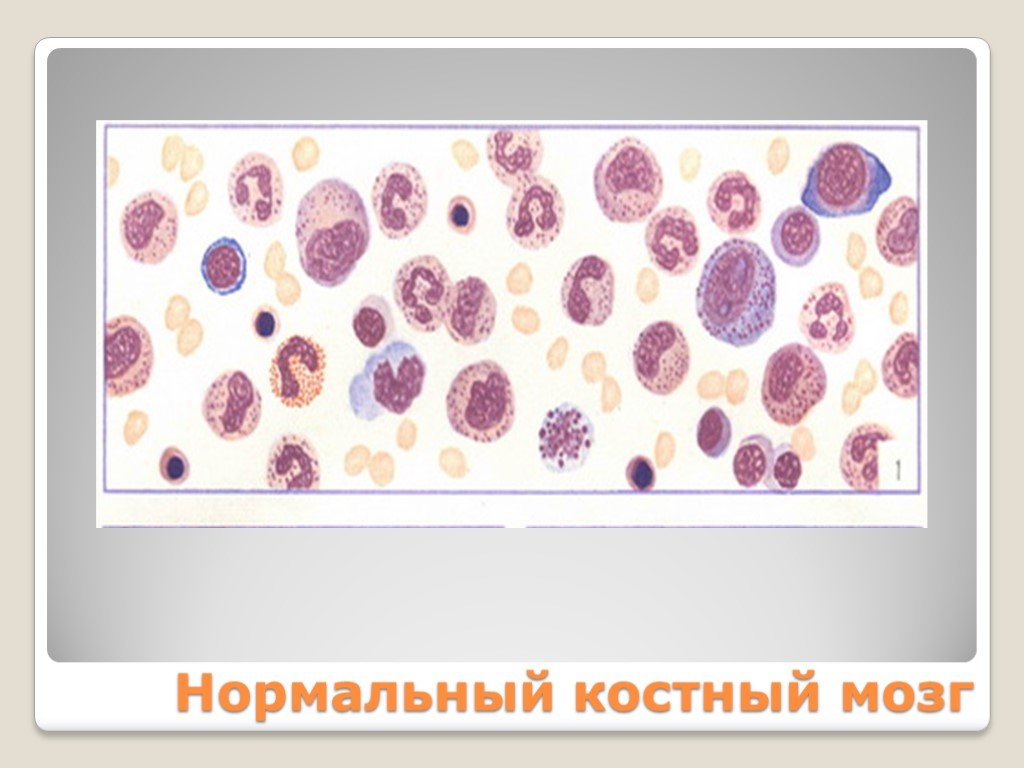
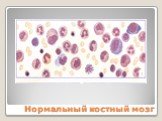
Слайд 20Нормальный костный мозг
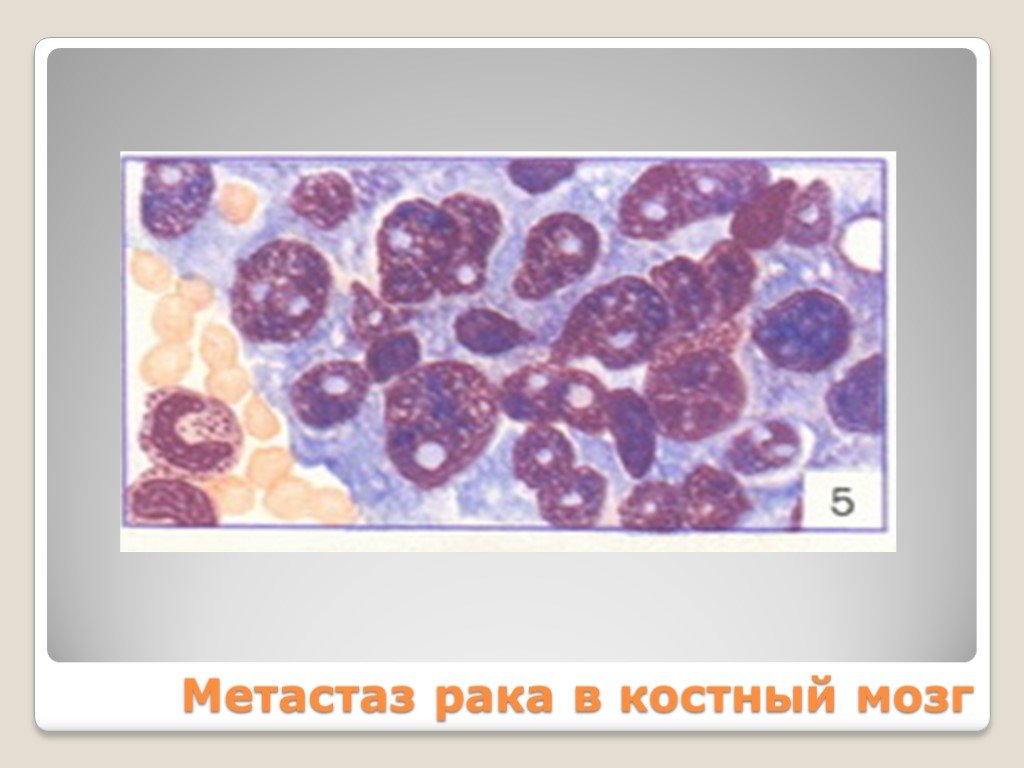
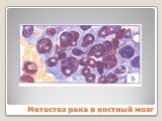
Слайд 21Метастаз рака в костный мозг
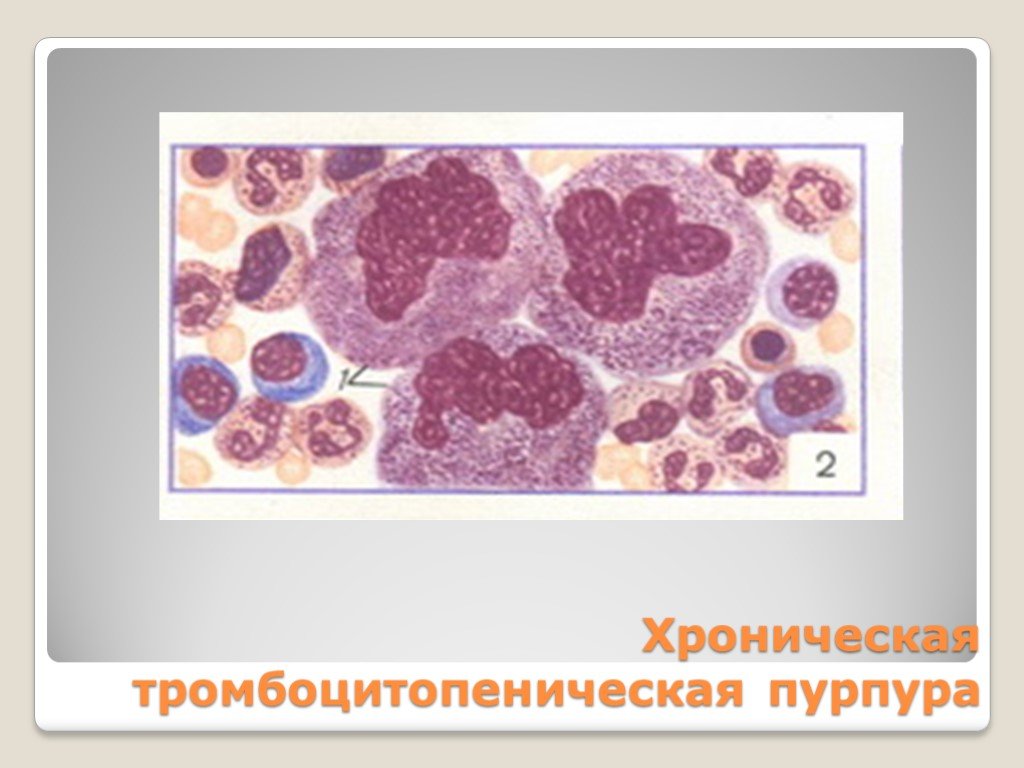
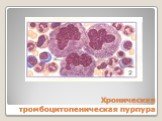
Слайд 22Хроническая тромбоцитопеническая пурпура
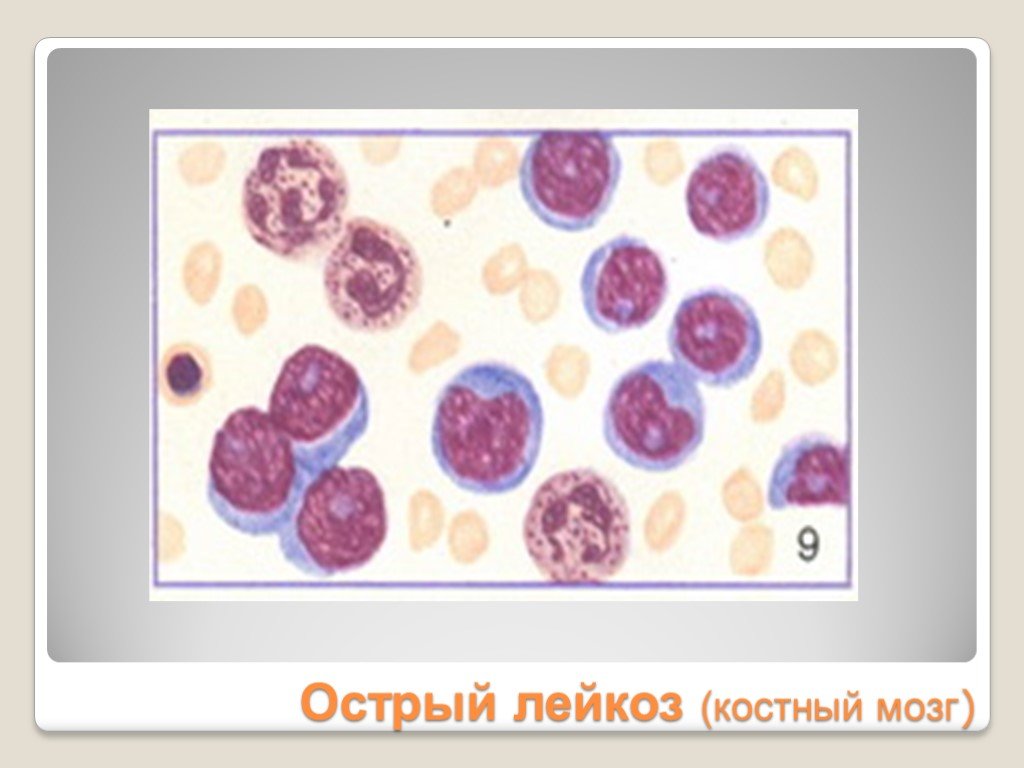
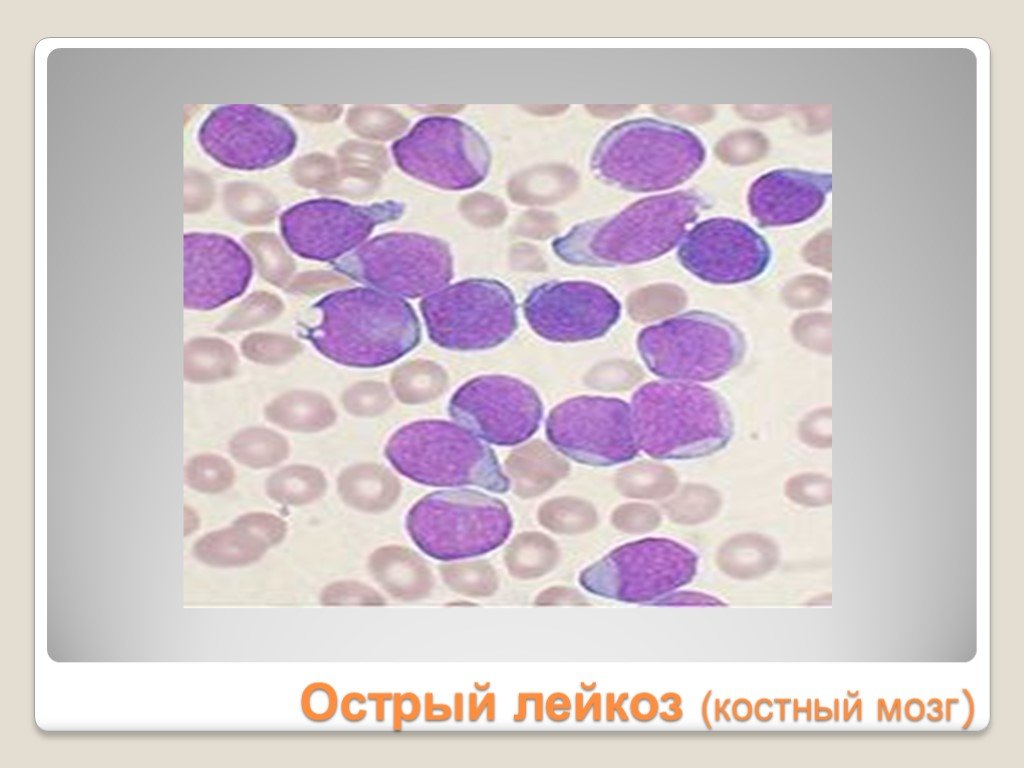
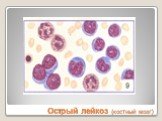
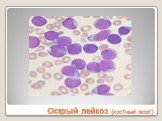
Слайд 23Острый лейкоз (костный мозг)
Слайд 24
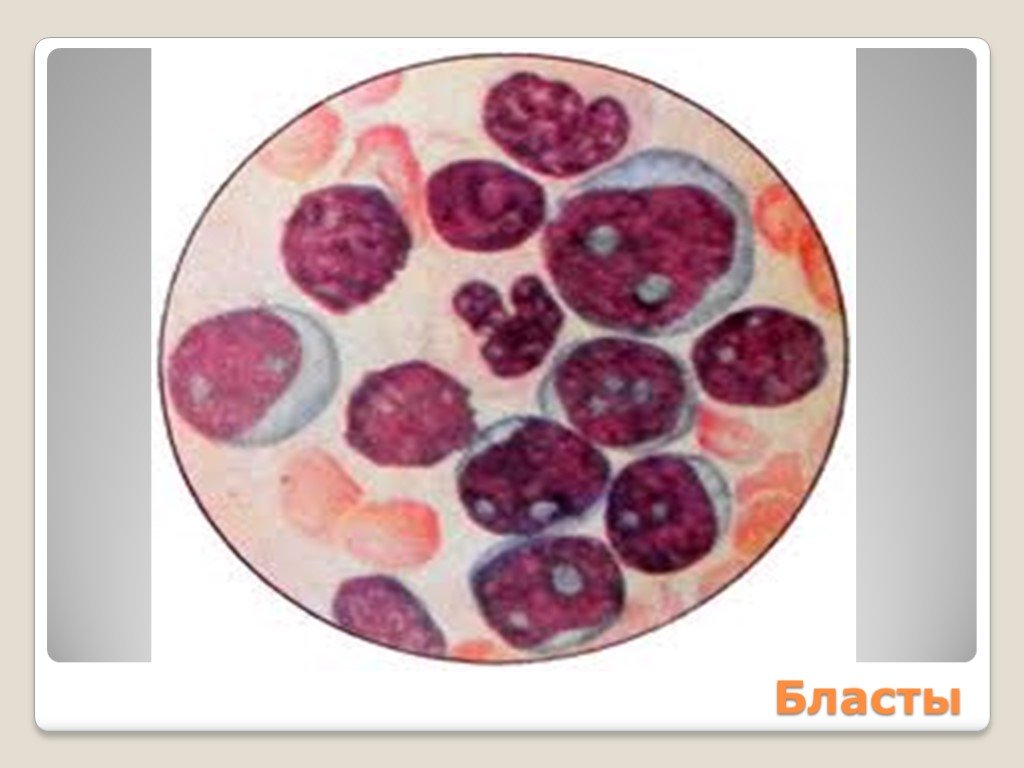
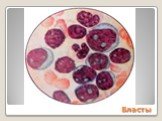
Слайд 25Бластные клетки
Значительно увеличены (в 2-3 раза против нормы) или уменьшены до размера лимфоцита Характерен анизоцитоз Цитоплазма в виде тонкого ободка Отмечается повышенная базофилия цитоплазмы
Слайд 26Ядро неправильной формы вплоть до самых причудливых форм Возможна сегментация ядра, многоядерность Число нуклеол может быть увеличено до 8 и более Размер нуклеол может достигать 1/3 – ½ диаметра ядра
Слайд 28ЦИТОХИМИЧЕСКИЕ РЕАКЦИИ
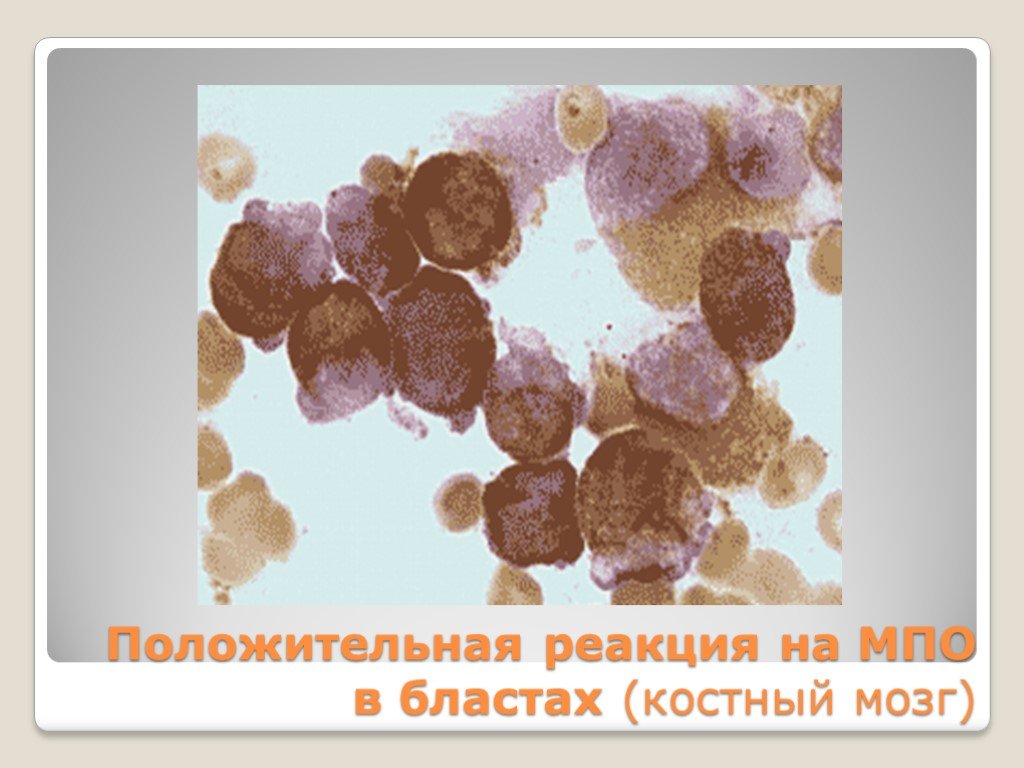
Активность МИЕЛОПЕРОКСИДАЗЫ (фермент, катализирующий реакции окисления) Содержание ЛИПИДОВ (окраска суданом черным) Содержание ГЛИКОГЕНА (PAS-реакция) Активность НЕСПЕЦИФИЧЕСКОЙ ЭСТЕРАЗЫ Активность КИСЛОЙ ФОСФАТАЗЫ Активность ЩЕЛОЧНОЙ ФОСФАТАЗЫ
Слайд 29Конкретная цитохимическая реакция должна быть положительной не менее, чем в 3% клеток
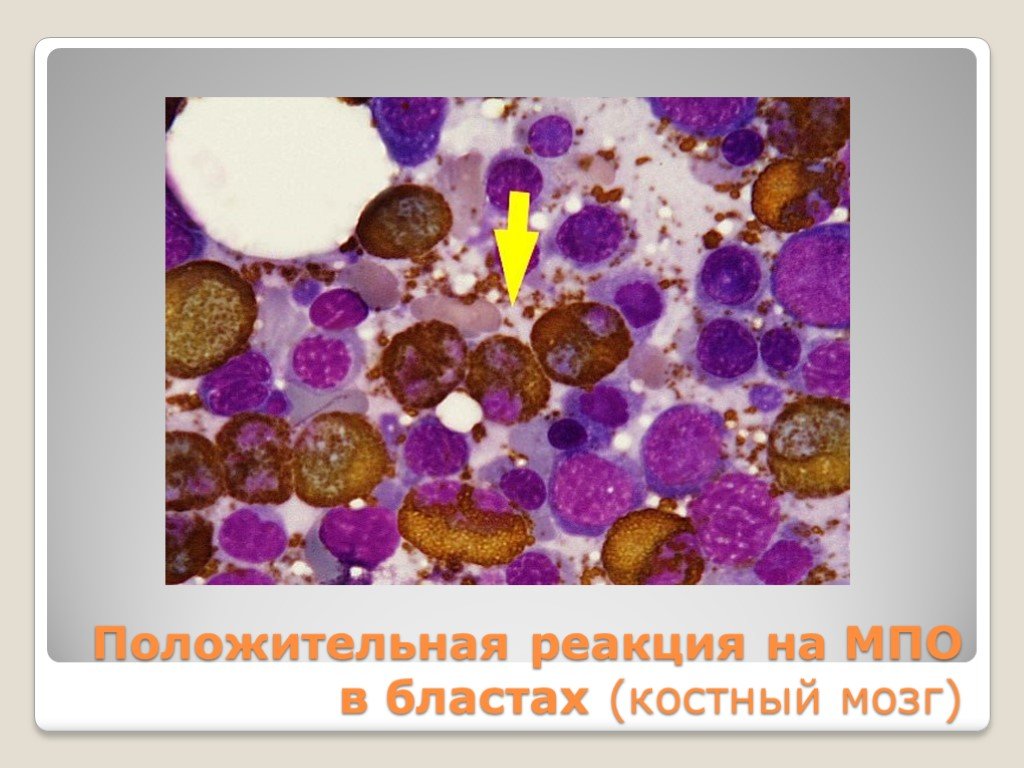
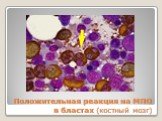
Слайд 30Положительная реакция на МПО в бластах (костный мозг)
Слайд 31
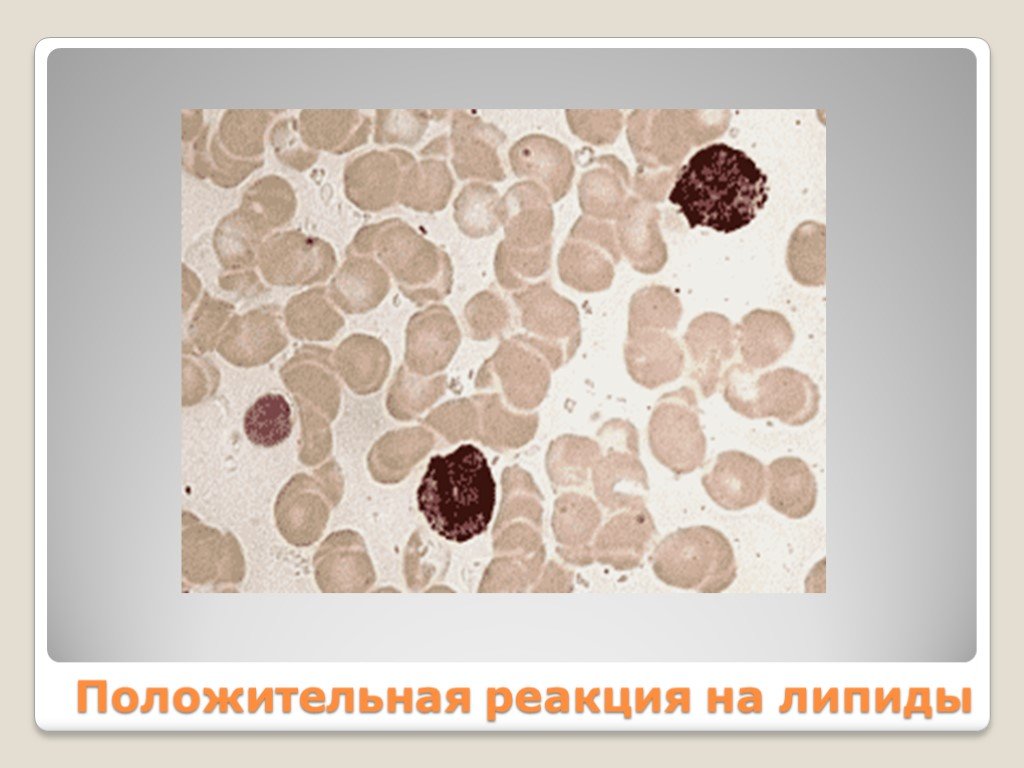
Слайд 32Положительная реакция на липиды
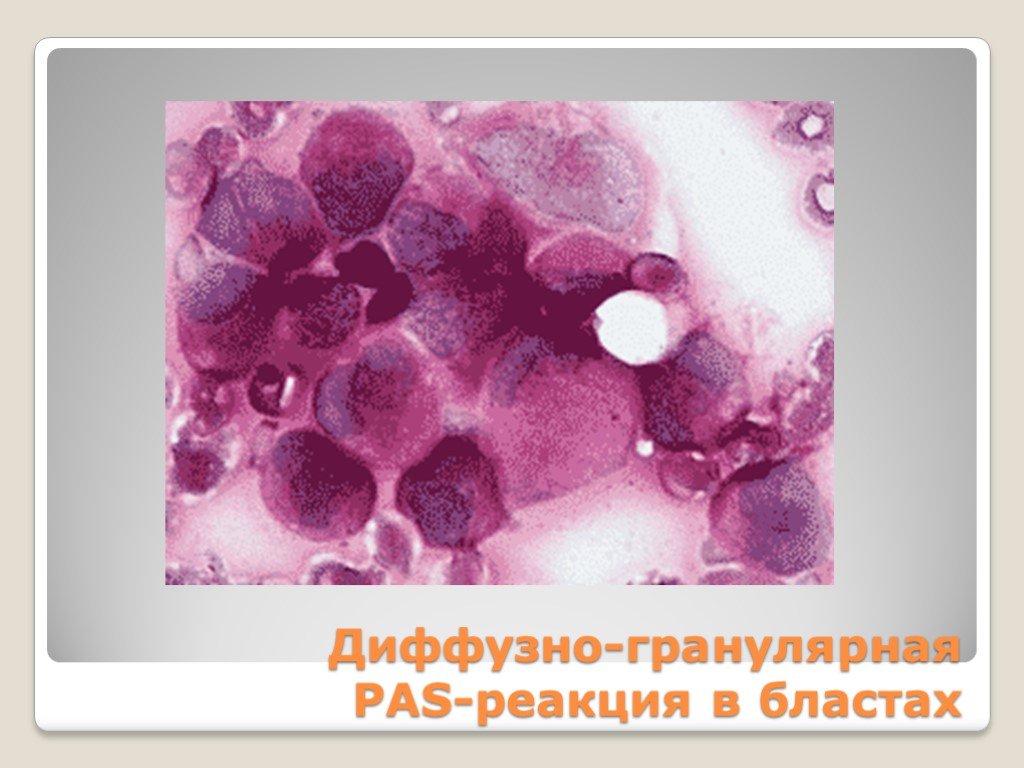
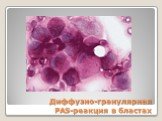
Слайд 33Диффузно-гранулярная PAS-реакция в бластах
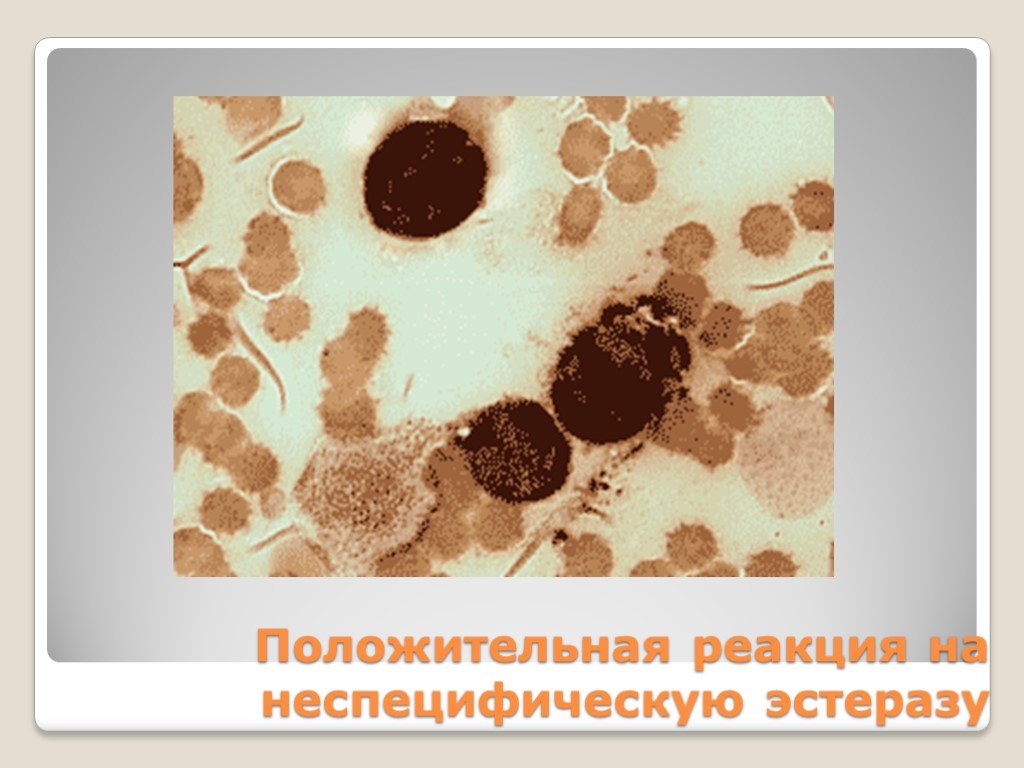
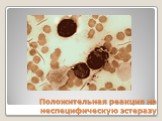
Слайд 34Положительная реакция на неспецифическую эстеразу
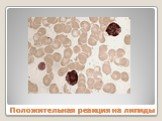
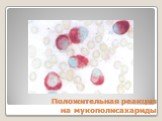
Слайд 35Положительная реакция на мукополисахариды
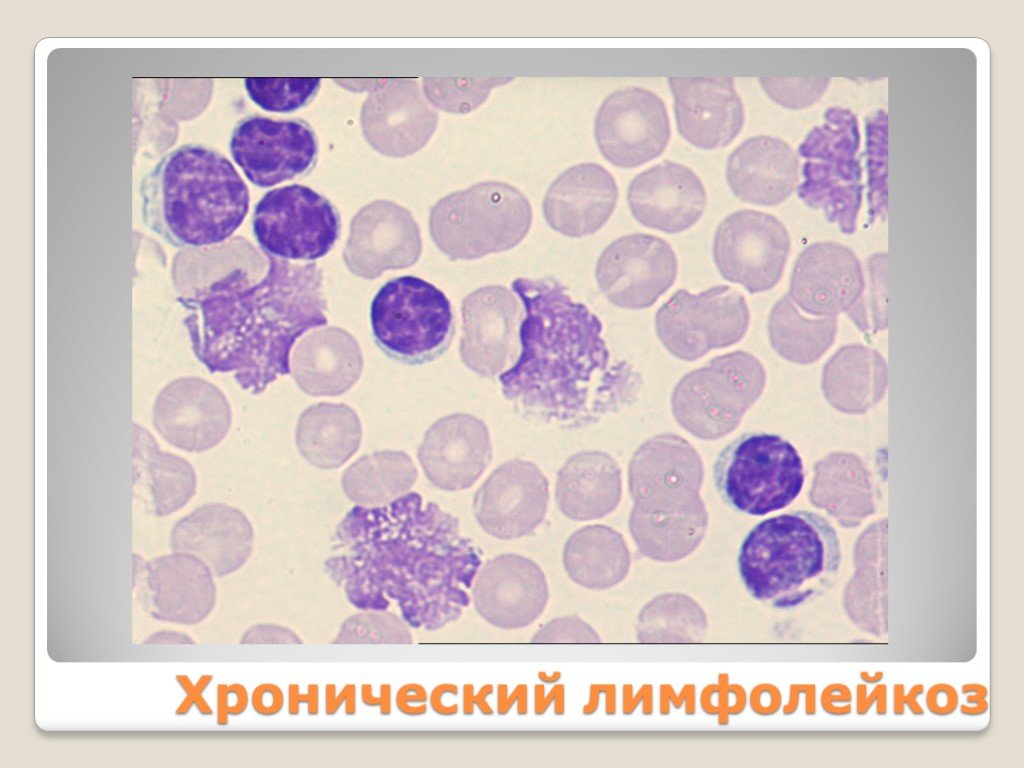
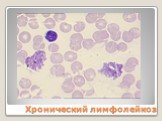
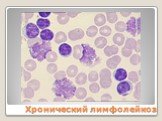
Слайд 36Хронический лимфолейкоз
Слайд 37
Слайд 38Трепанобиопсия
Трепанобиопсия — метод прижизненного извлечения костной ткани для исследования костного мозга. Показанием к проведению является цитопения неясной этиологии, когда стернальная пункция не дает информации о состоянии костного мозга. При трепанобиопсии извлекают кусочек костного мозга с сохранением его структуры, что позволяет правильно оценить соотношение красного и жирового костного мозга (в норме 1:1), выявить очаговые и диффузные изменения.

Слайд 39Трепанобиопсию производят специальной иглой-троакаром, которая состоит из иглы длиной 4 см и внутренним диаметром 2 мм, щитка, позволяющего установить необходимую глубину прокола, мандрена и рукоятки. Конец иглы заточен таким образом, что игла при вращении вырезает столбик костной и костномозговой ткани. Прокол производят в гребешке подвздошной кости на 2—3 см кзади от передней верхней ости после анестезии мягких тканей и надкостницы 2% раствором новокаина. При проникновении иглы в костную ткань, что узнается по ощущению фиксации иглы, снимают ручку, вынимают мандрен, вновь надевают ручку и вращательным движением продвигают иглу вглубь. Получают кусочек костной ткани длиной 6—10 мм, который затем переносят в раствор для фиксации. В дальнейшем полученная проба обрабатывается по правилам гистологической техники.
Слайд 40Диагностика нейролейкемии:
цитологическое исследование ликвора для выявления бластных клеток моноклональное исследование ликвора
Слайд 41Иммуннофенотипирование
Иммунофенотипирование – метод определения типа клеток путем изучения молекул, присутствующих на их поверхности. На клетки воздействуют моноклональными антителами к определенному белку-антигену. При этом антитела несут флуоресцентную метку. При присоединении антитела к клетке, «меченая» клетка начинает «светиться», что можно легко различить с использованием специальных приборов. Меченые клетки при иммунофенотипировании удобно анализировать методом проточной цитометрии.
Слайд 42Проточная цитометрия. Возможности метода и его применение в различных областях медицины.
Проточный цитометр
Слайд 43Проточный цитометр – прибор, позволяющий классифицировать тысячи клеток в секунду. Суспензия клеток под давлением подается в проточную ячейку, где, за счет разности давлений, клетки, находясь в ламинарном потоке жидкости, выстраиваются в цепочку друг за другом (т.н. гидродинамическое фокусирование). Клетки одна за другой проходят через лазерный луч, а высокочувствительные детекторы, расположенные вокруг проточной ячейки, регистрируют флюоресценцию и рассеянное лазерное излучение каждой клетки. Полученный сигнал передается в компьютер.
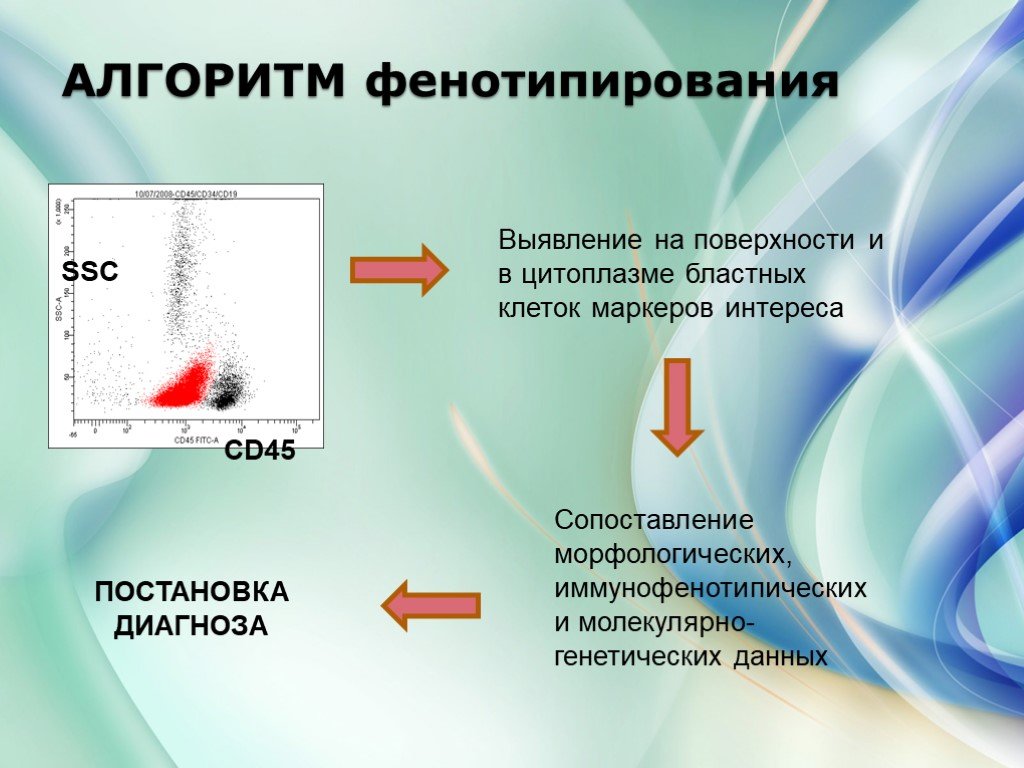
Слайд 44АЛГОРИТМ фенотипирования
CD45 SSC
Выявление на поверхности и в цитоплазме бластных клеток маркеров интереса
Сопоставление морфологических, иммунофенотипических и молекулярно-генетических данных
ПОСТАНОВКА ДИАГНОЗА
Слайд 45Образцы для проточной цитометрии при гемобластозах:
кровь костный мозг ликвор плевральная жидкость асцитическая жидкость суспензированные клетки тканей (например, лимфоузлов)
Слайд 46СПАСИБО ЗА ВНИМАНИЕ
Слайд 47КЛИНИЧЕСКАЯ ЛАБОРАТОРНАЯ ДИАГНОСТИКА ГЕМОБЛАСТОЗОВ (продолжение) к.м.н. Суслова Ю.В.
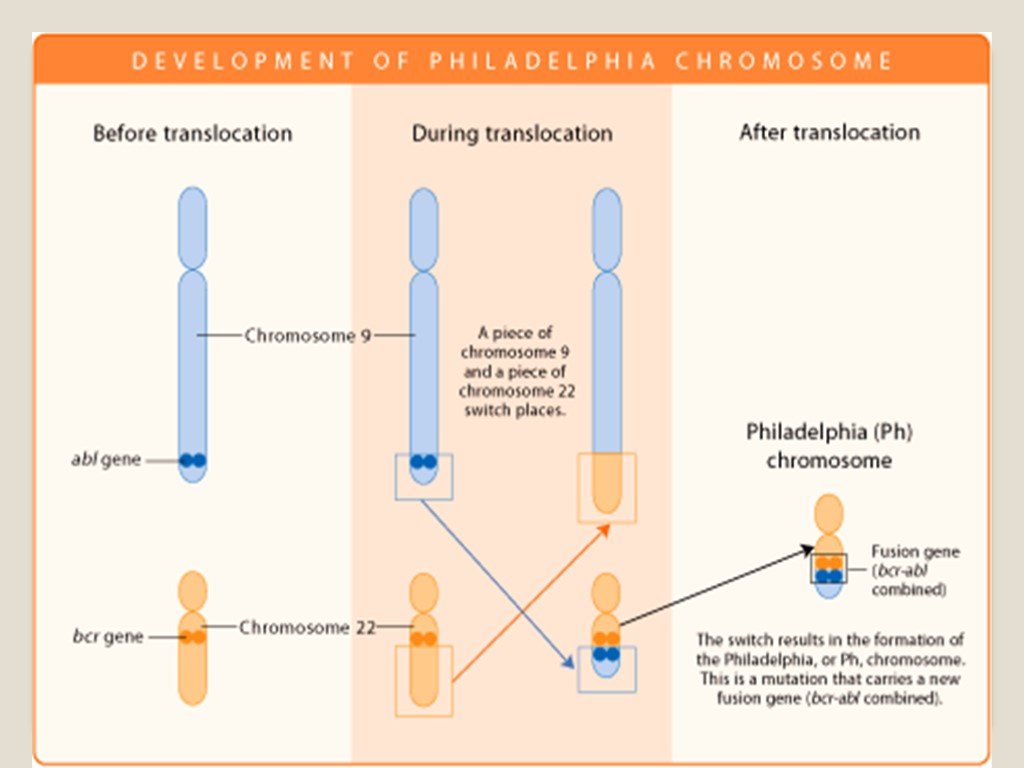
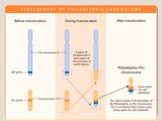
Слайд 48Хронический миелолейкоз (ХМЛ) – это злокачественная опухоль кроветворной ткани, исходящая из клеток-предшественниц миелопоэза, морфологическим субстратом которой являются дифференцирующиеся и зрелые гранулоциты ХМЛ – первый из описанных лейкозов и первое онкологическое заболевание, при котором у человека обнаружен специфический хромосомный маркёр – Филадельфийская или Ph-хромосома (G. Nowell и D. Hungerford, 1960 г., г. Филадельфия)
Слайд 49При ХМЛ впервые была выявлена связь злокачественного заболевания с конкретной генетической аномалией. Такой характерной аномалией является присутствие в кариотипе так называемой филадельфийской хромосомы. Эта мутантная хромосома получила своё название по месту работы её первооткрывателей, Питера Ноуелла (Пенсильванский университет) и Дэвида Хангерфорда (Онкологический центр Фокса Чейза), которые впервые описали её в 1960 году в Филадельфии (штат Пенсильвания, США).
Слайд 50
Слайд 51СИНДРОМ ХРОНИЧЕСКОГО МИЕЛОЛЕЙКОЗА
- МИЕЛОПРОЛИФЕРАТИВНЫЙ В период бластного криза клиника, как при остром лейкозе.
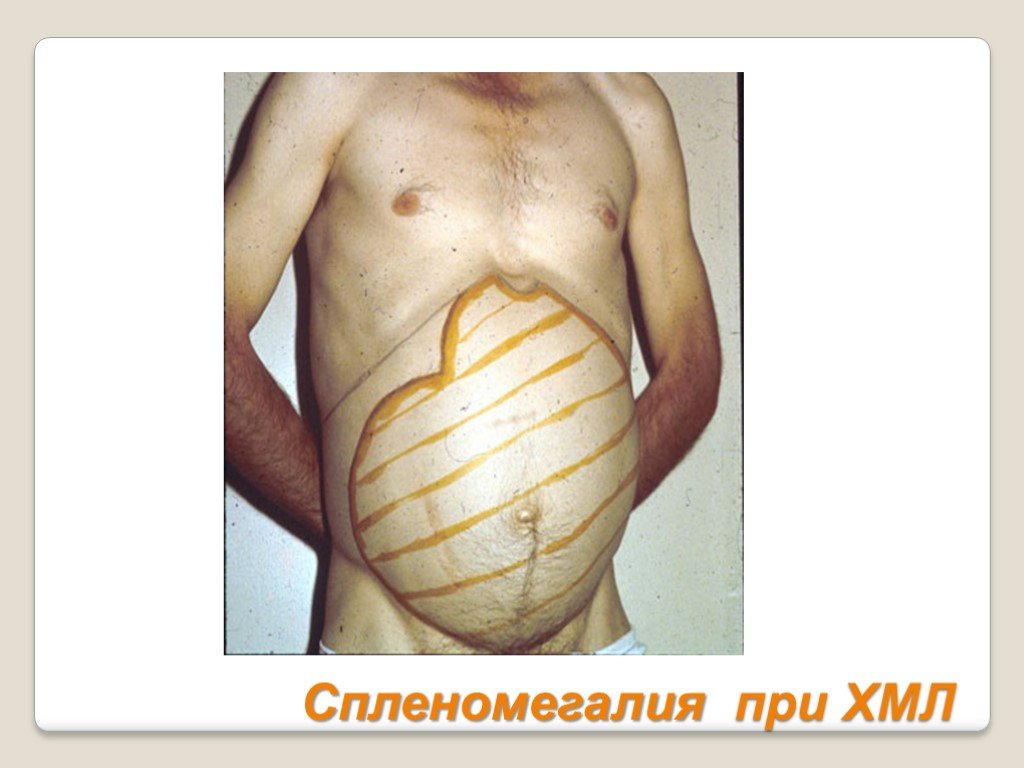
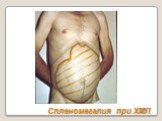
Слайд 52Спленомегалия при ХМЛ
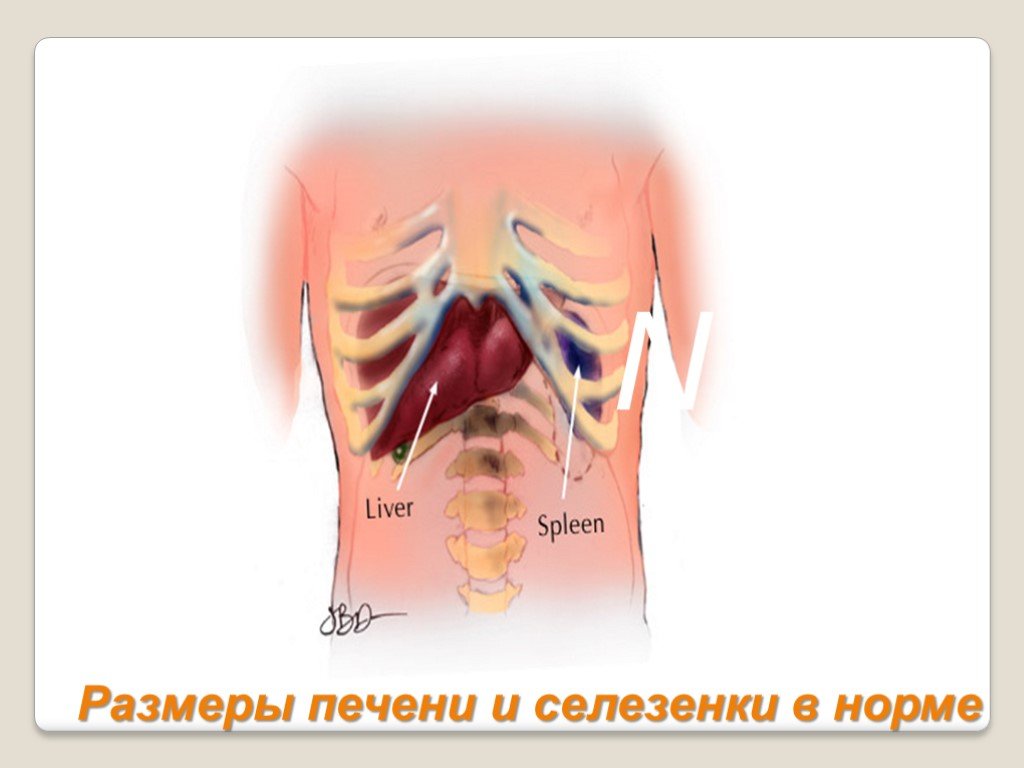
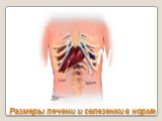
Слайд 53Размеры печени и селезенки в норме
N
Слайд 54Фазы ХМЛ
Хроническая фаза Прогрессирующая фаза (миелопролиферативной акселерации) Бластный криз (острая фаза)
Слайд 55ОСНОВНЫЕ ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ХМЛ ЛЕЙКОЦИТОЗ СДВИГ L-ФОРМУЛЫ ВЛЕВО НЕТ ФЕНОМЕНА «ПРОВАЛА» БАЗОФИЛЬНО-ЭОЗИНОФИЛЬНАЯ АССОЦИАЦИЯ ФИЛАДЕЛЬФИЙСКАЯ ХРОМОСОМА
Слайд 57ГЕМОГРАММА
ЛЕЙКОЦИТОЗ от 50 до 300х10⁹ НАЛИЧИЕ СОЗРЕВАЮЩИХ ФОРМ: промиелоцитов, миелоцитов, метамиелоцитов (гранулоциты могут составлять >95%); могут быть единичные бласты БАЗОФИЛЬНО-ЭОЗИНОФИЛЬНАЯ АССОЦИАЦИЯ (в сумме >6,5%), увеличение базофилов до 10-15% ТРОМБОЦИТОЗ до 600-1000х10* (нарушение агрегационной функции Tr) В острую фазу: бласты >15%, анемия, тромбоцитопения.
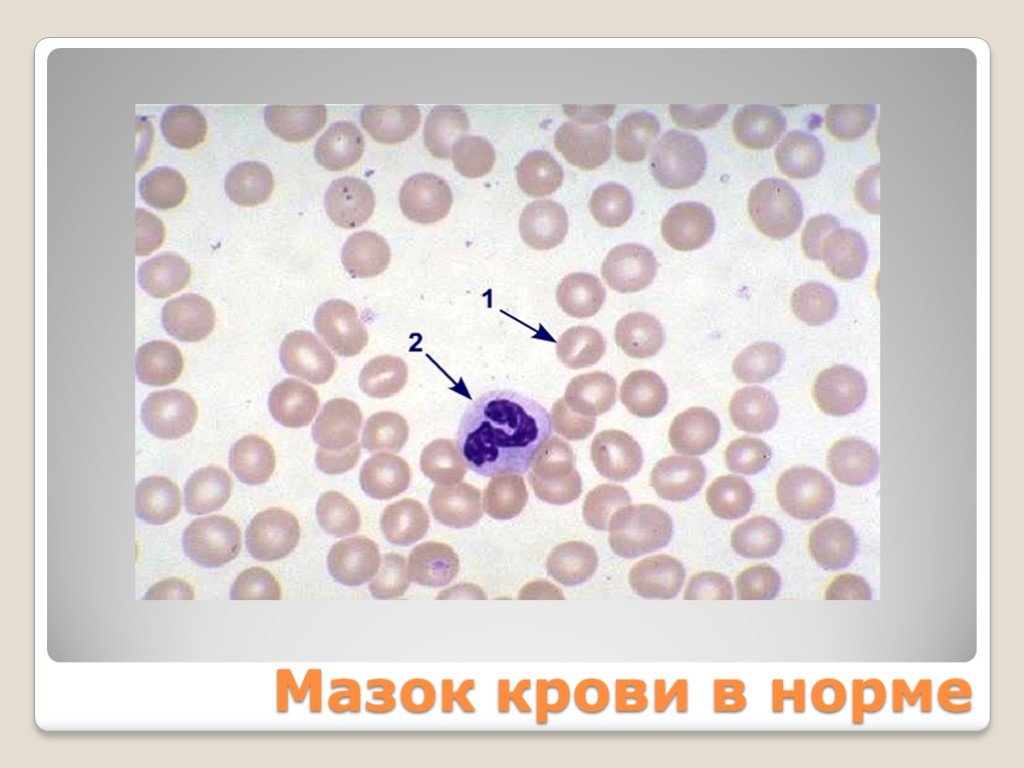
Слайд 58Мазок крови в норме
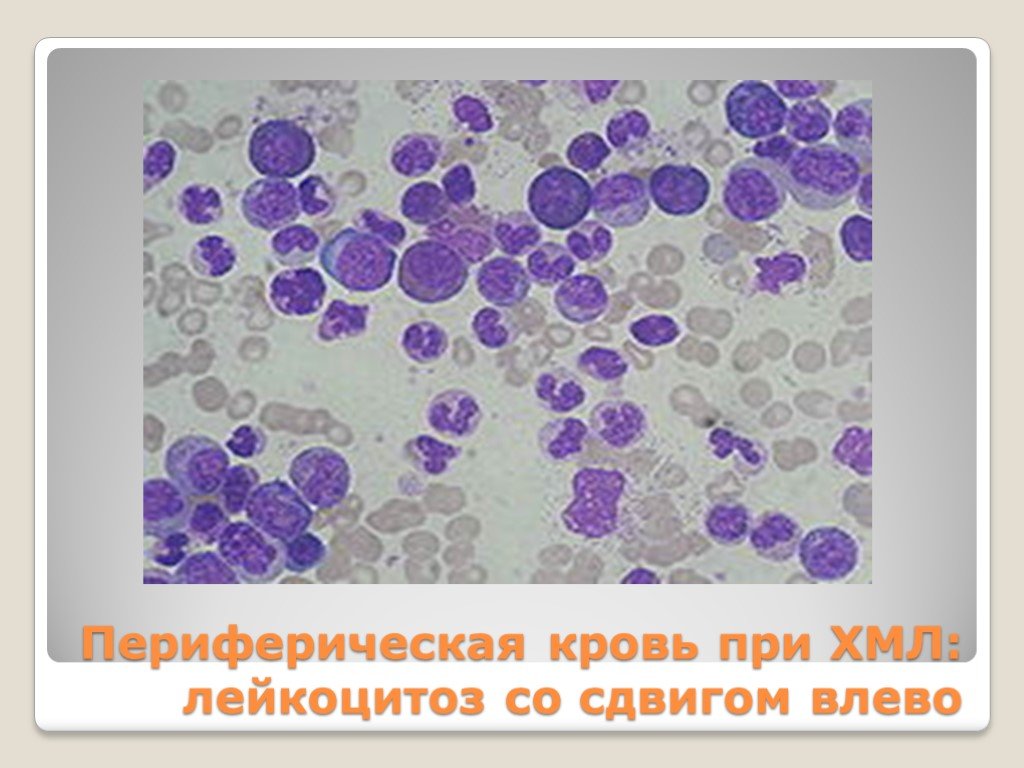
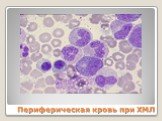
Слайд 59Периферическая кровь при ХМЛ: лейкоцитоз со сдвигом влево
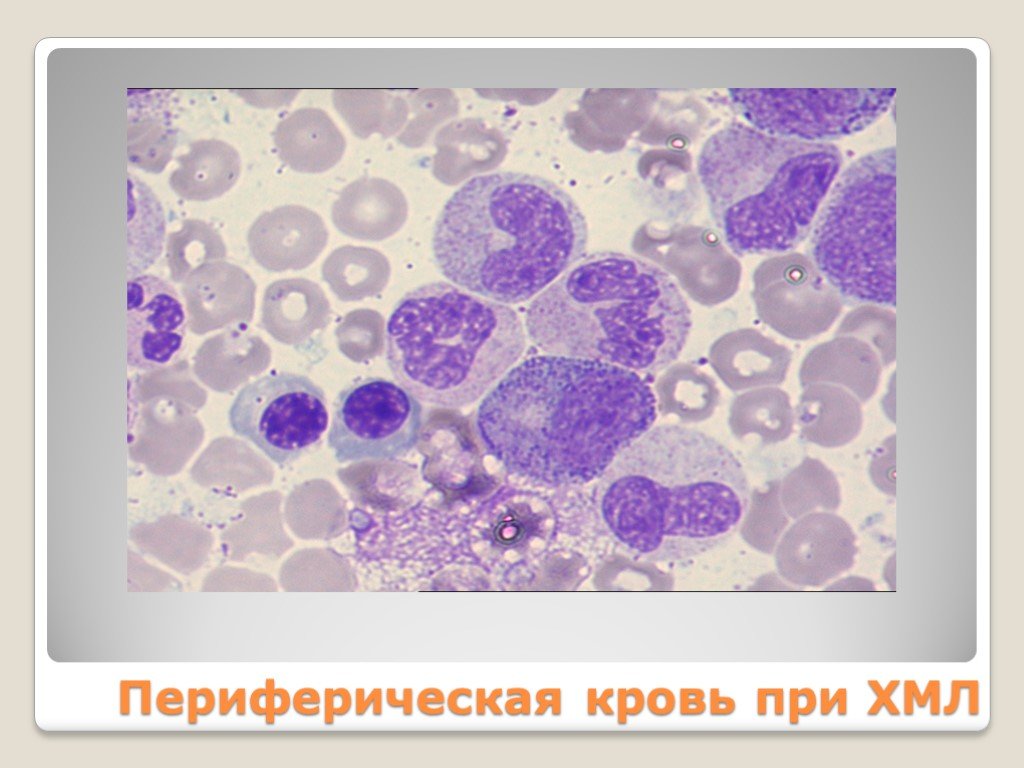
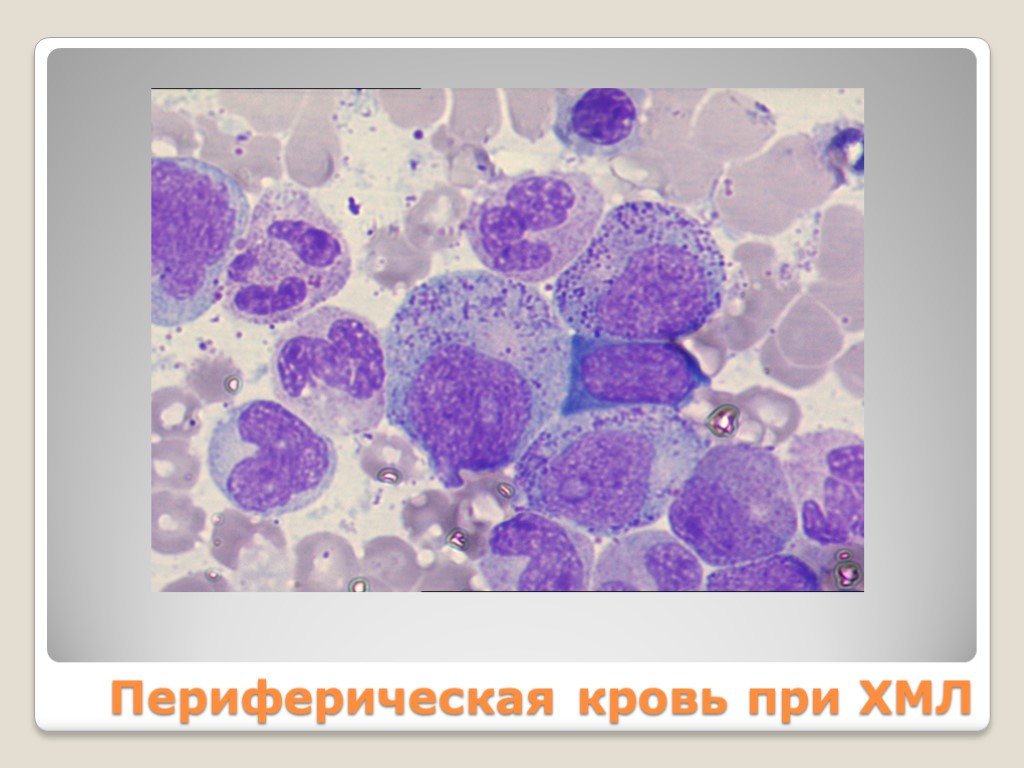
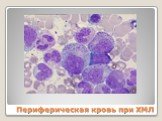
Слайд 60Периферическая кровь при ХМЛ
Слайд 61
Слайд 62МИЕЛОГРАММА
I фаза: Увеличение количества гранулоцитов Увеличение количества мегакариоцитов Бласты и промиелоциты < 10%
Слайд 63II фаза: Нарастает количество гранулоцитов и мегакариоцитов (число митозов увеличено в 4-5 раз) Бласты и промиелоциты < 20% Повышено количество базофилов и эозинофилов Снижено количество клеток эритроидного ряда Соотношение лейко/эритро 20:1 – 30:1 (в норме 3:1 - 4:1)
Слайд 64III фаза Бласты составляют >20% (м.б. в сумме с промиелоцитами) Увеличен диаметр бластов, ядра - большие, неправильной формы Уменьшается количество зрелых гранулоцитов Значительно снижено количество мегакариоцитов и эритрокариоцитов
Слайд 65ЦИТОГЕНЕТИЧЕСКИЙ АНАЛИЗ:
Ядросодержащие клетки костного мозга более, чем у 90% больных содержат филадельфийскую хромосому
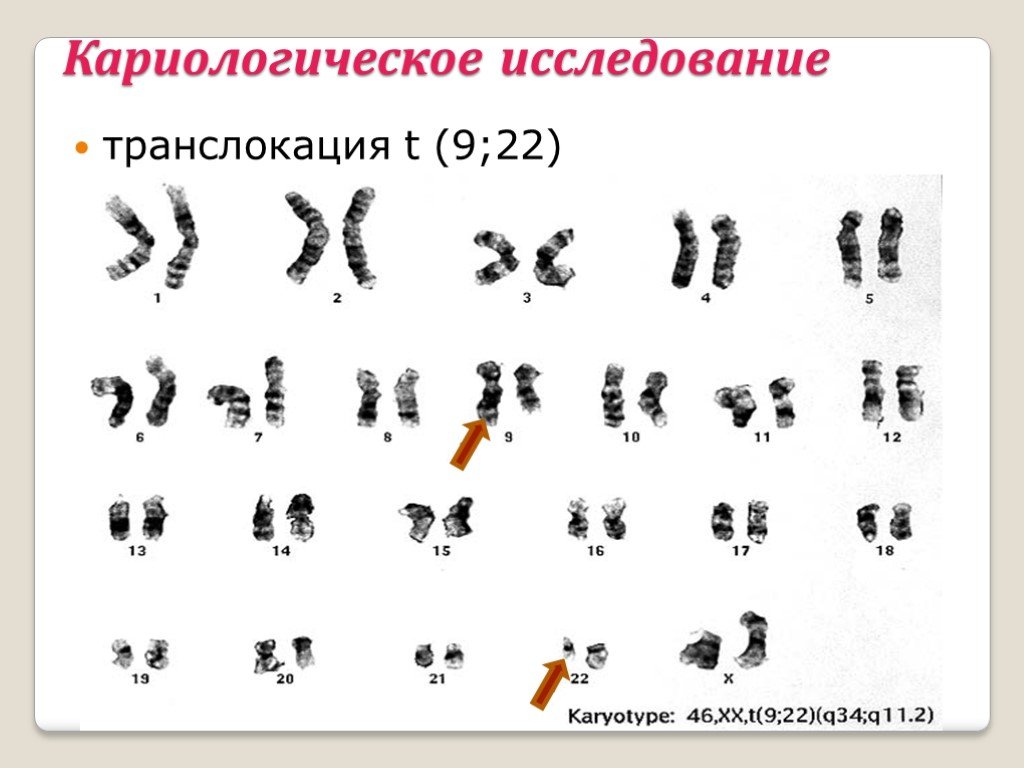
Слайд 66Кариологическое исследование
транслокация t (9;22)
Слайд 67Иммунофенотипирование:
В результате реципрокной транслокации между хромосомами 9 и 22 образуется новый гибридный белок, так называемый химерный ген (обозначаемый BCR-ABL), «работа» которого нарушает регуляцию деления и созревания клеток BCR-ABL является активной тирозинкиназой, ответственной за онкогенную трансформацию клеток (онкобелок)
Слайд 68ТРЕПАНОБИОПСИЯ:
Гиперплазия миелоидной ткани Снижение содержания жировой ткани
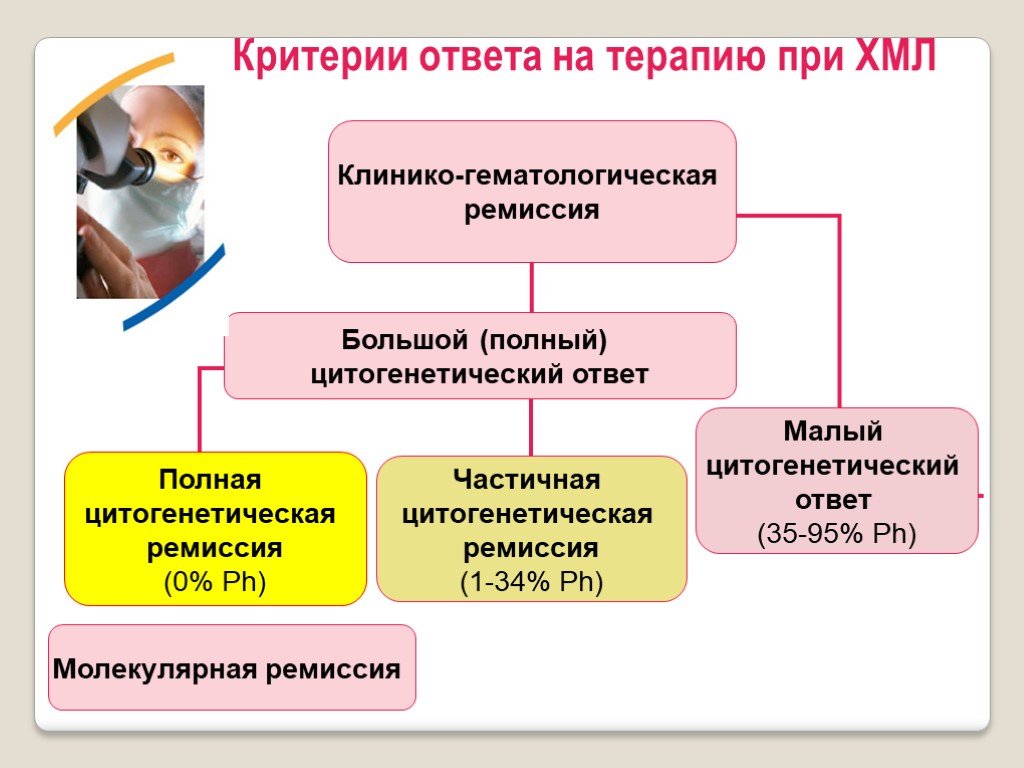
Слайд 69Критерии ответа на терапию при ХМЛ
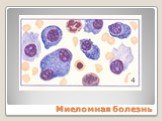
Слайд 70МНОЖЕСТВЕННАЯ МИЕЛОМА
(болезнь Рустицкого-Калера, генерализованная плазмацитома, миеломная болезнь) – злокачественная опухоль системы В-лимфоцитов, сохраняющих способность к дифференцировке до плазматических клеток, ведущее к разрушению костной ткани Болеют множественной миеломой преимущественно люди старше 40 лет
Слайд 71
Слайд 721848г. – H.Bence-Jones описал некую «живую материю» белкового происхождения, полученную из мочи пациента, выпадающую в осадок при нагревании до определенной температуры, а затем вновь растворяющуюся при кипячении 1873г. – О.А.Рустицкий описал патологическую анатомию и гистологию заболевания, названного им «множественная миелома» 1889г. – O.Kahler связал миелому Рустицкого с протеинурией Бенс-Джонса
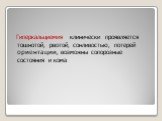
Слайд 73КЛИНИЧЕСКИЕ СИНДРОМЫ МНОЖЕСТВЕННОЙ МИЕЛОМЫ Костно-мозговой синдром Синдром белковой патологии Синдром повышенной вязкости Гиперкальциемия Геморрагический Анемический Синдром висцеральных поражений Периферическая полинейропатия Синдром недостаточности антител Параамилоидоз
Слайд 74КОСТНОМОЗГОВОЙ СИНДРОМ
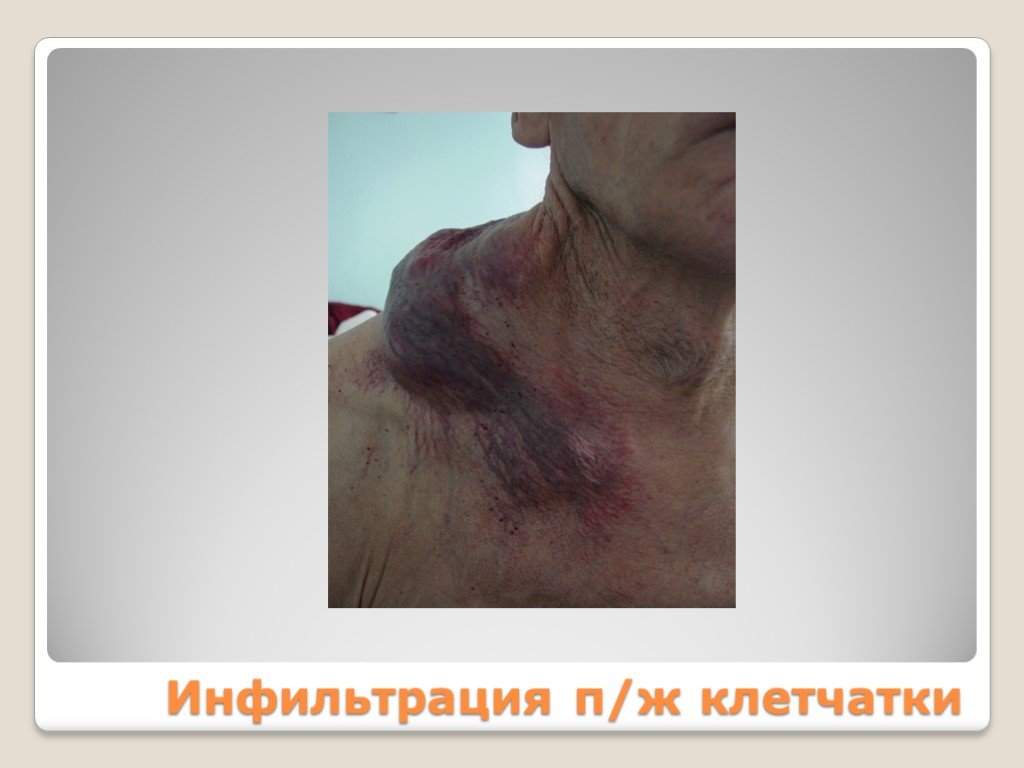
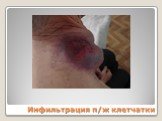
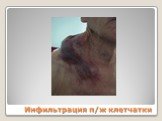
Слайд 75Инфильтрация п/ж клетчатки
Слайд 76
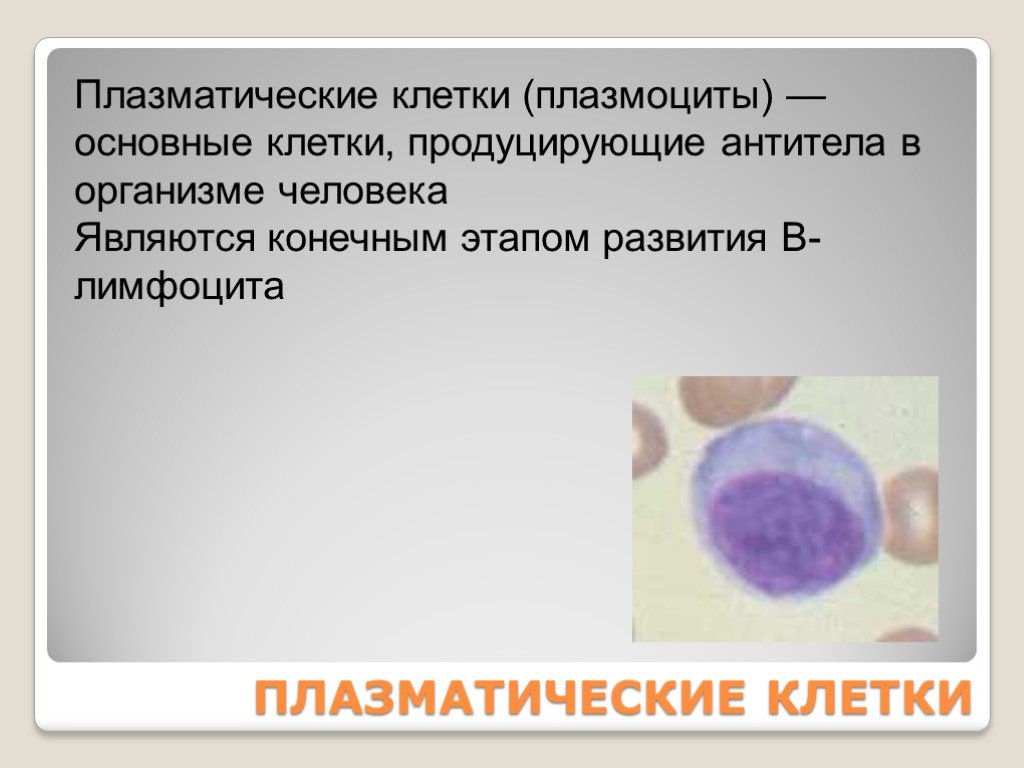
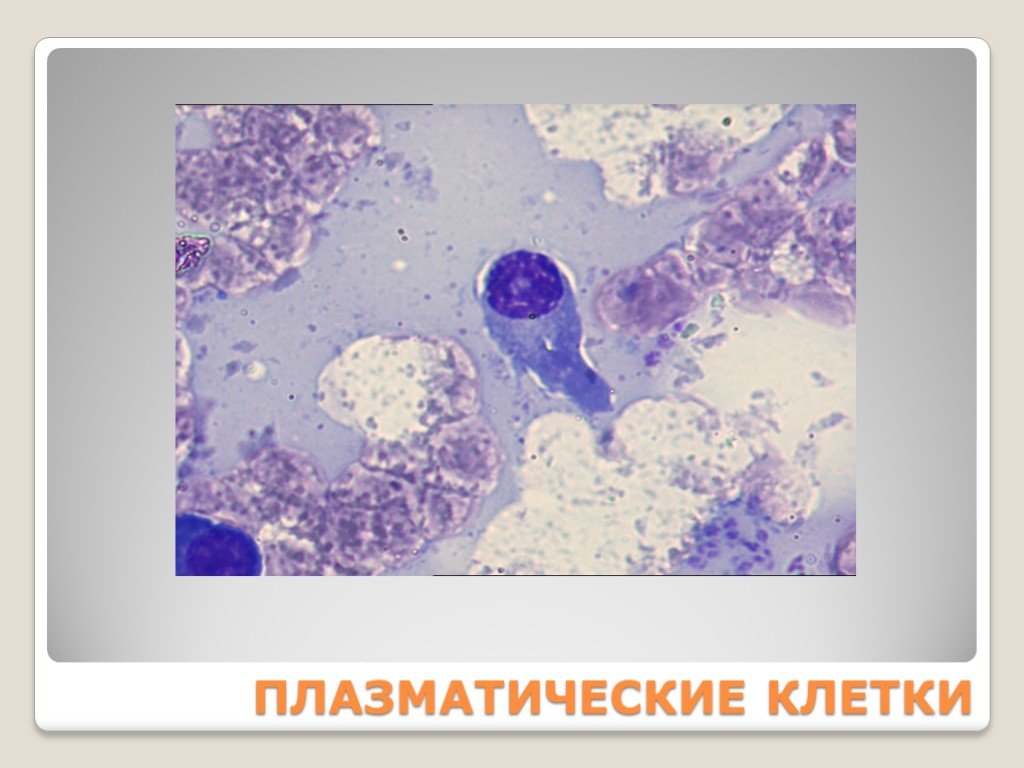
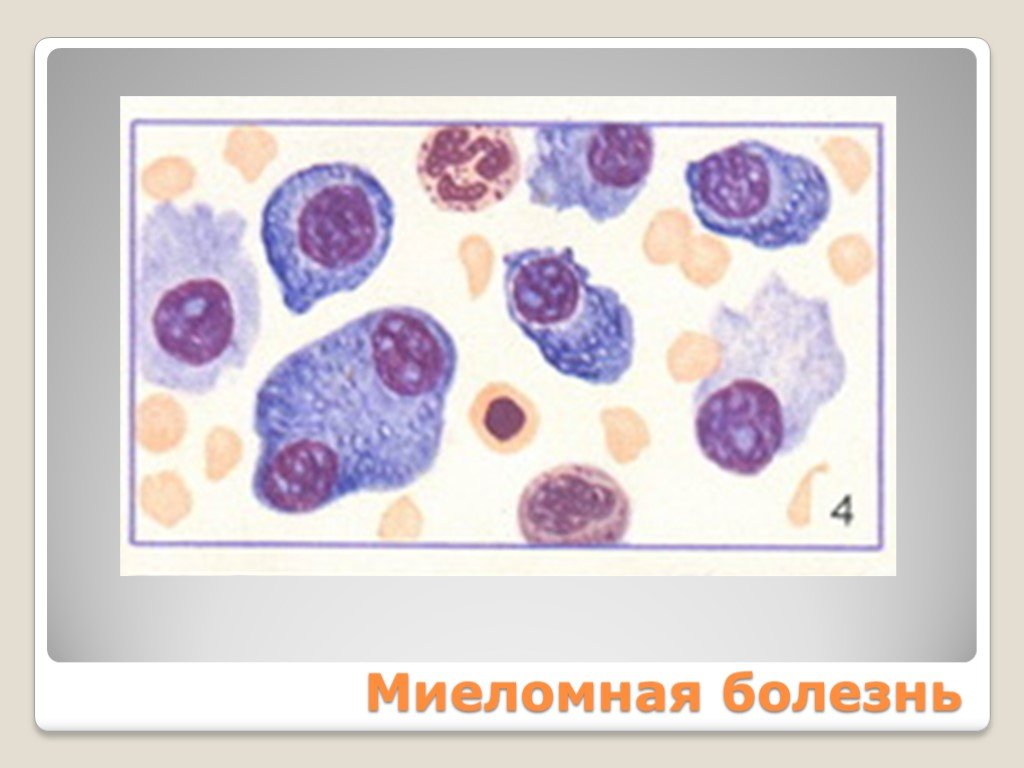
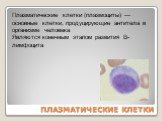
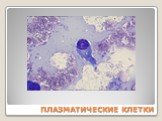
Слайд 77ПЛАЗМАТИЧЕСКИЕ КЛЕТКИ
Плазматические клетки (плазмоциты) — основные клетки, продуцирующие антитела в организме человека Являются конечным этапом развития B-лимфоцита
Слайд 78
Слайд 79Характеристика плазматических клеток Крупных размеров (16—25 мкм) Ядро занимает большую часть клетки, имеет нежную структуру и содержит ядрышки Ядро чаще смещено к периферии, либо расположено центрально Цитоплазма интенсивно-синей окраски, по которой определяют принадлежность клетки к плазматическому ряду Ячеистой («пенистой») структуры цитоплазмы Имеется характерная перинуклеарная зона просветления
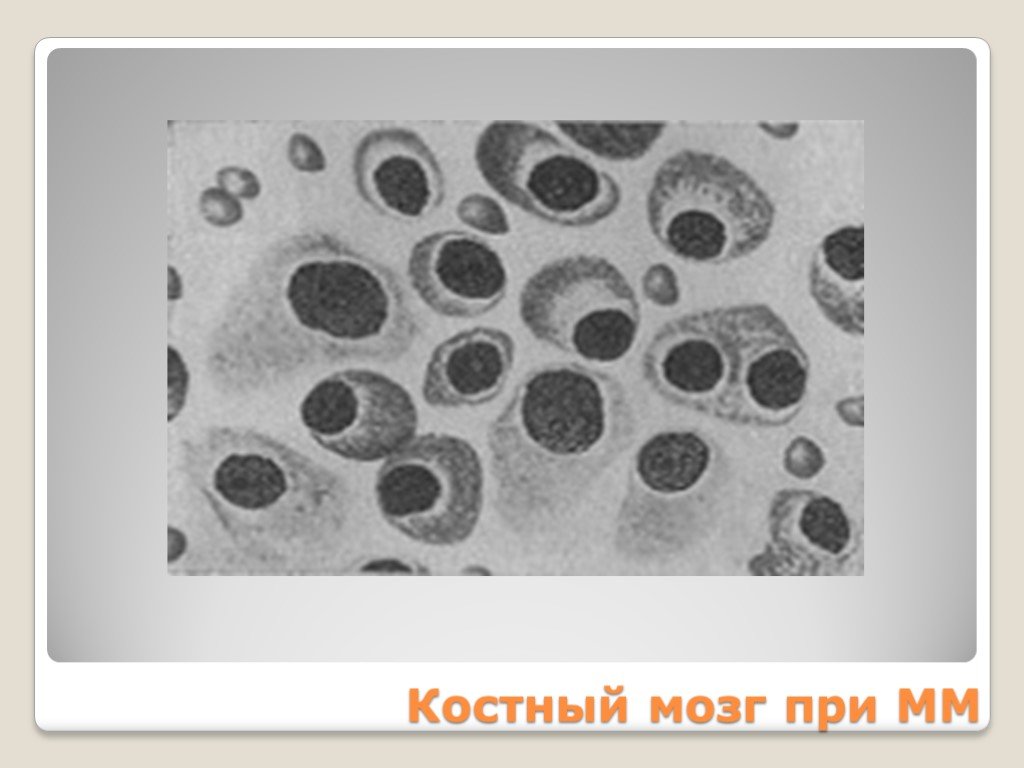
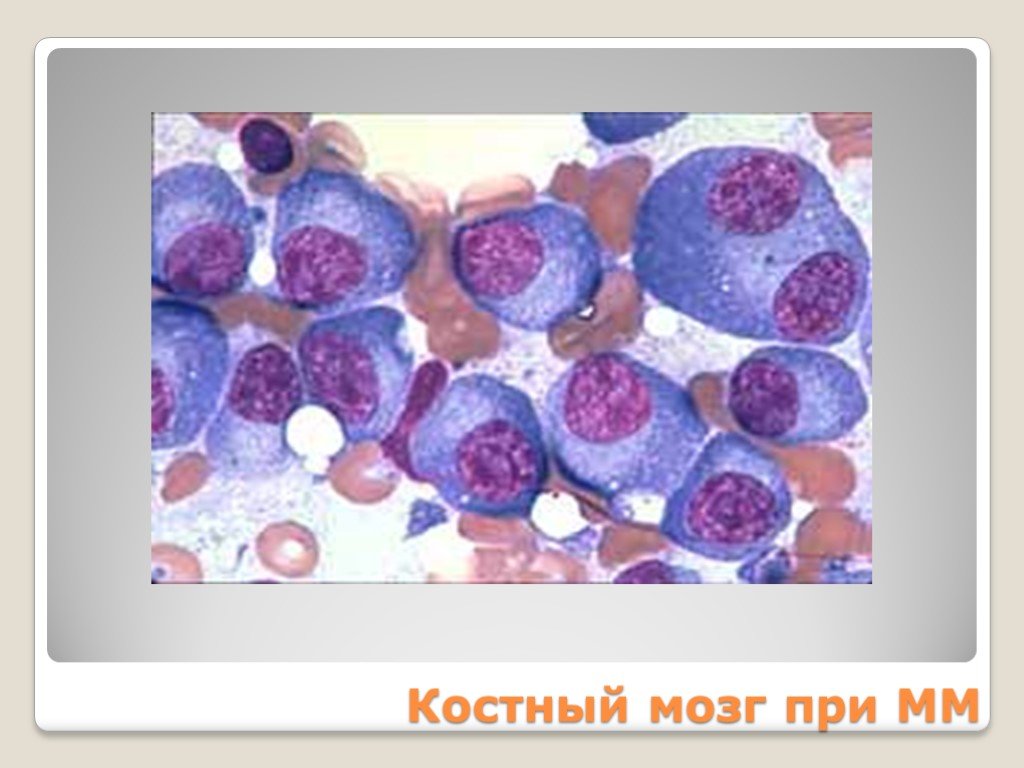
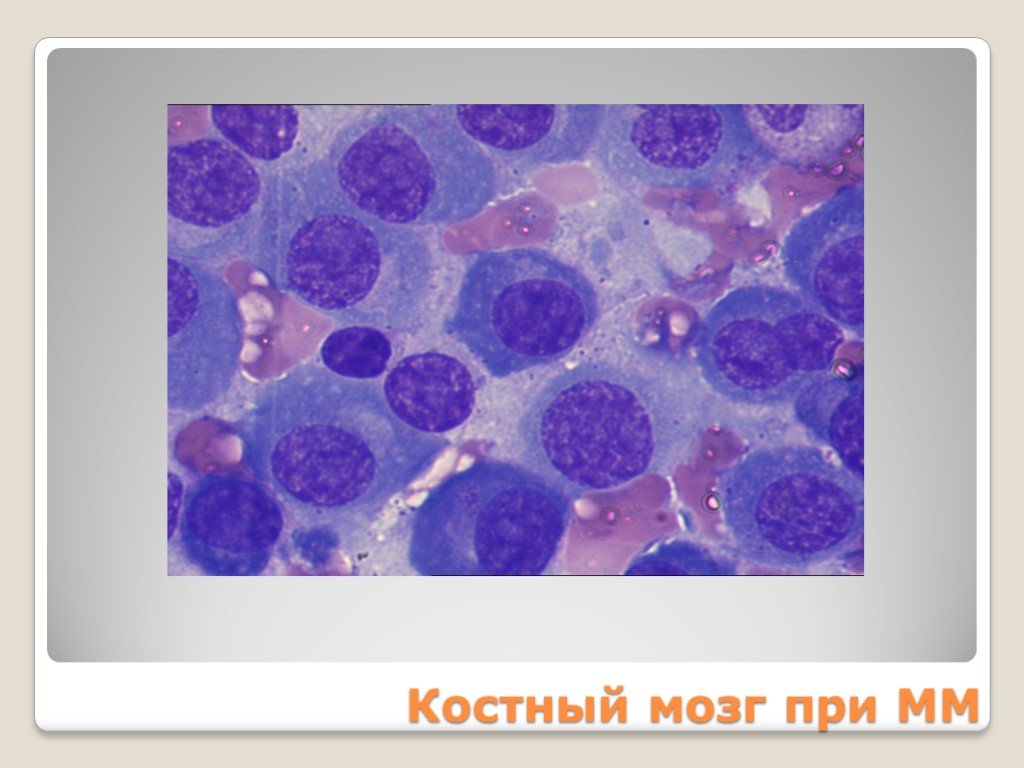
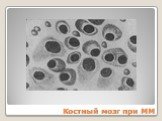
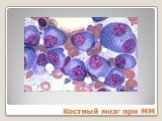
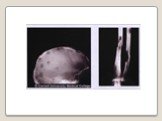
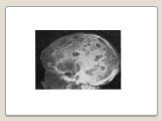
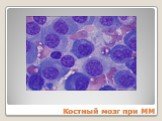
Слайд 80Костный мозг при ММ
Слайд 81
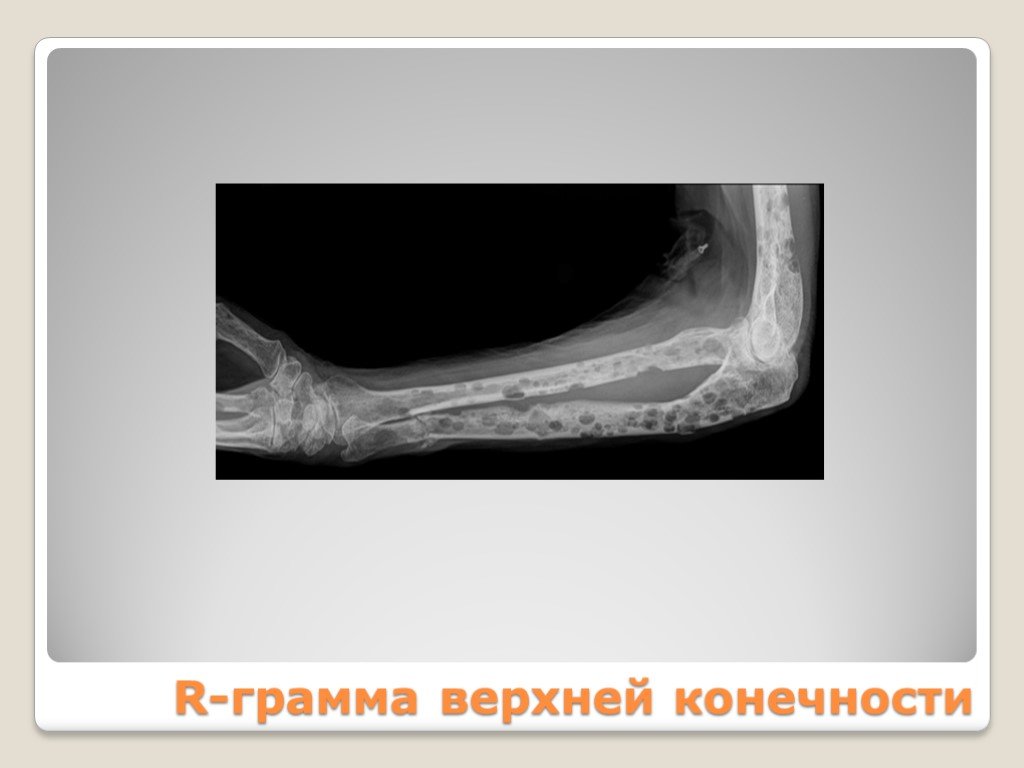
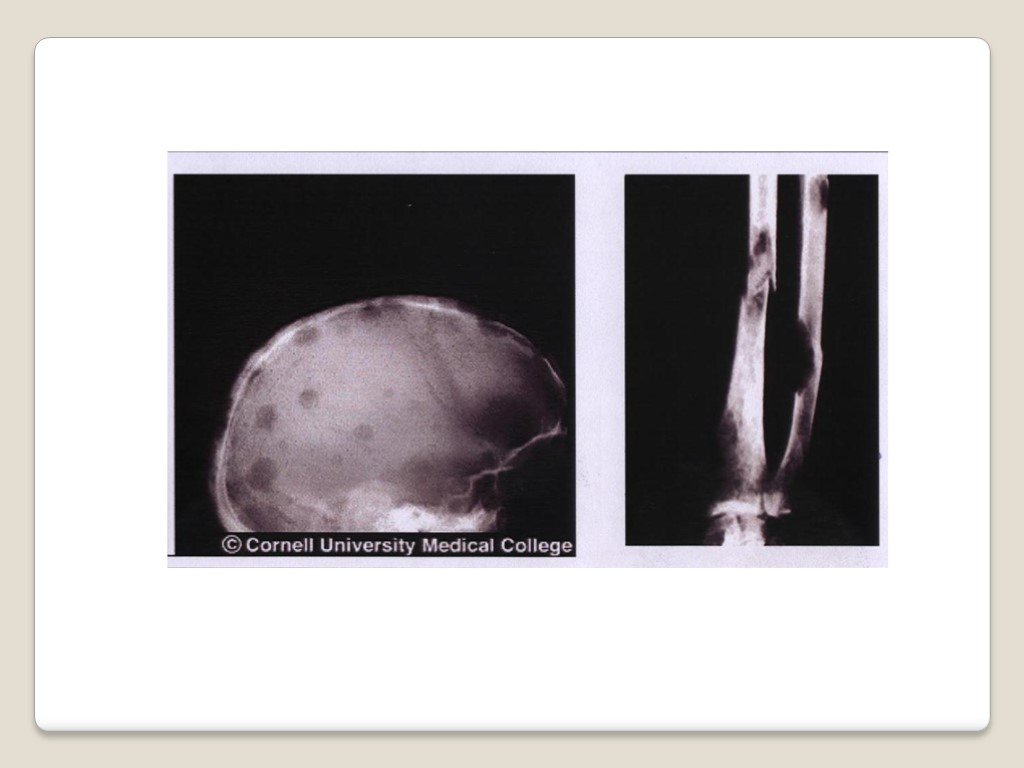
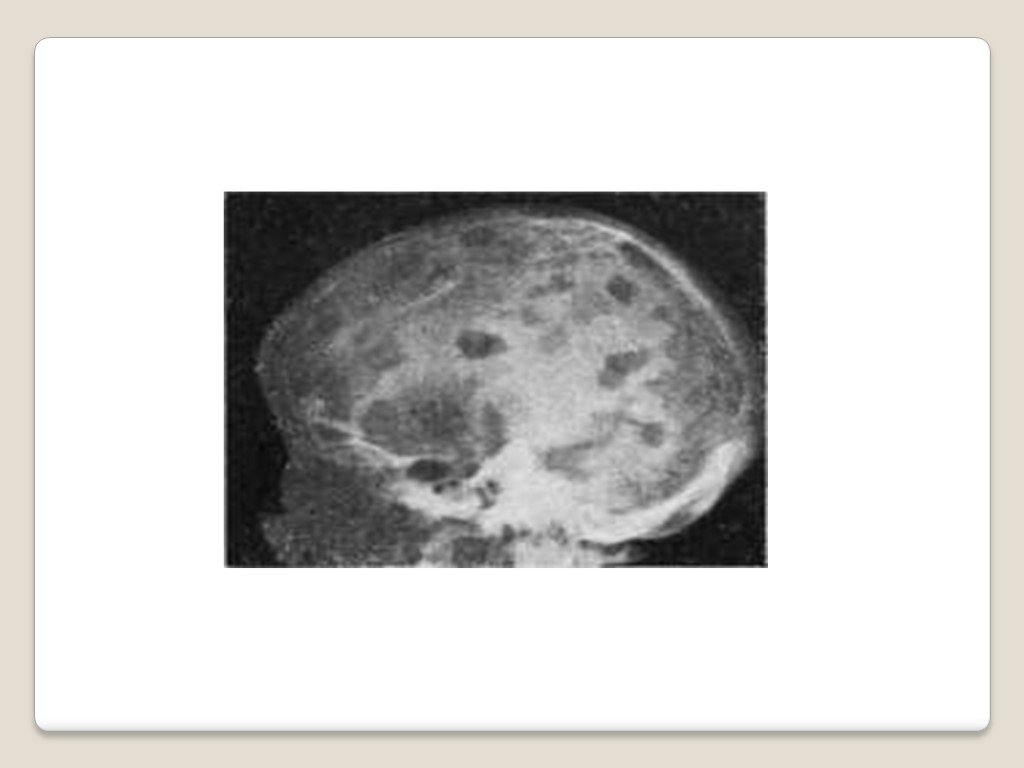
Слайд 82Рентгенологически Обнаруживаются миеломатозные опухоли различных размеров в ребрах, грудине, позвоночнике, ключице, черепе, конечностях, проявляющиеся болями Нередко возникают патологические переломы
Слайд 83Рентгенологически изменения костей проявляются в виде Генерализованного остеопороза Единичных или множественных очагов остеолиза (образование в плоских костях округлых «штампованных»дефектов, напоминающих след от пробойника) Патологических переломов с деформацией грудной клетки, компрессией тел поясничных и грудных позвонков
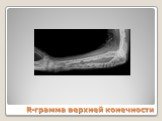
Слайд 84R-грамма верхней конечности
Слайд 85
Слайд 86
Слайд 87СИНДРОМ БЕЛКОВОЙ ПАТОЛОГИИ
Слайд 88Миеломная нефропатия наиболее серьезное проявление парапротеинемии Клиника миеломной нефропатии складывается из упорной протеинурии и развивающейся почечной недостаточности Причиной является реабсорбция белка Бенс-Джонса, приводящая к нефросклерозу, выпадение в канальцах парапротеина с развитием нефрогидроза, кальциноз почек
Слайд 89СИНДРОМ ПОВЫШЕННОЙ ВЯЗКОСТИ
Слайд 90Синдром повышенной вязкости крови обусловлен высоким содержанием в сыворотке протеинов Гиперпротеинемия приводит к нарушению периферического кровотока, парестезиям, синдрому Рейно С повышенной вязкостью крови связаны изменения глазного дна и возможное развитие тяжелых нарушений центральной нервной системы
Слайд 92Гиперкальциемия клинически проявляется тошнотой, рвотой, сонливостью, потерей ориентации, возможны сопорозные состояния и кома
Слайд 93ГЕМОРРАГИЧЕСКИЙ СИНДРОМ
Слайд 94Происходят нарушения тромбоцитарных, плазменных и сосудистых факторов гемостаза Парапротеины оседают на мембранах тромбоцитов в виде «муфты» и приводят к их функциональной неполноценности Они образуют комплексы с V, VII, VIII факторами свертывания, протромбином, фибриногеном
Слайд 95АНЕМИЧЕСКИЙ СИНДРОМ
Слайд 96Чаще развивается нормохромная анемия При кровотечениях она носит железодефицитный характер В случаях дефицита витамина B12 и фолиевой кислоты в костном мозге выявляются черты мегалобластического кроветворения
Слайд 97СИНДРОМ ВИСЦЕРАЛЬНЫХ ПОРАЖЕНИЙ
Слайд 98Опухолевые плазмоклеточные инфильтраты могут обнаруживаться во всех внутренних органах
Слайд 99ПЕРИФЕРИЧЕСКАЯ ПОЛИНЕЙРОПАТИЯ
Слайд 100Периферическая полинейропатия связана с опухолевым поражением костей свода черепа и позвоночника, в результате чего могут развиться параплегии, синдром сдавления корешков спинномозговых нервов, гемиплегии или гемипарезы В ряде случаев наблюдаются диэнцефально-гипофизарные и психические расстройства
Слайд 101СИНДРОМ НЕДОСТАТОЧНОСТИ АНТИТЕЛ
Слайд 102Снижение содержания в сыворотке крови уровня нормальных иммуноглобулинов (часто менее 20%), нарушение антителообразоваиия приводят к вторичному иммунодефициту
Слайд 104Параамилоидоз выявляется у 15% больных миеломной болезнью В отличии от классического вторичного амилоидоза, в первую очередь, поражаются органы, богатые коллагеном, сосуды, мышцы (сердце, язык), дерма, сухожилия, суставы
Слайд 105ОСНОВНЫЕ ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ММ В МИЕЛОГРАММЕ >10% ПЛАЗМАТИЧЕСКИХ КЛЕТОК (или плазмоклеточная инфильтрация в биоптате пораженной ткани) ОБНАРУЖЕНИЕ МОНОКЛОНАЛЬНОГО ИММУНОГЛОБУЛИНА при иммуноэлектроферезе СИНДРОМ ПОРАЖЕНИЯ КОСТНОЙ ТКАНИ
Слайд 106План обследования
определение общего белка и кальция в сыворотке крови определение количества парапротеина (М-компонент) в сыворотке крови и суточном количестве мочи методом электрофереза (денситометрия) исследование уровня иммуноглобулинов в сыворотке крови определение класса и типа моноклонового иммуноглобулина в сыворотке крови и суточном количестве мочи методом радиальной иммунодиффузии и иммунофиксации с моноклональными сыворотками
Слайд 107морфологическое исследование костного мозга, а в отсутствие его поражения- опухолевой ткани полный общий анализ крови с подсчетом формулы крови и тромбоцитов биохимический анализ крови с определением уровня креатинина, мочевой кислоты, печеночных проб общий анализ мочи, исследование мочи по Зимницкому рентгенография костей скелета: черепа, костей таза, ребер, лопаток, ключиц, грудины, всех отделов позвоночника, проксимальных отделов плечевых и бедренных костей
Слайд 108Стадии множественной миеломы
I стадия Гемоглобин › 100 г\л Кальций ≤ 2,88 ммоль\л Рентгенологически нормальная структура кости или 1 солитарный очаг IgG ‹ 50 г\л IgA ‹ 30 г\л Протеинурия BJ в моче <4 г II стадия Показатели между I и III стадиями
Слайд 109III стадия Гемоглобин ‹ 85 г\л Кальций ≥2,88 ммоль\л Множественные очаги деструкции в костях скелета IgG › 70 г\л IgA › 50 г\л Протеинурия BJ › 12 гр
Слайд 110АНЕМИЯ нормохромная ЛЕЙКОПЕНИЯ МИЕЛОМНЫЕ (ПЛАЗМАТИЧЕСКИЕ) КЛЕТКИ УСКОРЕНИЕ СОЭ до 80-90 мм/ч
Слайд 111Миеломная болезнь
Слайд 112ПЛАЗМАТИЧЕСКИЕ КЛЕТКИ разной степени дифференцировки >10% Миеломные клетки: Крупных размеров – 20-30 мкм Цитоплазма – базофильная, фестончатая Ядро – грубое, колесовидное, смещено к периферии Встречаются клетки с множественными ядрами
Слайд 113
Слайд 114Иммуноэлектрофорез
Иммуноэлектрофорез сыворотки крови больного с миеломой позволяет выявить присутствие М-градиента (парапротеина) М-градиент определяется в сыворотке у 80% больных миеломой Примерно у 60% больных свободные легкие цепи экскретируются с мочей Иммуноэлектрофорез мочи является наиболее точным и доступным методом для выявления в моче свободных легких цепей Для определения количества иммуноглобулинов используются различные методы исследования
Слайд 115Проточная цитометрия
Иммунохимические варианты G-миелома (60%) А-миелома (20%) D-миелома (1%) E-миелома M-миелома Болезнь легких цепей (Бенс-Джонса) Диклоновые миеломы Несекретирующая миелома
Слайд 116Истинная полицитемия (болезнь Вакеза-Ослера, эритремия) – хронический лейкоз с поражением на уровне клетки предшественницы миелопоэза, сохранившей способность дифференцироваться преимущественно по красному ростку
Слайд 117
Слайд 118Стадии полицитемии
Начальная Эритремическая (развернутых клинических проявлений): 2А – без миелоидной метаплазии селезенки, 2Б – с миелоидной метаплазией селезенки Терминальная (анемическая) стадия постэритремической миелоидной метаплазии с миелофиброзом или без Возможна трансформация в ХММ, О.эритромиелоз
Слайд 119СИНДРОМЫ ПОЛИЦИТЕМИИ
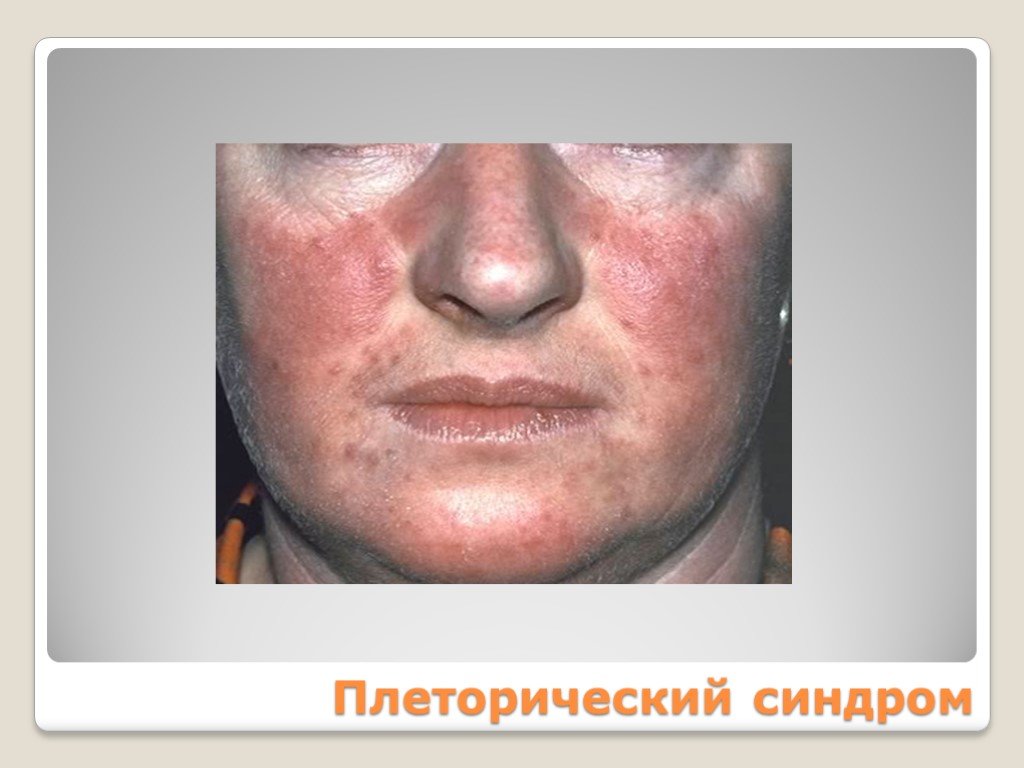
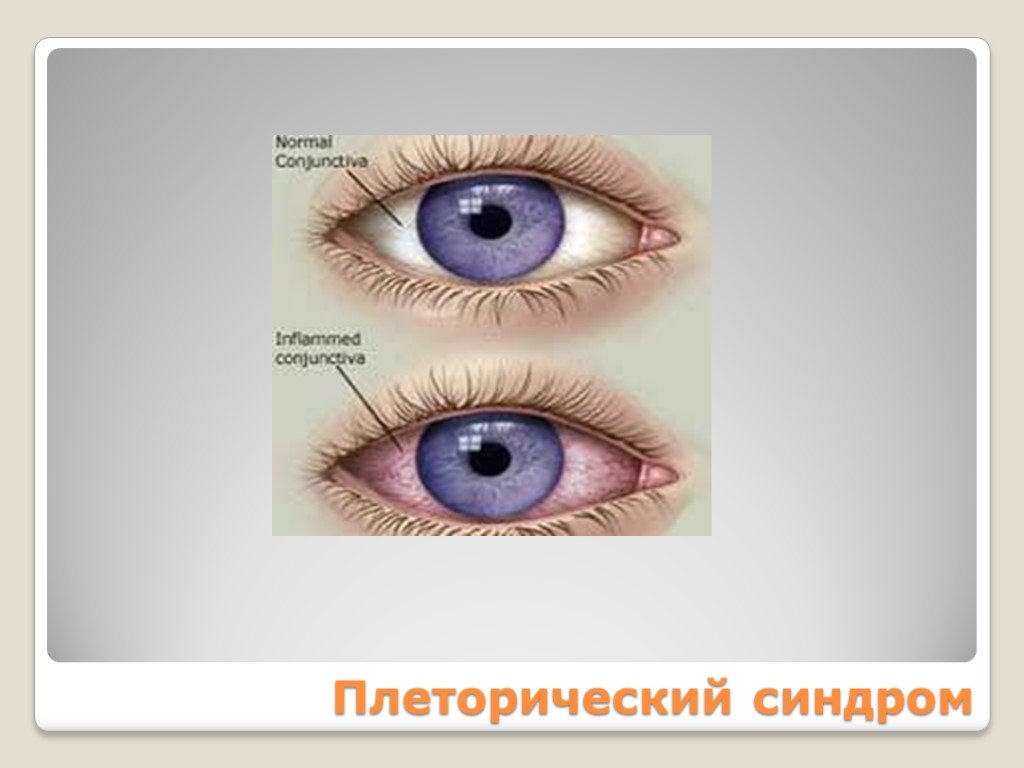
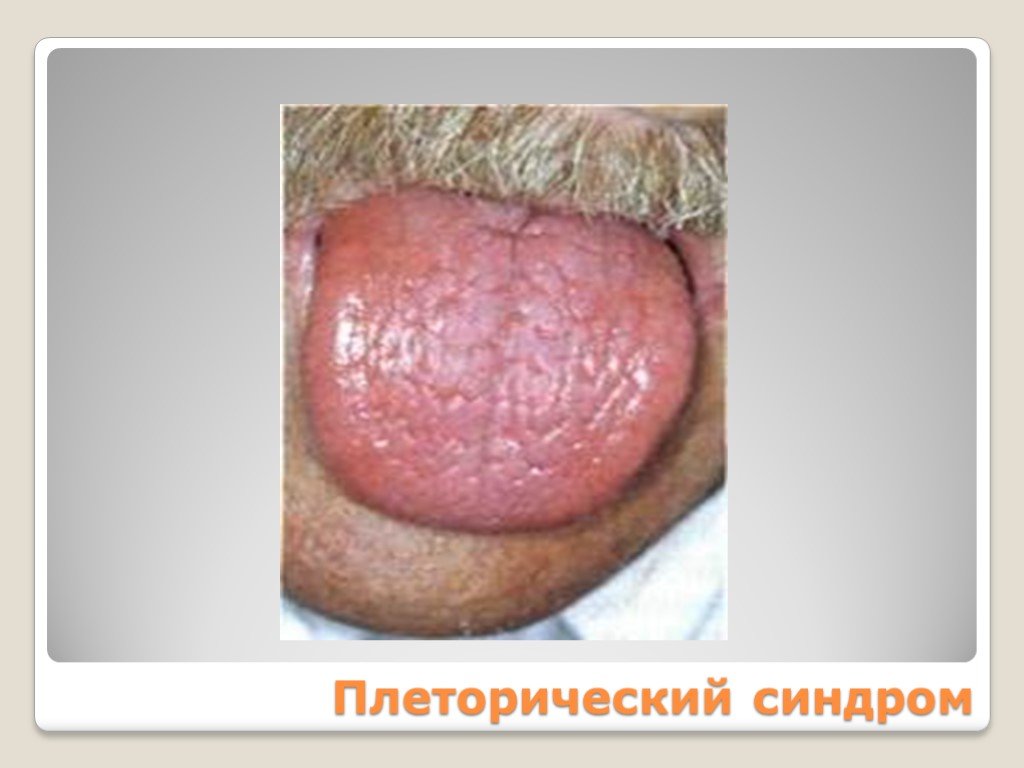
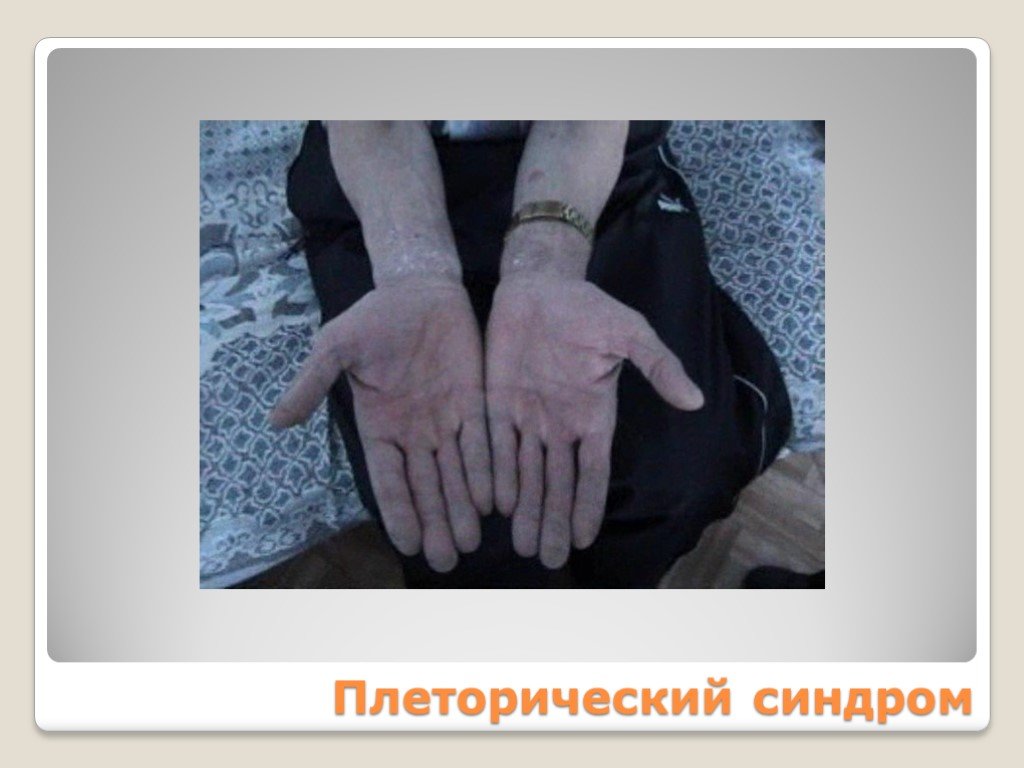
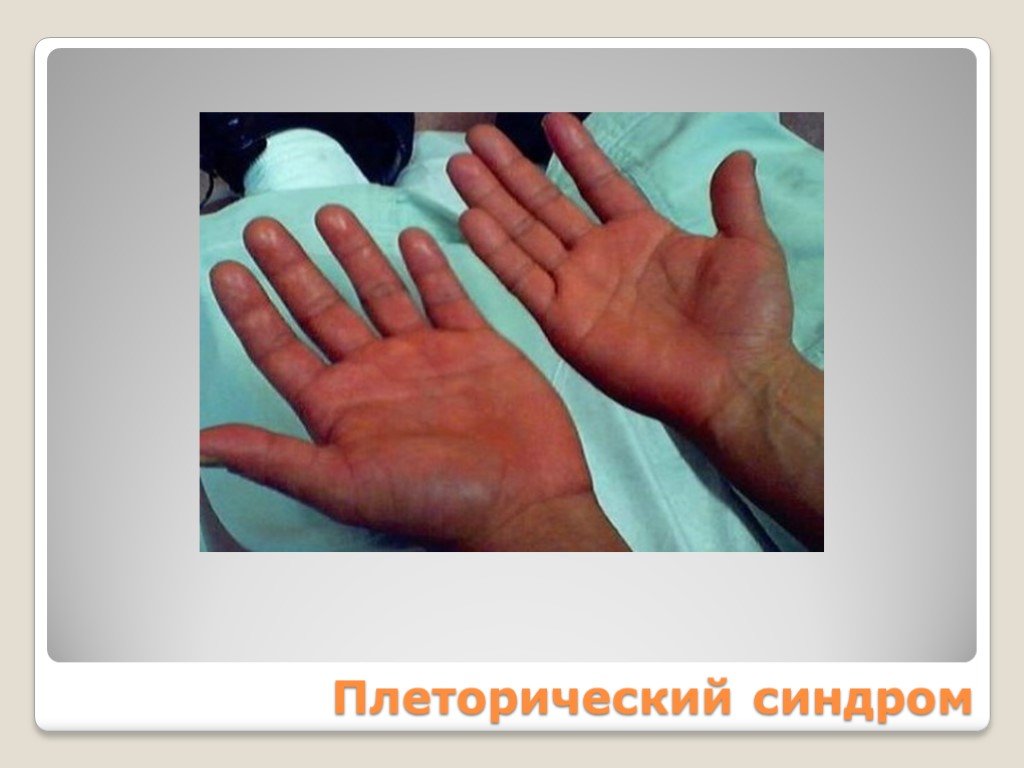
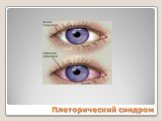
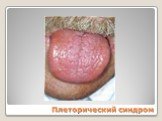
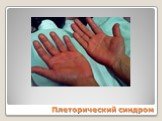
Плеторический эритроцианотическая окраска кожи кистей рук и лица, видимых слизистых оболочек симптом Купермана симптом «кроличьих глаз» артериальная гипертензия эритромелалгия Тромбогеморрагический Миелопролиферативный
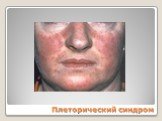
Слайд 120Плеторический синдром
Слайд 121
Слайд 122
Слайд 123
Слайд 124
Слайд 125
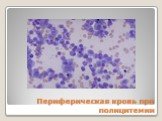
Слайд 126ЭРИТРОЦИТОЗ (эритроциты у мужчин > 6,0 х 1012/л, у женщин > 5,7 х 1012/л) УВЕЛИЧЕНИЕ ГЕМОГЛОБИНА (у мужчин >175г/л, у женщин >170 г/л) УВЕЛИЧЕНИЕ ГЕМАТОКРИТА (Ht у мужчин > 52%, у женщин > 48%) ЛЕЙКОЦИТОЗ ТРОМБОЦИТОЗ (400000-1000000) УМЕНЬШЕНИЕ СОЭ (0-2 мм/ч) В терминальную стадию – панцитопения
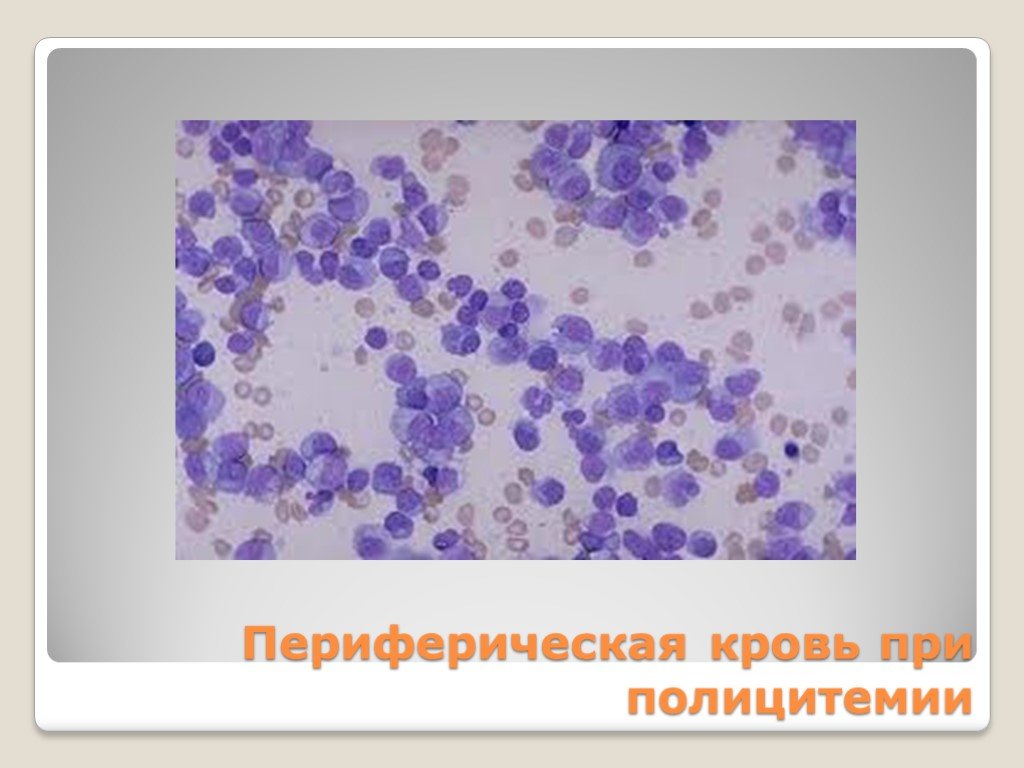
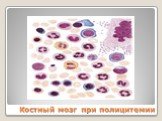
Слайд 127Периферическая кровь при полицитемии
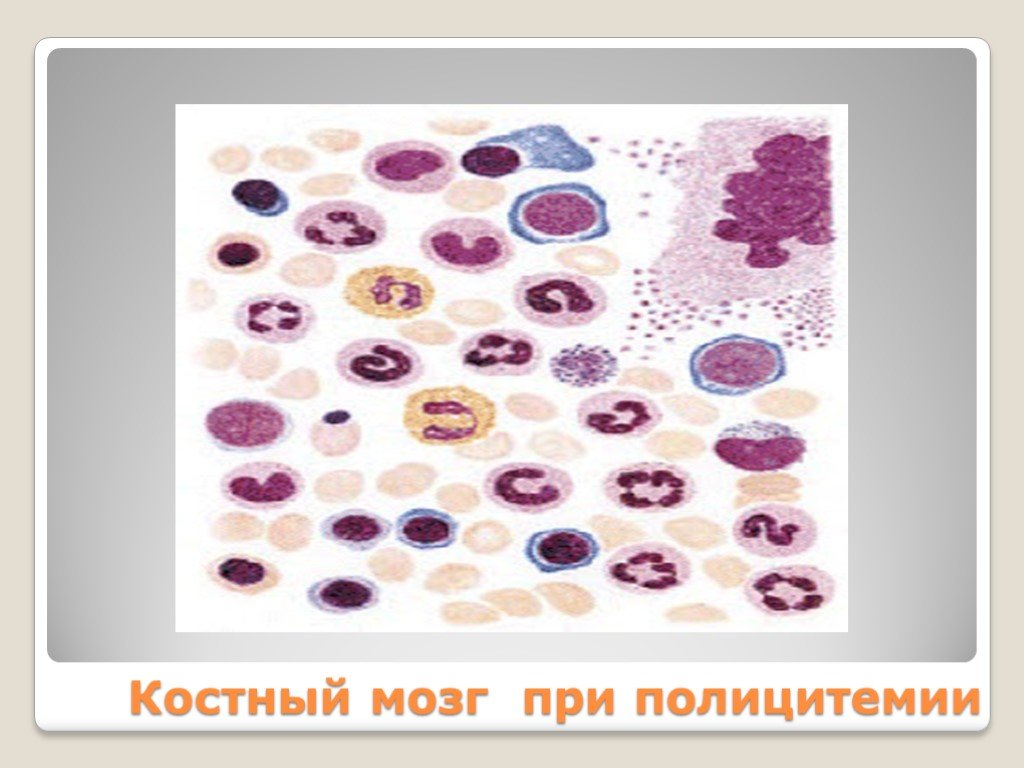
Слайд 128Гиперплазия красного мозга Гиперплазия гранулоцитарного и мегакариоцитарного ростков костного мозга (панмиелоз) Соотношение лейко/эритро 1:1 (в норме 3-4:1)
Слайд 129Костный мозг при полицитемии
Слайд 130ТРЕПАНОБИОПСИЯ
Более информативна трепанобиопсия костного мозга, где отмечается трехростковая пролиферация (панмиелоз) с вытеснением из него жира
Слайд 131ОПРЕДЕЛЕНИЕ ЭРИТРОПОЭТИНА
Низкий уровень эритропоэтина в крови
Слайд 132Классификация эритроцитозов
КЛАССИФИКАЦИЯ ЭРИТРОЦИТОЗОВ (А.В. Демидова, 2001) АБСОЛЮТНЫЕ: 1. Истинная полицитемия. 2. Вторичные абсолютные эритроцитозы: На основе генерализованной тканевой гипоксии высотная болезнь ХОБЛ врожденные («синие») пороки сердца атриовенозные шунты в легких первичная легочная гипертензия (болезнь Аэрзы) синдром Пиквика карбоксигемоглобинемия (эритроцитоз курильщиков табака) наследственные эритроцитозы
Слайд 133Паранеопластические эритроцитозы: рак почки гемангиобластома мозжечка фибромиома миксома предсердий опухоли желез внутренней секреции опухоли других локализаций Нефрогенные эритроцитозы (на основе локальной гипоксии почек): гидронефроз поликистоз почек стеноз почечных артерий аномалии развития почек ОТНОСИТЕЛЬНЫЕ (вторичные, гемоконцентрационные): ожоговая болезнь, шок, диарея, дегидратация, кровопотеря, неконтролируемый прием диуретиков
Слайд 134