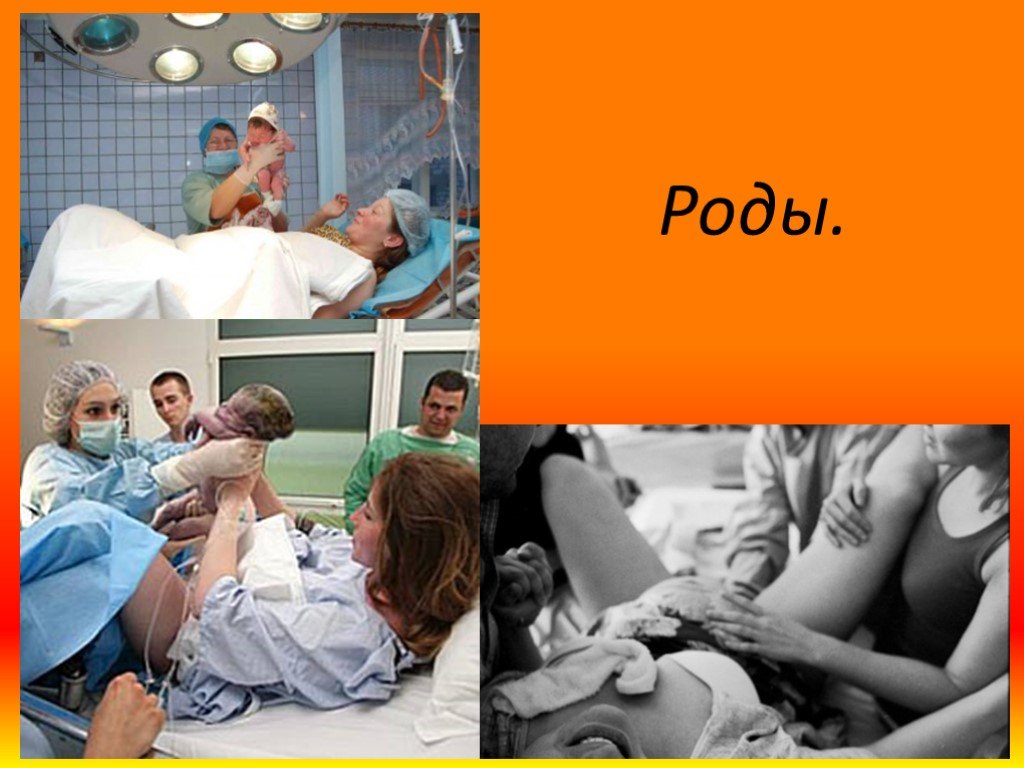
Слайд 2Роды - это сложный физиологический процесс, при котором происходит «изгнание» плода, околоплодных вод и последа из матки через естественные родовые пути. Нормальные роды — это роды, которые начинаются спонтанно у женщин низкого риска в начале родов и остаются таковыми в течение всех родов: ребенок рождается спонтанно в головном предлежании при сроке беременности от 37 до 42 полных недель, и после родов мать и ребенок находятся в хорошем состоянии. Такие роды считаются своевременными или «срочными». Роды, которые возникли до 37 недель беременности, являются преждевременными, после 42 недель беременность считается переношенной.
Слайд 3На развитие родовой деятельности влияют:
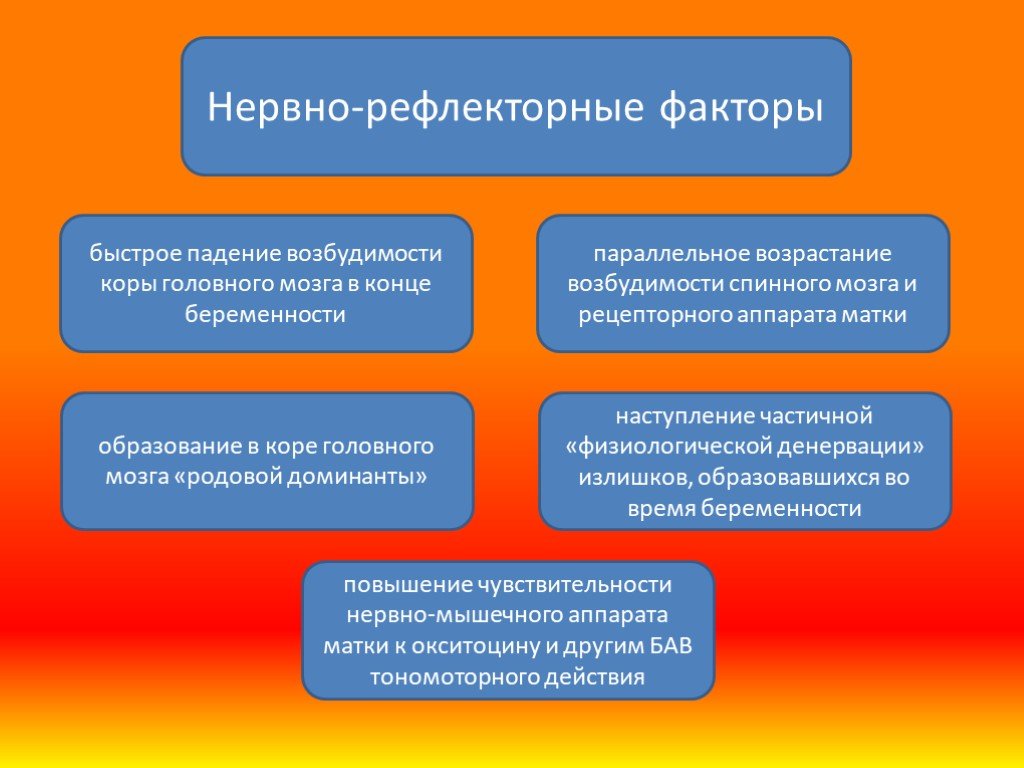
Слайд 4быстрое падение возбудимости коры головного мозга в конце беременности
параллельное возрастание возбудимости спинного мозга и рецепторного аппарата матки
повышение чувствительности нервно-мышечного аппарата матки к окситоцину и другим БАВ тономоторного действия
образование в коре головного мозга «родовой доминанты»
наступление частичной «физиологической денервации» излишков, образовавшихся во время беременности
Нервно-рефлекторные факторы
Слайд 5увеличение продукции в конце беременности и в начале родов фетоплацентарным комплексом эстрогенов:
повышаются возбудимость, проводимость и реактивность миометрия к биологически активным веществам: окситоцину, простагландинам, серотонину, ацетилхолину, катехоламинам и кининам, а также к другим препаратам окситоцического действия
устранению антиконтрактильных свойств прогестерона и хорионического соматотропного гормона
Гормональные факторы
повышению к концу беременности уровня кортикостероидов в крови
Слайд 6усиление синтеза в конце беременности и перед родами окситоцина, серотонина, простагландинов, катехоламинов, ацетилхолина, кининов и резкое падение активности ферментов, разрушающих их
Нейрогуморальные факторы
Слайд 7определяющие готовность матки в конце беременности к усиленной сократительной деятельности:
максимальный синтез в конце беременности актомиозина (сократительного белка) гликогена, аденозинтрифосфорной кислоты (АТФ) и других фосфорных соединений, электролитов (кальция, натрия, калия), микроэлементов (кобальта, железа, цинка)
Биоэнергетические факторы
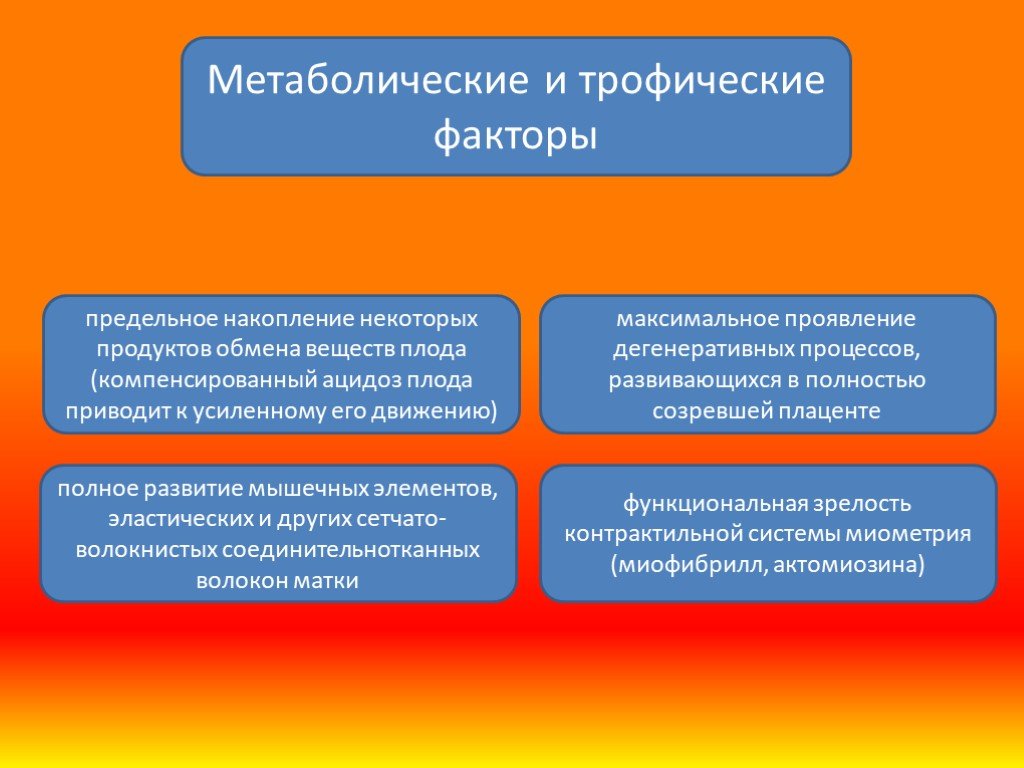
Слайд 8предельное накопление некоторых продуктов обмена веществ плода (компенсированный ацидоз плода приводит к усиленному его движению)
функциональная зрелость контрактильной системы миометрия (миофибрилл, актомиозина)
Метаболические и трофические факторы
максимальное проявление дегенеративных процессов, развивающихся в полностью созревшей плаценте
полное развитие мышечных элементов, эластических и других сетчато-волокнистых соединительнотканных волокон матки
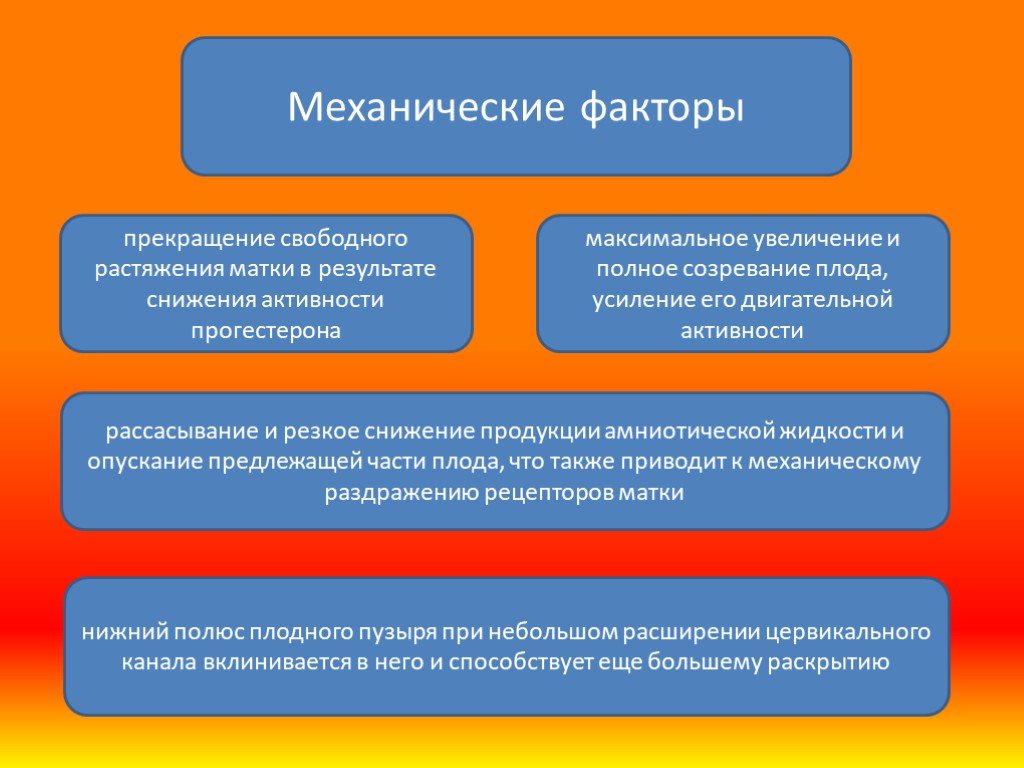
Слайд 9прекращение свободного растяжения матки в результате снижения активности прогестерона
максимальное увеличение и полное созревание плода, усиление его двигательной активности
нижний полюс плодного пузыря при небольшом расширении цервикального канала вклинивается в него и способствует еще большему раскрытию
рассасывание и резкое снижение продукции амниотической жидкости и опускание предлежащей части плода, что также приводит к механическому раздражению рецепторов матки
Механические факторы
Слайд 10Прелиминарный период (период предвестников родов).
Перечисленные выше изменения, вследствие которых организм женщины готовится к родам, наступают не сразу, а проявляются в течение последних 2 недель беременности.

Слайд 11Ноющие, схваткообразные боли в пояснице и внизу живота нерегулярного характера, при нормальном течении беременности очень редкие и короткие в связи с отдельными сокращениями маточных волокон. В связи с подготовительными изменениями шейка делается более «зрелой», вследствие этого может выходить слизь из шеечного или цервикального канала (коричневые или черные выделения), это называется отхождением «слизистой пробки», или «пробки Кристеллера». Головка опускается ниже и прижимается ко входу в малый таз. Дно матки также опускается, в связи с этим диафрагма освобождается и женщине становится легче дышать. Уменьшается количество околоплодных вод. Изменяется двигательная активность плода. Центр тяжести тела беременной перемещается кпереди, в связи с чем плечи и голова отводятся назад (гордая поступь). В связи с увеличением массы плода и перерастяжением брюшной стенки пупок выпячивается.

Слайд 12Признаки готовности к родам
Определение зрелости шейки матки. «Незрелая» шейка матки — размягчена только по периферии. Влагалищная часть сохранена или слегка укорочена. Наружный зев закрыт или пропускает кончик пальца. Шейка отклонена кзади от проводной оси таза. Предлежащая часть через своды пальпируется плохо. «Созревающая» шейка матки размягчена не полностью. Влагалищная часть слегка укорочена. У первородящих наружный зев пропускает кончик пальца, у повторнородящих канал проходим для одного пальца до внутреннего зева. Предлежащая часть пальпируется через своды недостаточно отчетливо. Шейка отклонена от проводной оси таза. Наружный зев — на уровне верхнего края симфиза. Не полностью «созревшая» шейка матки размягчена почти вся, лишь в области внутреннего зева еще определяется плотноватый участок; укорочена, канал во всех случаях проходим для одного пальца за внутренний зев. Предлежащая часть пальпируется через своды довольно отчетливо. Влагалищная часть укорочена и истончена до 1 см и располагается ближе к проводной оси таза. Наружный зев — на уровне верхнего края симфиза, а иногда и ниже, но не доходит до уровня седалищных остей. «Зрелая» шейка матки — полностью размягчена, укорочена или резко укорочена. Шеечный канал свободно пропускает один и более пальцев и плавно переходит на нижний сегмент матки в области внутреннего зева. Предлежащая часть хорошо пальпируется через своды. Стенка влагалищной части шейки матки значительно истончена (до 4—5 мм). Влагалищная часть расположена строго по проводной оси таза. Наружный зев определяется на уровне седалищных остей.

Слайд 13Наружная гистерография основана на использовании датчиков, прикладываемых к брюшной стенке. Метод показывает частоту схваток и их продолжительность, а при многоканальном отведении — регистрирует сокращения различных отделов матки. Обычно применяется кардиотокография, когда один датчик фиксирует частоту сердцебиения плода, а другой (другие) сокращения матки.
II. Оценка тонуса сократительной способности матки.

Слайд 14III. Определение чувствительности матки к окситоцину (окситоциновый тест).
В течение 15 мин женщина должна находиться в горизонтальном положении в состоянии полного эмоционального и физического покоя. Непосредственно перед проведением теста готовится раствор окситоцина. Для проведения теста необходимо 0,03-0,05 ЕД окситоцина. Чтобы получить такую дозу берут 0,2 мл окситоцина, что составляет 1 ЕД (в 1 мл содержится 5 ЕД). Разводят 1 ЕД в 100 мл физиологического раствора. Таким образом, в 1 мл приготовленного раствора содержится 0,01 ЕД окситоцина. В шприц набирается 5 мл такого раствора и вводится толчкообразно по 1 мл одномоментно с интервалом в 1 мин между каждым введением. В целом можно вводить не более 5 мл раствора. Введение должно быть прекращено с появлением реакции матки (ее сокращения). Тест считается положительным, если индуцированное окситоцином сокращение матки появляется в течение первых 3 мин от начала проведения пробы, т. е. в результате введения 3 мл раствора (0,03 ЕД). Положительный тест говорит о том, что у женщины роды спонтанно наступят в течение 1-2 суток.

Слайд 15IV. Цитологическое исследование влагалищных мазков.
При помощи деревянного шпателя берут мазок с боковой стенки влагалища, врач-цитолог определяет, каких клеток многослойного плоского эпителия больше всего в мазке, который окрашивают специальными сложными методами и рассматривают под люминесцентным микроскопом. По типу мазка определяют готовность женщины к родам. 1- й тип мазка характерен для нормально прогрессирующей беременности не раньше, чем за 10 дней до родов. 2- й тип мазка бывает незадолго до родов (за 4-7 дней). 3- й тип мазка. Роды совсем скоро (через 3-4 дня). 4- й тип мазка. Роды вероятны очень скоро (завтра-послезавтра).

Слайд 16V. Изменение некоторых физических и биохимических свойств секрета желез шейки матки
При сроке 32-36 недель слизи в шеечном канале мало — 0,1-0,15 мг («сухая шейка») — и отсасывается с трудом. Слизь не прозрачная и не кристаллизуется при высыхании, т. е. отсутствует «симптом папоротника». При приближении к родам количество слизи увеличивается, и нарастает ее прозрачность, появляется «симптом папоротника» (т. е. при высушивании мазка проявляется феномен кристаллизации слизи, и она выглядит под микроскопом, как рисунок на морозном стекле, в виде фантастических красивых листьев).

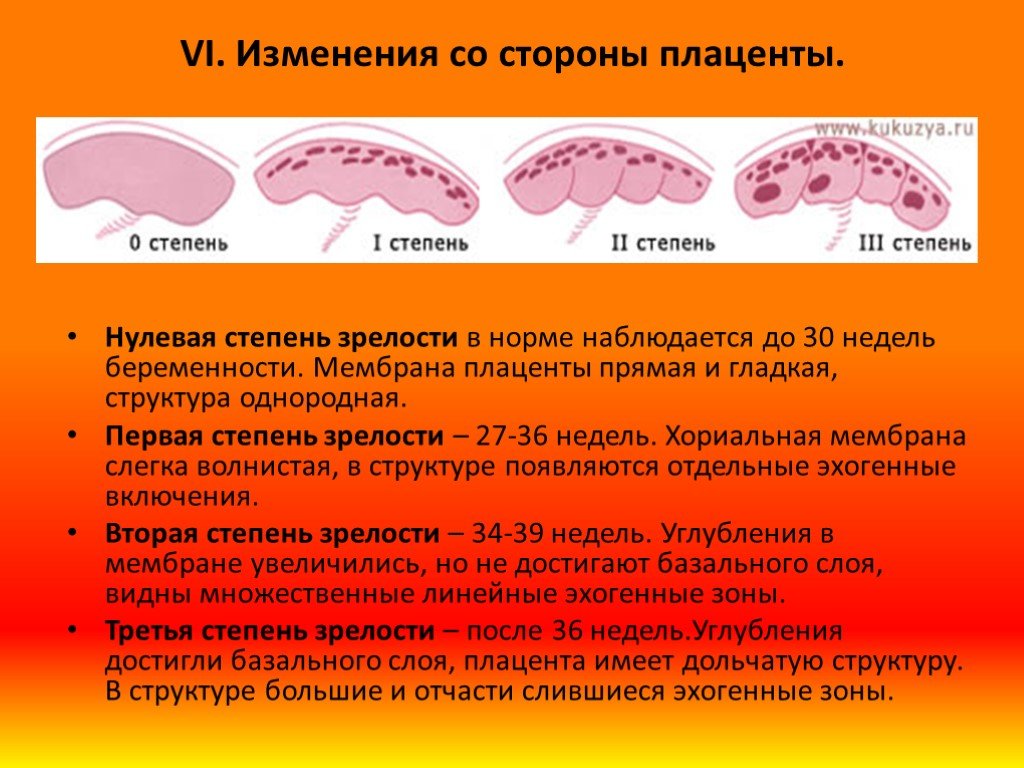
Слайд 17VI. Изменения со стороны плаценты.
Нулевая степень зрелости в норме наблюдается до 30 недель беременности. Мембрана плаценты прямая и гладкая, структура однородная. Первая степень зрелости – 27-36 недель. Хориальная мембрана слегка волнистая, в структуре появляются отдельные эхогенные включения. Вторая степень зрелости – 34-39 недель. Углубления в мембране увеличились, но не достигают базального слоя, видны множественные линейные эхогенные зоны. Третья степень зрелости – после 36 недель.Углубления достигли базального слоя, плацента имеет дольчатую структуру. В структуре большие и отчасти слившиеся эхогенные зоны.
Слайд 18VII. Маммарный тест.
При раздражении сосков (механически или теплая аппликация) в течение 3 мин от начала раздражения появляется сокращение матки, которое регистрируется токографом или рукой.
Слайд 19Средняя продолжительность нормальных родов у первородящих равна 9-12 часов, у повторнородящих — 7-8 часов. Стремительными являются роды у первородящих продолжительностью 3 часа, у повторнородящих — 2 часа. Быстрые роды соответственно 4-6 часов и 2-4 часа. Длительность родов по периодам: I период: 8-11 часов у первородящей; 6-7 часов у повторнородящей; II период: первородящие — 45-60 мин; повторнородящие — 20-30 мин; III период: 5-15 мин, максимум 30 мин.
Слайд 20Периоды родов:
первый период (раскрытия) второй (изгнания) третий (последовый)
Слайд 21Период раскрытия
Началом родов считается появление регулярной родовой деятельности (родовых схваток). Начавшиеся схватки ведут к раскрытию шейки матки. Также характерна ретракция мышечных волокон (смещение мышечных волокон относительно друг друга).
Слайд 22Раскрытие шейки матки происходит по-разному у первородящих и повторнородящих женщин. У первородящих женщин сначала раскрывается внутренний зев, а потом уже наружный, у повторнородящих женщин внутренний и наружный зев открываются одновременно. Шейка матки должна открыться от 2-3 см в начале родовой деятельности до 10-12 см (в зависимости от размеров таза) или так называемого полного открытия. Полное открытие шейки матки (когда шейка не определяется при влагалищном исследовании) есть граница между первым и вторым периодами родов.

Слайд 24Когда головка опускается и прижимается ко входу в малый таз, она со всех сторон соприкасается с областью нижнего сегмента. Место охвата головки плода стенками нижнего сегмента матки называется поясом соприкосновения, который делит околоплодные воды на передние и задние. Под напором околоплодных вод нижний полюс плодного яйца (плодный пузырь) отслаивается от стенок матки и внедряется во внутренний зев канала шейки. Во время схваток плодный пузырь наливается водой и напрягается, способствуя раскрытию шейки. Разрыв плодного пузыря происходит при максимальном растяжении нижнего полюса во время схватки. Оптимальным считается спонтанное вскрытие плодного пузыря при раскрытии шейки матки на 7—8 см у первородящей женщины, а у повторнородящей женщины достаточно раскрытия 5—6 см.

Слайд 25Функции плодного пузыря
Во-первых, плодный пузырь защищает малыша от инфекции. Считается, что риск инфицирования плода резко повышается, если после вскрытия плодного пузыря прошло более 10 часов. С момента отхождения первых околоплодных вод начинается отсчет «безводного периода», хотя изливаются не все воды сразу, а только те, которые находятся перед предлежащей частью плода. Во-вторых, нормальный плодный пузырь способствует открытию шейки матки, надавливая на нее своим нижним полюсом. В-третьих, околоплодные воды служат «прослойкой» между плодом и стенками матки, таким образом они защищают плод от давления матки при схватках. Но после вскрытия плодного пузыря малыш не остается совсем без этой защиты, так как не все воды изливаются сразу, они вытекают постепенно на протяжении всего родового акта, последняя порция вод выходит после рождения ребенка.
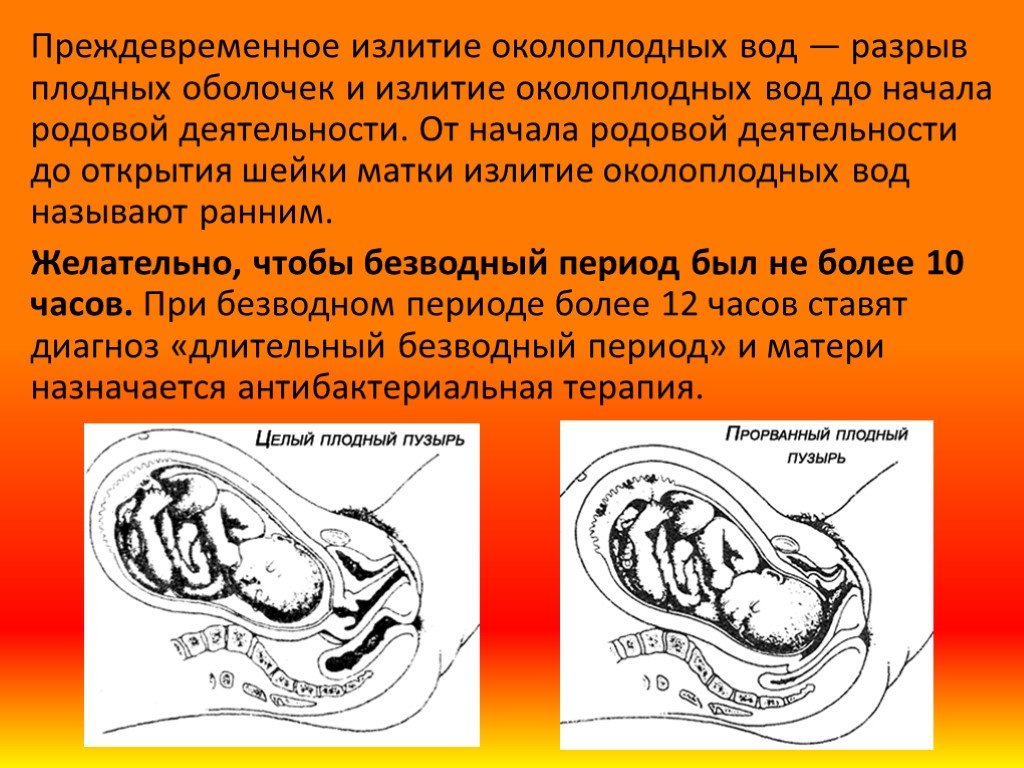
Слайд 26Преждевременное излитие околоплодных вод — разрыв плодных оболочек и излитие околоплодных вод до начала родовой деятельности. От начала родовой деятельности до открытия шейки матки излитие околоплодных вод называют ранним. Желательно, чтобы безводный период был не более 10 часов. При безводном периоде более 12 часов ставят диагноз «длительный безводный период» и матери назначается антибактериальная терапия.

Слайд 27Период изгнания
Период с момента полного открытия шейки матки до рождения плода Схватки приобретают потужной характер и наступают каждые 3 мин продолжительностью почти минуту. Головка в полости малого таза или на тазовом дне. Возрастает внутриматочное давление, а затем и внутрибрюшное давление. Стенки матки становятся толще и теснее обхватывают плод. Развернутый нижний сегмент и сглаженная шейка матки с раскрытым зевом образуют вместе с влагалищем родовой канал, который соответствует размерам головки и туловища плода. К началу периода изгнания головка интимно соприкасается с нижним сегментом — внутренний пояс соприкосновения и вместе с ним тесно прилегает к стенкам малого таза — наружный пояс соприкосновения. К схваткам присоединяются потуги — рефлекторно возникающие сокращения поперечно-полосатой мускулатуры брюшного пресса. Потугами роженица может управлять — усиливать или ослаблять.

Слайд 28Плод «совершает» во втором периоде поступательные и вращательные движения (движения плода непроизвольные, за счёт изгоняющих сил матки). Движения называют биомеханизмом родов и различают моменты, разные в зависимости от предлежания, вида и вставления плода. У предлежащей части различают опознавательные точки, по которым судят о физиологическом или патологическом течении родов. У головки это стреловидный шов (между теменными костями черепа) и малый и большой роднички (место стыка трёх или четырёх костей свода черепа). В случае ягодичного предлежания различают опознавательные точки — межвертельный размер и крестец плода. Продолжительность его 30-60 мин у первородящих и 20-30 мин у повторнородящих.
Слайд 29Родовые изгоняющие силы:
Слайд 30БИОМЕХАНИЗМ РОДОВ
I момент - сгибание головки (flexio caputis), или поворот ее вокруг поперечной оси. II момент - внутренний поворот головки вокруг продольной оси затылком кпереди, или правильная ротация (rotatio caputis interna normalis). III момент - разгибание (extensio s.deflexio) вокруг поперечной или фронтальной оси. Точка опоры (область подзатылочной ямки), вокруг которой совершается разгибание, называется также точкой вращения или точкой фиксации. IV момент - наружный поворот головки и внутренний поворот плечиков (rotatio caputis externa et trunci interni). Прохождение через плоскость выхода таза плечиков: из-под лонной дуги показывается переднее плечико, которое областью средней трети фиксируется у симфиза, после чего рождается заднее плечико и все туловище плода.

Слайд 31Биомеханизм родов при затылочном предлежании головки в заднем виде
I момент - сгибание головки, вследствие которого ведущей точкой становится область малого родничка. II момент - внутренний поворот, после которого ведущей точкой является уже середина черепа (макушка) между большим и малым родничками. При этом головка проходит по размерам таза уже средним косым размером (10 см), что делает роды при заднем виде более затяжными, После поворота головка устанав-ливается затылком кзади, а большим родничком к симфизу. III момент - дополнительное сгибание головки, при котором областью переднего угла большого родничка головка фиксируется у лонной дуги (первая точка фиксации). Вследствие этого сгибания из вульварного кольца прорезываются теменные бугры и затылочная область. IV момент - разгибание головки. Последняя затылком упирается в область копчика таза женщины (вторая точка фиксации), и вследствие разгибания происходит ее рождение (лба и лицевой части) средним косым размером (10 см). V момент - наружный поворот головки. Внутренний поворот плечиков совершается, как и при переднем виде.

Слайд 321-й момент — вставление ягодиц во вход в малый таз. Межвертлужная линия (linea interchrochanterica) устанавливается в одном из косых размеров входа, крестец плода обращен кпереди (передний вид) или кзади (задний вид). 2-й момент — опускание ягодиц. При некотором сжатии ягодицы опускаются во вход в таз. Первой опускается передняя ягодица. Это движение соответствует сгибанию головки при затылочном вставлении. 3-й момент соответствует крестцовой ротации. Совершая маятникообразные движения, ягодицы огибают мыс и опускаются в широкую часть полости малого таза. 4-й момент — внутренний поворот ягодиц. Ягодицы, совершая поворот, опускаются на тазовое дно. Межвертлужная линия из косого размера переходит в прямой размер выхода из малого таза. 5-й момент — рождение ягодиц и туловища плода до нижнего угла передней лопатки.
Биомеханизм родов при тазовом предлежании

Слайд 33Передняя ягодица выходит из-под симфиза, крыло подвздошной кости фиксируется у нижнего края лобкового сочленения. Совершается сильное боковое сгибание поясничной области позвоночника плода, и рождается задняя ягодица. Дуга позвоночника выпрямляется, и рождается целиком передняя ягодица. Затем довольно легко совершается наружный поворот ягодиц, туловище плода, продвигаясь вперед, рождается до пупочного кольца и до нижнего угла передней лопатки. Наружный поворот ягодиц происходит за счет вступления во вход в таз плечевого пояса: межвертлужная линия устанавливается в том же размере, что и плечики. 6-й момент — рождение плечевого пояса. Биакромиальный размер плечиков из косого размера входа в малый таз, продвигаясь вперед, переходит в прямой размер выхода из малого таза. Шейка плечевой кости передней ручки фиксируется у нижнего края симфиза, рождается задняя ручка, а затем из-под лобка выходит передняя ручка. 7-й момент — рождение головки. Прохождение родового канала головкой осуществляется по общим законам биомеханики: вставление, сгибание, крестцовая ротация, внутренний поворот, усиленное сгибание.

Слайд 34Последовый период
В III периоде родов происходит: 1. Отделение плаценты и оболочек от стенок матки. 2. Изгнание отслоившегося последа из половых путей. Спустя несколько минут после рождения плода возобновляются схватки, способствующие отслоению плаценты и изгнанию отделившегося последа (плацента, оболочки, пуповина).
Слайд 35После рождения плода матка уменьшается и становится округлой, дно ее располагается на уровне пупка. При последовых схватках сокращается вся мускулатура матки, включая и область прикрепления плаценты — плацентарную площадку. Плацента не сокращается, и поэтому происходит ее смещение с уменьшающейся в размерах плацентарной площадки. Плацента образует складки, выпячивающиеся в полость матки, и, наконец, отслаивается от ее стенки.

Слайд 36Отделение плаценты от стенки матки происходит с центра или с краев. При начавшейся отслойке плаценты с центра кровь скапливается между плацентой и стенкой матки, образуется ретроплацентарная гематома. Нарастающая гематома способствует дальнейшей отслойке плаценты и выпячиванию ее в полость матки. Отделившаяся плацента при потугах выходит из половых путей плодовой поверхностью наружу, оболочки вывернуты наизнанку (водная оболочка снаружи), материнская поверхность обращена внутрь родившегося последа. Этот вариант отслойки плаценты, описанный Шульце, встречается чаще. Если отделение плаценты начинается с периферии, то кровь из нарушенных сосудов не образует ретроплацентарной гематомы, а стекает вниз между стенкой матки и оболочками. После полного отделения плацента скользит вниз и тянет за собой оболочку. Плацента рождается нижним краем вперед, материнской поверхностью наружу. Оболочки сохраняют расположение, в котором они находились в матке (водная оболочка внутри). Этот вариант описан Дунканом.

Слайд 37Последовые схватки обычно не вызывают неприятных ощущений. Умеренно болезненными схватки бывают только у повторнородящих. В последовом периоде при нормальных родах физиологическая кровопотеря 100-300 мл, в среднем 250 мл или 0,5% от массы тела роженицы у женщин с массой до 80 кг (и 0,3% при массе тела более 80 кг). Считается, что третий период в норме должен закончиться за 30 минут. С рождением последа роды считают закончившимися и начинается послеродовый период. Женщина с этого момента называется родильницей. Ранний послеродовый период - это первые два часа после родов. В этот период родильница находится в родильном блоке под наблюдением дежурного персонала и только затем переводится в послеродовое отделение.
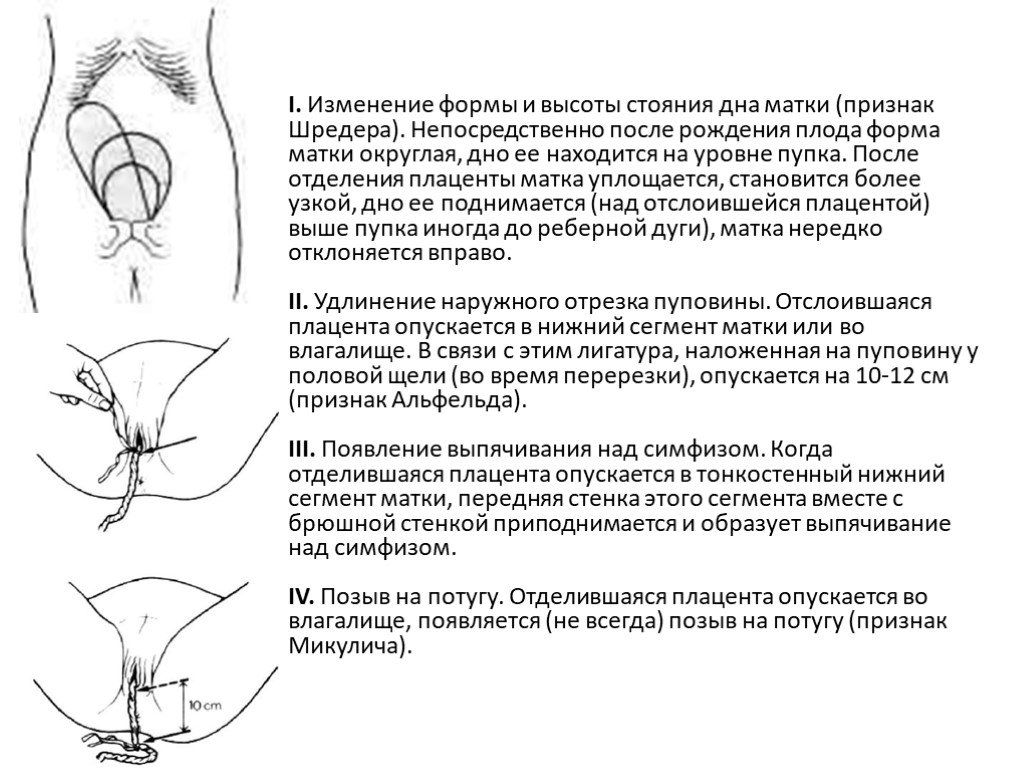
Слайд 38Признаки отделения плаценты
Слайд 39I. Изменение формы и высоты стояния дна матки (признак Шредера). Непосредственно после рождения плода форма матки округлая, дно ее находится на уровне пупка. После отделения плаценты матка уплощается, становится более узкой, дно ее поднимается (над отслоившейся плацентой) выше пупка иногда до реберной дуги), матка нередко отклоняется вправо. II. Удлинение наружного отрезка пуповины. Отслоившаяся плацента опускается в нижний сегмент матки или во влагалище. В связи с этим лигатура, наложенная на пуповину у половой щели (во время перерезки), опускается на 10-12 см (признак Альфельда). III. Появление выпячивания над симфизом. Когда отделившаяся плацента опускается в тонкостенный нижний сегмент матки, передняя стенка этого сегмента вместе с брюшной стенкой приподнимается и образует выпячивание над симфизом. IV. Позыв на потугу. Отделившаяся плацента опускается во влагалище, появляется (не всегда) позыв на потугу (признак Микулича).

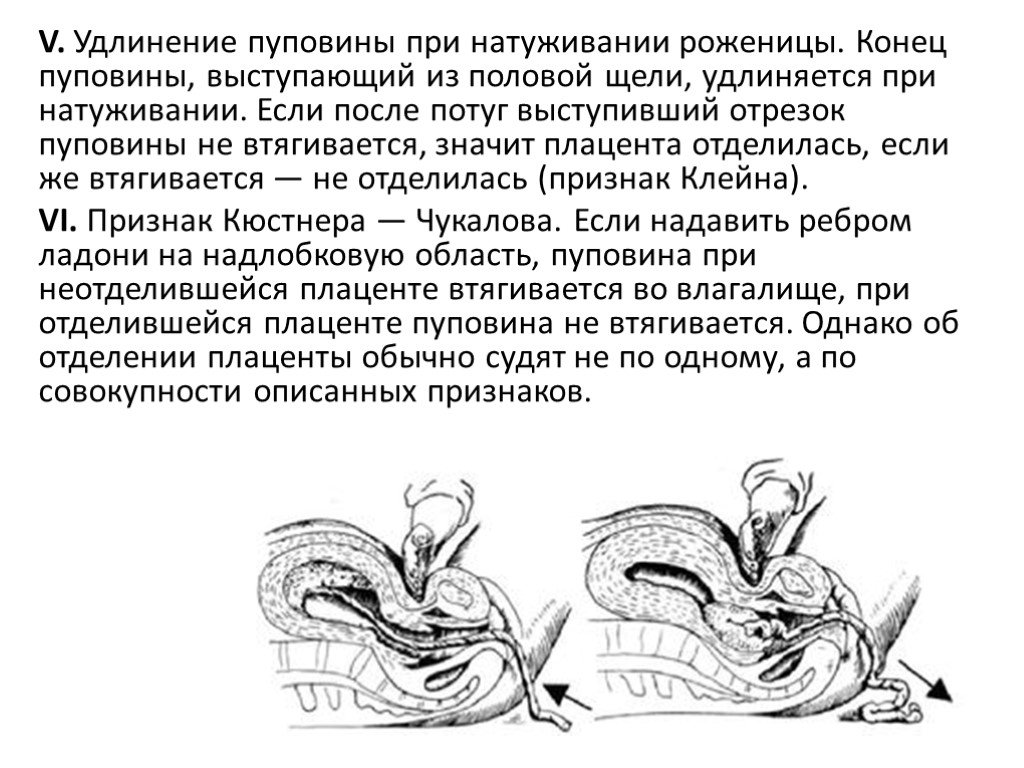
Слайд 40V. Удлинение пуповины при натуживании роженицы. Конец пуповины, выступающий из половой щели, удлиняется при натуживании. Если после потуг выступивший отрезок пуповины не втягивается, значит плацента отделилась, если же втягивается — не отделилась (признак Клейна). VI. Признак Кюстнера — Чукалова. Если надавить ребром ладони на надлобковую область, пуповина при неотделившейся плаценте втягивается во влагалище, при отделившейся плаценте пуповина не втягивается. Однако об отделении плаценты обычно судят не по одному, а по совокупности описанных признаков.
Слайд 41Методы отделения последа
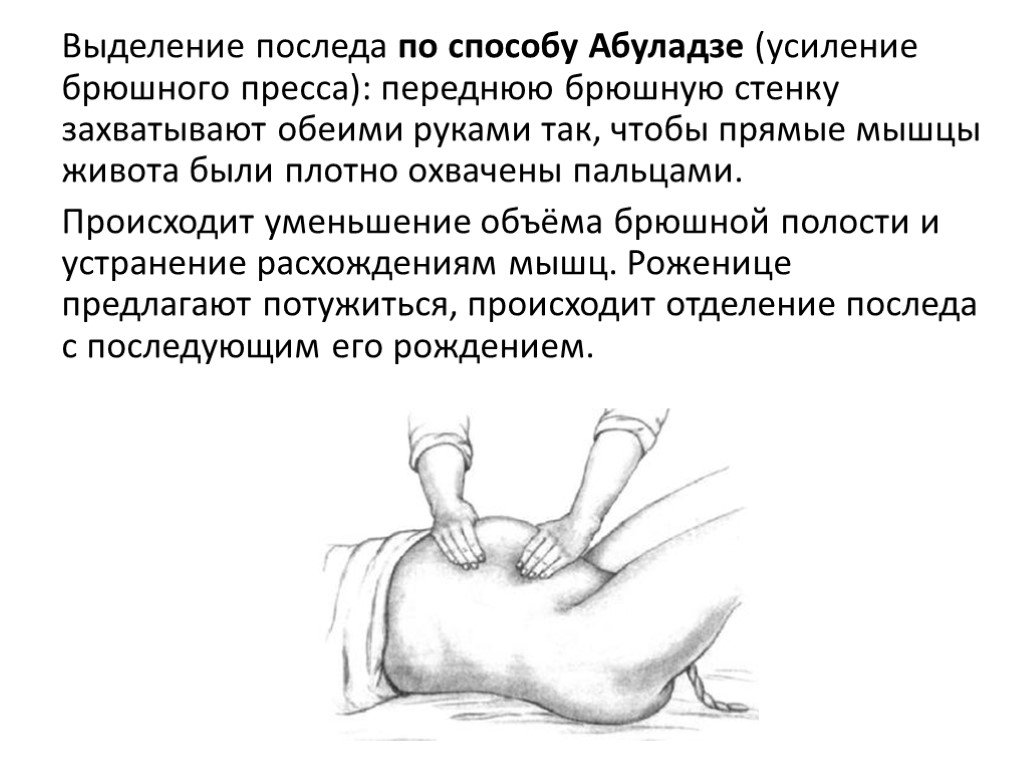
Слайд 42Выделение последа по способу Абуладзе (усиление брюшного пресса): переднюю брюшную стенку захватывают обеими руками так, чтобы прямые мышцы живота были плотно охвачены пальцами. Происходит уменьшение объёма брюшной полости и устранение расхождениям мышц. Роженице предлагают потужиться, происходит отделение последа с последующим его рождением.

Слайд 43Выделение последа по способу Креде–Лазаревича (имитация схватки) может быть травматичным при несоблюдении основных условий выполнения данной манипуляции. Необходимые условия проведения выделения последа по Креде–Лазаровичу: предварительное опорожнение мочевого пузыря, приведение матки в срединное положение, лёгкое поглаживание матки для того, чтобы стимулировать её сокращения. Техника данного метода: акушер обхватывает дно матки кистью правой руки. При этом ладонные поверхности четырёх пальцев расположены на задней стенке матки, ладонь — на её дне, а большой палец — на передней стенке матки. Одновременно всей кистью надавливают на матку в сторону лонного сочленения до тех пор, пока не произойдёт рождение последа.
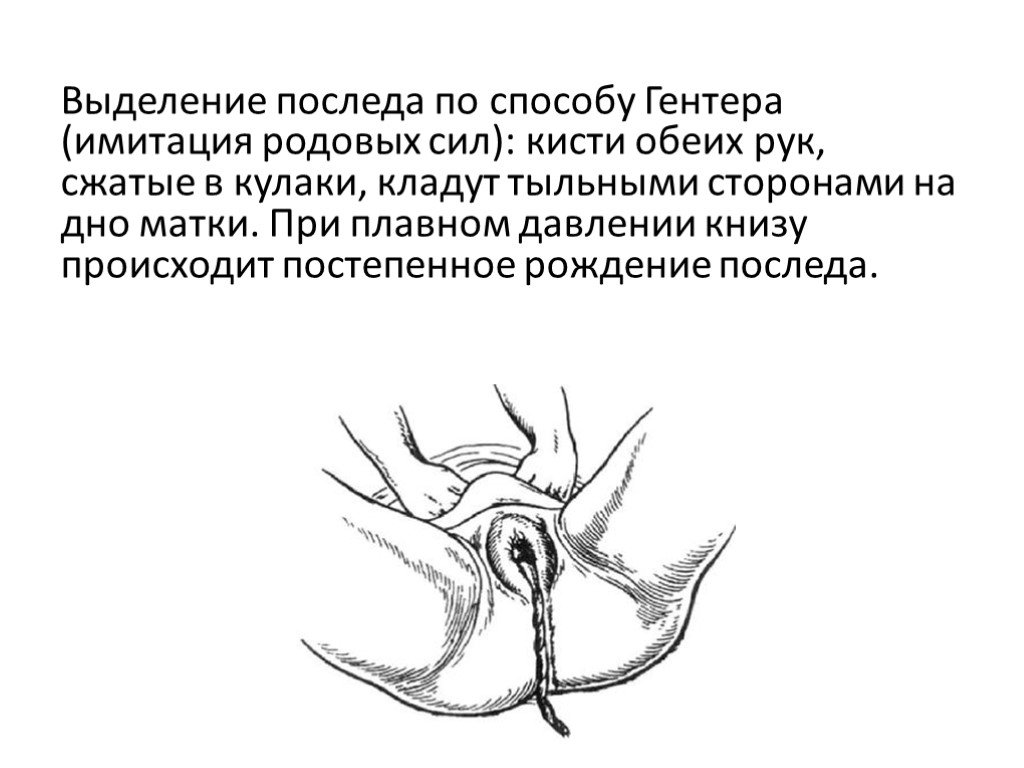
Слайд 44Выделение последа по способу Гентера (имитация родовых сил): кисти обеих рук, сжатые в кулаки, кладут тыльными сторонами на дно матки. При плавном давлении книзу происходит постепенное рождение последа.