Слайд 1Реконструктивно-восстановительная хирургия Трансплантология
Слайд 2Реконструктивно-восстановительная хирургия
Область хирургии, которая занимается восстановлением формы и функции тканей и органов
Слайд 3Цель
восстановление анатомического образа, физиологической сущности и функции утраченного или разрушенного патологическим процессом органа, если удаление последнего не является необходимым для сохранения жизни всего организма
Слайд 4Идеальный результат
- восстановление всех свойств органа или части тела, однако достигнуть этого в подавляющем большинстве случаев практически невозможно.
Слайд 5Реконструктивно-восстановительная хирургия охватывает все области хирургии и хирургической патологии.
Слайд 6Для реконструктивно-восстановительных операций на внутренних органах первоочередной задачей является восстановление физиологической сущности и функции органа, так как его форма в этих случаях имеет меньшее значение.
Слайд 7Эта задача считается выполненной, если восстановленная часть (орган) «...вполне удовлетворяет требованиям организма, не нарушая его благополучия, не причиняя ему никаких неприятных ощущений и не сокращая срока его существования» (Богораз Н. А.).
Слайд 8Реконструктивно-восстановительные операции на поверхностях человеческого тела, наружных частях лица и конечностей основной своей целью часто имеют восстановление анатомического образа.
Слайд 9Задача пластической хирургии
– устранение различных дефектов, которые могут быть врожденными или приобретенными, возникать вследствие повреждений, заболеваний, оперативных вмешательств и вызывать функциональные или анатомические изменения. Любая хирургическая операция содержит элементы пластической хирургии, так как предусматривает восстановление тканей, органов.
Слайд 10Исторический очерк.
Попытки замещения травматических дефектов черепа золотыми пластинками осуществлялись еще инками 600 лет тому назад (подтверждением чему являются черепа, с явными следами таких операций, найденные в Мексике).
Слайд 11История уходит в глубокую древность. Индия – войны – обычай уродовать Восстановление наружного носа с помощью кожной пластики «Индийская пластика»
Слайд 12Бранка – конец XIV века н. э. – Палермо (Сицилия) Восстановление носа держал свое искусство в тайне Передал секрет своему сыну Антонио Бранке и ученику Бальтозару Павоно. Научное описание операций Бранка было сделано профессором анатомии и медицины в Болонье Каспаром Тольякоччи в 1657 году.
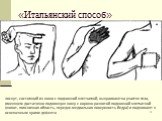
Слайд 13Суть операции состояла в том, что выкроенный лоскут кожи на плече через несколько дней после его образования, будучи уже покрыт грануляционной тканью, подшивался к гранулирующей ране на месте бывшего носа, а рука фиксировалась к голове. По окончании сращения лоскута с краями дефекта питающая ножка пересекалась и рука освобождалась от фиксирующей повязки. «Итальянская пластика».
Слайд 14Особенно большие успехи в развитии пластической хирургии достигнуты в XIX веке. В России Н.И. Пирогов, Ю.К. Шимановский, Е.М. Пеликан, П.А. Дубовицкий, В.А. Караваев В Германии – Греффе, Диффенбах Во Франции – Дюпюитрен, Лисфранк В Англии – Лейн и др.
Слайд 15Н.И. Пирогов разработал в 1852 г. метод создания опорной культи при ампутации стопы с применением костно-пластической операции. Ю.К. Шимановский в 1865 г. подробно описал технику пластики местными тканями путем перемещения кожных лоскутов на ножке. Были предложены методы свободной пересадки кожи Ж. Реверденом (1869), С. М. Янович-Чайнским (1870), Краузе (1893) и др. Эти способы применяются и в настоящее время.
Слайд 16В. П. Филатов в 1917 году предложил метод мигрирующей пластики кожи на ножке широкое распространение как в нашей стране, так и за рубежом А. А. Лимберг (1943) - метод планирования местных пластических операций, основанный на математическом анализе Известны труды Ю.Ю. Джанелидзе, В.Г. Вайнштейна, Н.А. Богораза, Н.Н. Петрова, Б.К. Красовитова, М.И. Лыткина, Ф. Буриана, Я. Золтана.
Слайд 17Внедрение сосудистого шва – развитие пластического восстановления сосудов. Реконструктивно-восстановительные операции на внутренних органах (пластика пищевода, желудка, прямой кишки, органов мочеполовой системы, бронхов; и т. д.).
Слайд 18пластика дефектов инородными материалами – прежде всего в связи с развитием химии полимеров и методов борьбы с инфекцией вокруг имплантированного инородного тела.
Слайд 19Развитие оперативной техники, медицинского оснащения, анестезиологического и реаниматологического обеспечения расширили возможности хирургического лечения с максимальным сохранением или восстановлением свойств и функций пораженного органа или системы.
Слайд 20На протяжении последних десятилетий значительное распространение получила пересадка жизненно важных органов (почек, сердца, легких, печени, поджелудочной железы, органокомплекса сердце – печень – легкие), разрабатывавшиеся главным образом в течение XX века.
Слайд 21Виды реконструктивных и пластических операций.
В зависимости от срока выполнения Первичная Отсроченная Вторичная Ранняя Поздняя
Слайд 22В зависимости от источника пластического материала Аутопластика Алло- (Гомо)пластика Ксено- (Гетеро)пластика Эндопротезирование (эксплантация)
Слайд 23Более широкая классификация Аутогенная трансплантация – донор и реципиент являются одним и тем же лицом. Изогенная трансплантация – донор и реципиент являются однояйцовыми близнецами. Сингенная трансплантация – донор и реципиент являются родственниками первой степени. Аллогенная трансплантация – донор и реципиент принадлежат к одному виду (пересадка от человека человеку). Ксеногенная трансплантация – донор и реципиент принадлежат к разным видам (пересадка от животных человеку). Протезирование органов и тканей, при котором используют синтетические материалы, металлы или другие неорганические вещества.

Слайд 24Пересадка тканей возможна при полном отделении трансплантата от материнских тканей – свободная пластика или трансплантация. Различают следующие ее виды. Трансплантация тканей и органов – перемещение их с одного участка тела на другой или от одного организма другому. Реплантация – пораженные ткани и органы пересаживают обратно на прежнее место (скальп, оторванные конечности или их фрагменты). Имплантация – ткани или клетки переносят в близлежащую область.
Слайд 25Аутопластика
Свободная Несвободная
Слайд 26– материал для восстановления получают у самого оперируемого больного Пластический материал полностью идентичен по белковому составу и способен к истинному приживлению в результате восстановления сосудистых связей.
Слайд 27Недостатки: дополнительная операция для получения трансплантата количественная ограниченность пластического материала.
Слайд 28Частным видом аутопластики является реплантация отторгнутых кожных лоскутов отделенных частей конечностей Часто применяется при первичной хирургической обработке открытых повреждений.
Слайд 29Алло- (Гомо)пластика
– пластический материал берется от другого человека (донора) или от трупа. Положительное свойство - возможность получения материала (от трупа в любом количестве) без нанесения дополнительной травмы больному.
Слайд 30вследствие индивидуальной несовместимости пересадка вызывает выработку у реципиента антител, в результате чего происходит отторжение, рубцовое перерождение, рассасывание трансплантата или замещение его тканью реципиента.
Слайд 31К методам аллопластики можно отнести переливание крови Антигенная структура и иммунология крови в отличие от других тканей более проста и хорошо изучена, что дало возможность этому методу гомопластики получить широкое распространение.
Слайд 32Ксено- (Гетеро)пластика
– пересадка тканей от животного к человеку Применяется крайне редко - имплантация чужеродного белка приводит к более глубокой несовместимости, чем при гомопластике, поэтому в настоящее время не позволяет рассчитывать на сколько-нибудь положительный эффект.
Слайд 33Эндопротезирование (эксплантация)
– пересаживаемая ткань неживотного происхождения Металлы синтетические материалы пластмассы и др. В последние годы в связи с развитием химии пластмасс, создавшей индифферентные полимеры с необходимыми физическими свойствами и появлением эффективных средств борьбы с инфекцией аллопластика начала широко применяться в ряде разделов хирургии.
Слайд 34В зависимости от вида пересаживаемой ткани Тканевая: кожная, мышечная, сухожильная, нервная, костная, хрящевая сосудистая Органная пластика.
Слайд 35При необходимости различные виды пересаживаемых тканей могут сочетаться: кожно-фасциальная кожно-фасциально-мышечная костно-мышечная костно-сухожильная и др. Такие операции получили название пересадки комплекса тканей.
Слайд 36В настоящее время
три основных направления: реконструктивно-восстановительная хирургия органов и частей тела; эндопротезирование; пластическая хирургия покровных тканей или кожная пластика.
Слайд 37РЕКОНСТРУКТИВНАЯ ХИРУРГИЯ ОРГАНОВ И ТКАНЕЙ
Пластика мышц и апоневрозов Применяется при грыжах для устранения дефектов брюшной стенки, замены функции парализованных мышц при отсутствии мышц Может производиться соседними мышцами апоневрозом
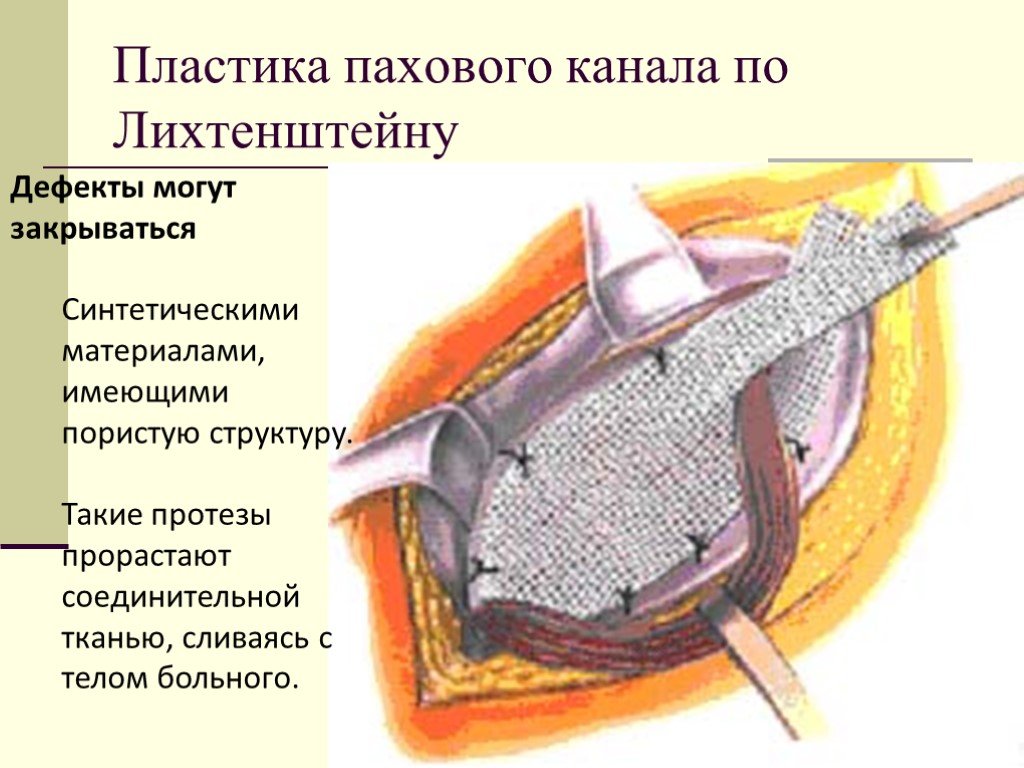
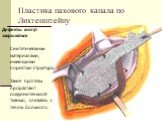
Слайд 38Пластика пахового канала по Лихтенштейну
Дефекты могут закрываться Синтетическими материалами, имеющими пористую структуру. Такие протезы прорастают соединительной тканью, сливаясь с телом больного.
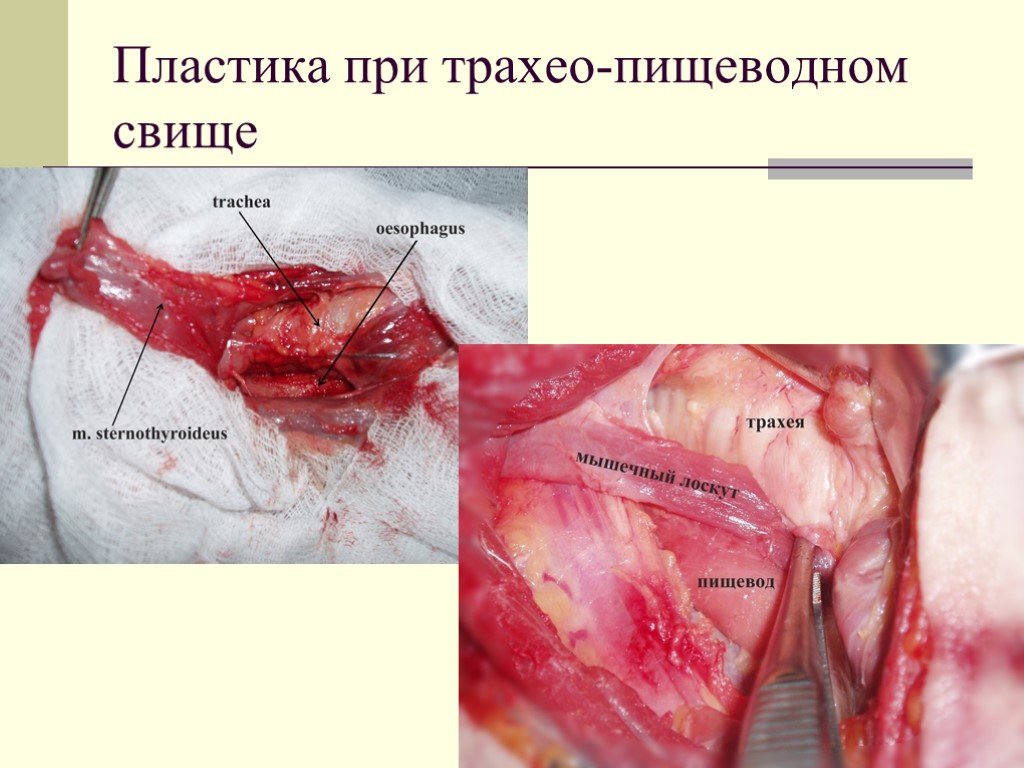
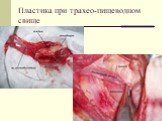
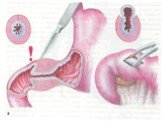
Слайд 39Пластика при трахео-пищеводном свище
Слайд 40Сфинктеропластика. Особое место в реконструктивно-пластической хирургии. В функциональном отношении - самый сложный вид пластических операций: Большинство сфинктеров обладают двойной функцией: Удержания Антирефлюксной Сфинктеропластика направлена на восстановление обеих функций. При отсутствии такой возможности восстанавливается наиболее значимая из них.
Слайд 41
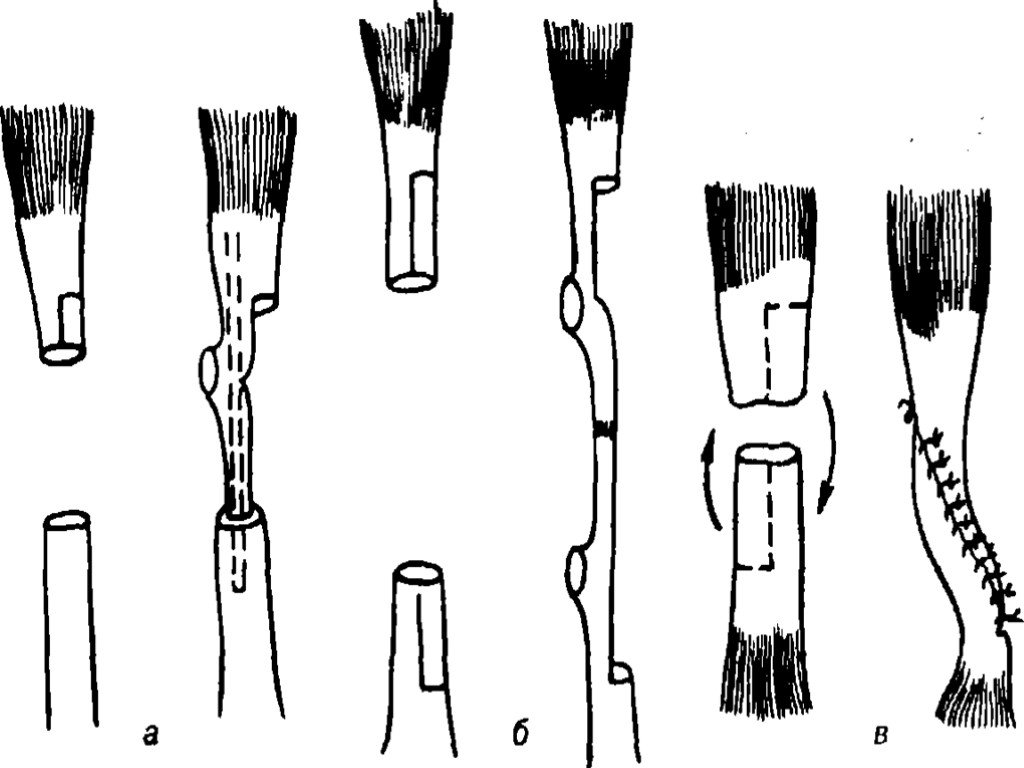
Слайд 42Пластика сухожилий широко применяется при ортопедических операциях. Чаще всего дефект сухожилий замещают за счет имеющихся концов. Предложен целый ряд специальных способов При выраженных дефектах сухожильной ткани используют ауто- или аллотрансплантаты.
Слайд 43
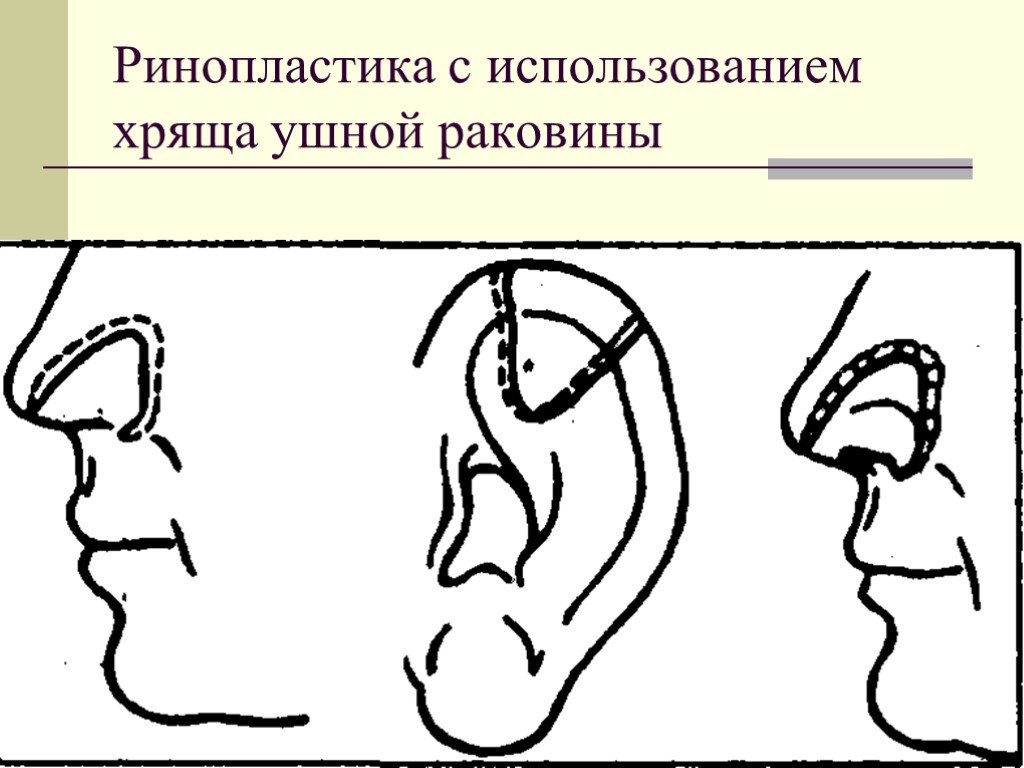
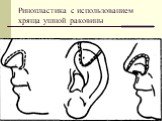
Слайд 44Пластика хрящевой ткани. Трансплантация хрящевой ткани используется в челюстно-лицевой хирургии для устранения дефектов уха, спинки носа, а также контуров лица. Трансплантаты заготавливают преимущественно из реберного хряща в виде цельного блока (спинка носа) или мелких кусочков для заполнения дефектов. Для ринопластики используют также хрящевую ткань ушной раковины.
Слайд 45Ринопластика с использованием хряща ушной раковины
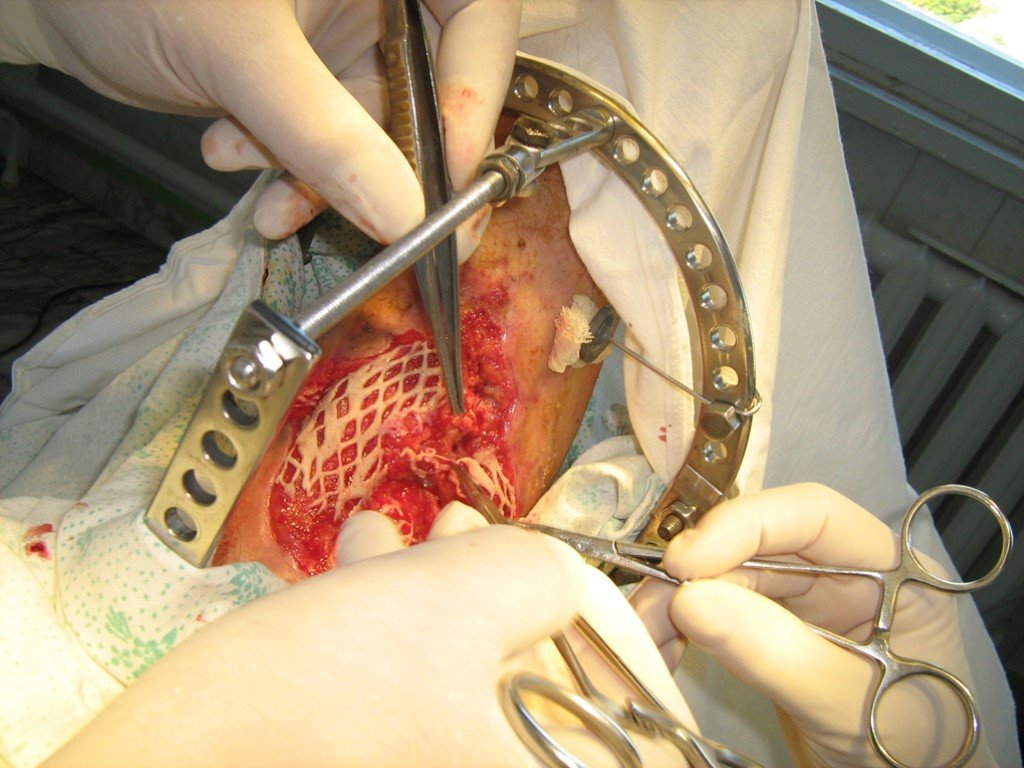
Слайд 46Костная пластика. предполагает замещение костных дефектов Ранения и травмы Кисты Доброкачественные опухоли Псевдоартрозы После санирования хронического остеомиелита. Может быть свободным трансплантатом костным фрагментом на питающей ножке, чаще с прилежащей мышцей.
Слайд 47Пластика нервов при дефектах нервов и параличах. после сшивания концов нерва аксоны начинают расти со скоростью примерно 1-1,5 мм в сутки. Степень восстановления функции в значительной мере зависит от того, насколько полноценно достигнет аксон своего места.
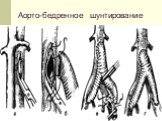
Слайд 48Пластика сосудов. С большим успехом используется как аутогенный, так и аллопластический материал.
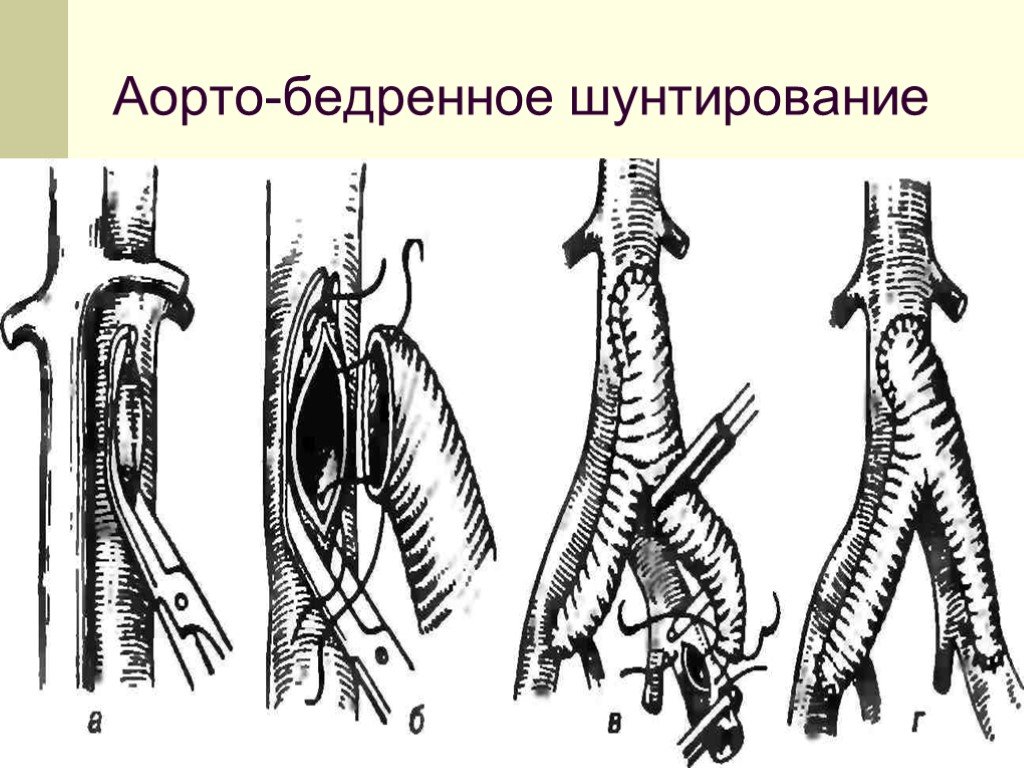
Слайд 49Аорто-бедренное шунтирование
Слайд 50Пластические операции на сердце. Универсальным аутопластическим материалом является перикард Применяется для закрытия наружных дефектов сердечной стенки для пластики внутренних перегородок сердца Использование синтетики При поражении клапанного аппарата пластика клапанов их замена (протезирование).
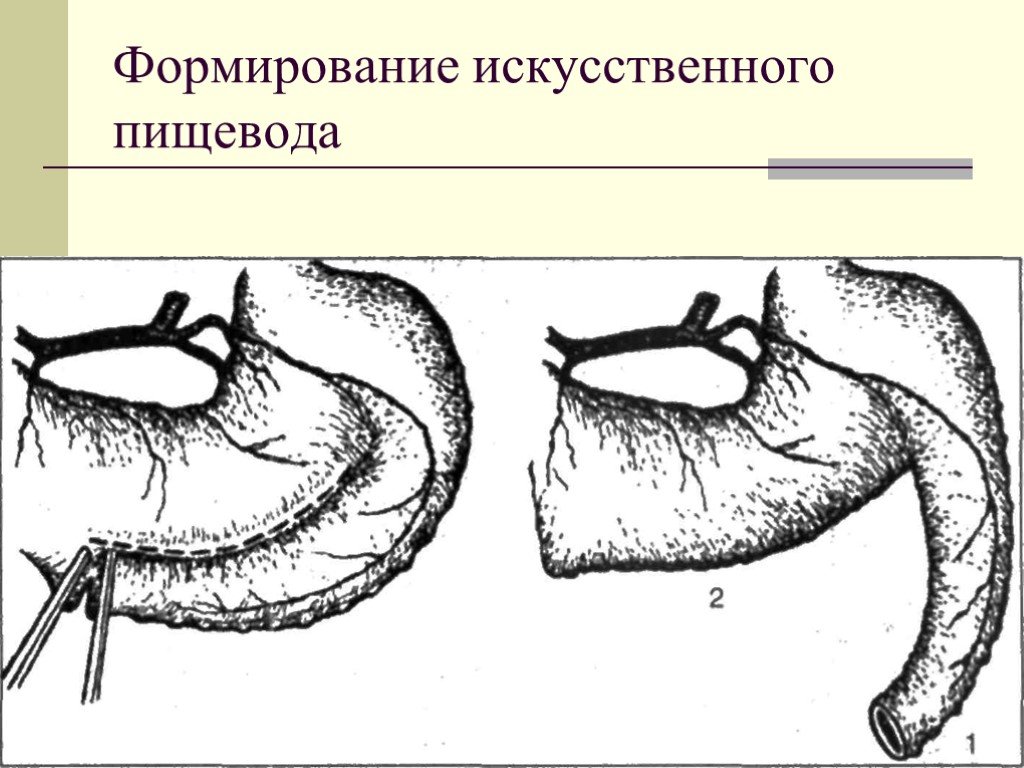
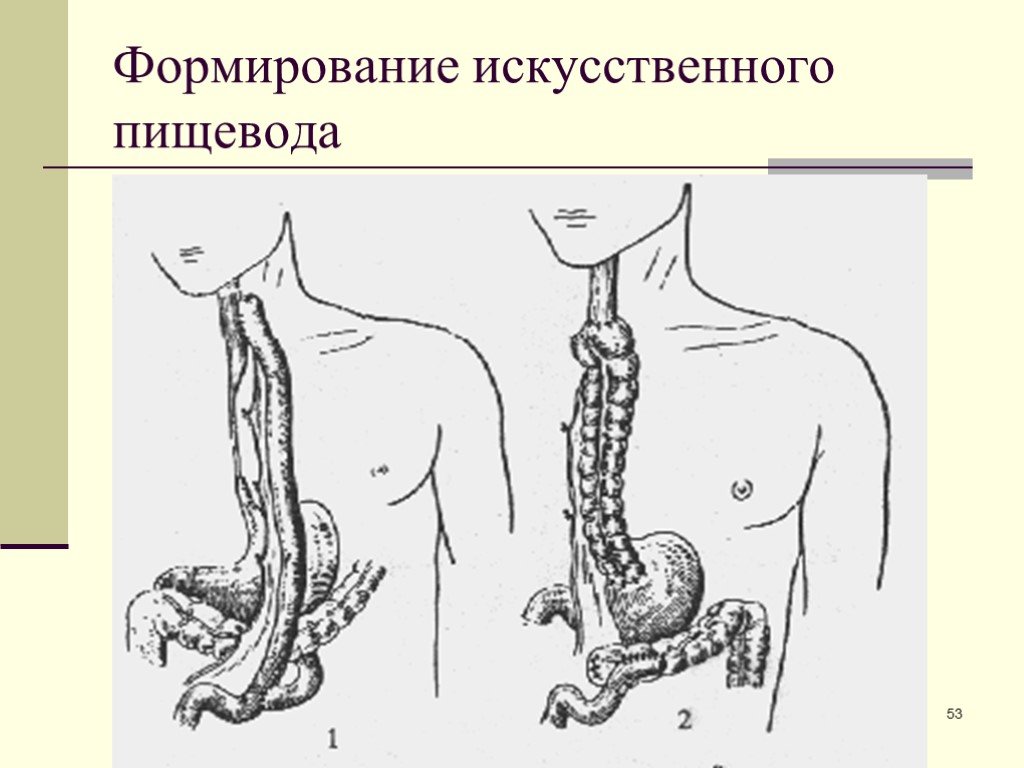
Слайд 51Пластика полых органов создание органов утративших свою функцию в результате травмы или заболевания отсутствующих из-за порока развития. Разработаны методики создания искусственного пищевода, желудка, мочевого пузыря, ампулы прямой кишки и т.д.
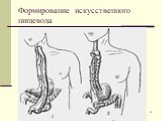
Слайд 52Формирование искусственного пищевода
Слайд 53
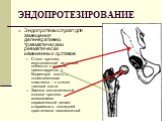
Слайд 54ЭНДОПРОТЕЗИРОВАНИЕ
Для восстановления того или иного органа не всегда существует возможность использования собственных тканей реципиента. Преимущество аллотрансплантатов Возможность изготовления промышленным способом любого количества имплантатов необходимой формы, величины и качества Это позволяет обойтись без дополнительных оперативных вмешательств у донора.
Слайд 55Большое значение имеет биологическая инертность, пористость, гибкость и другие свойства применяемых аллотрансплантатов, позволяющие до минимума снизить ответную реакцию тканей реципиента. Недостаток - снижение местного сопротивления инфекции в области имплантации.
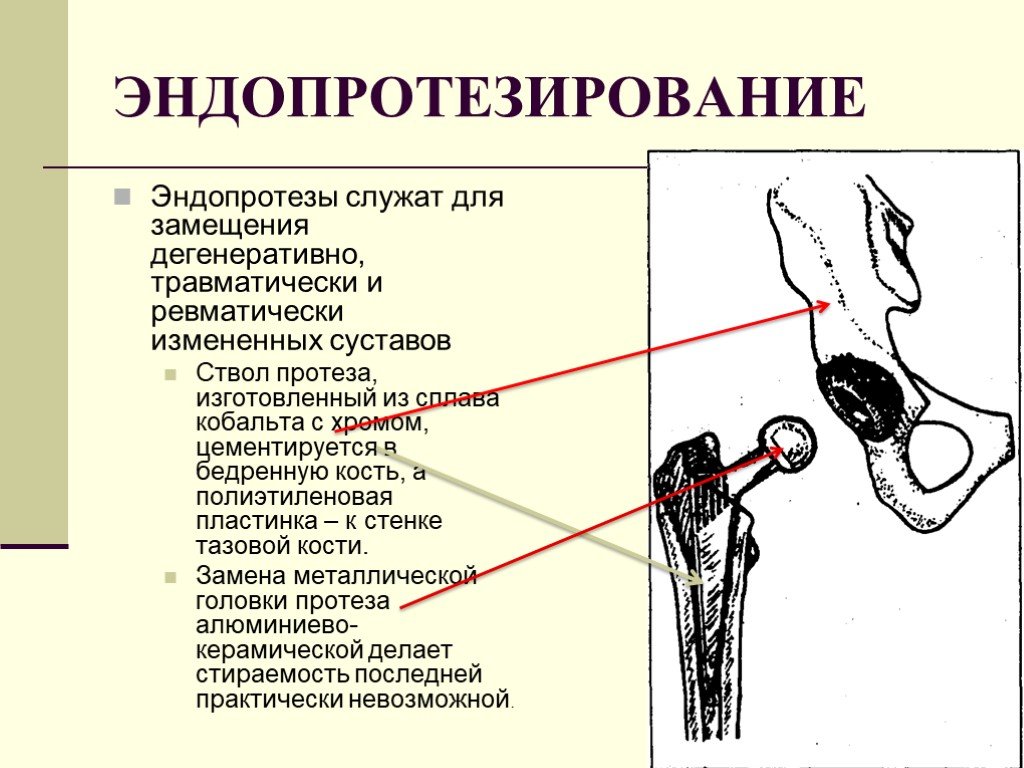
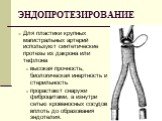
Слайд 56Эндопротезы служат для замещения дегенеративно, травматически и ревматически измененных суставов Ствол протеза, изготовленный из сплава кобальта с хромом, цементируется в бедренную кость, а полиэтиленовая пластинка – к стенке тазовой кости. Замена металлической головки протеза алюминиево-керамической делает стираемость последней практически невозможной.
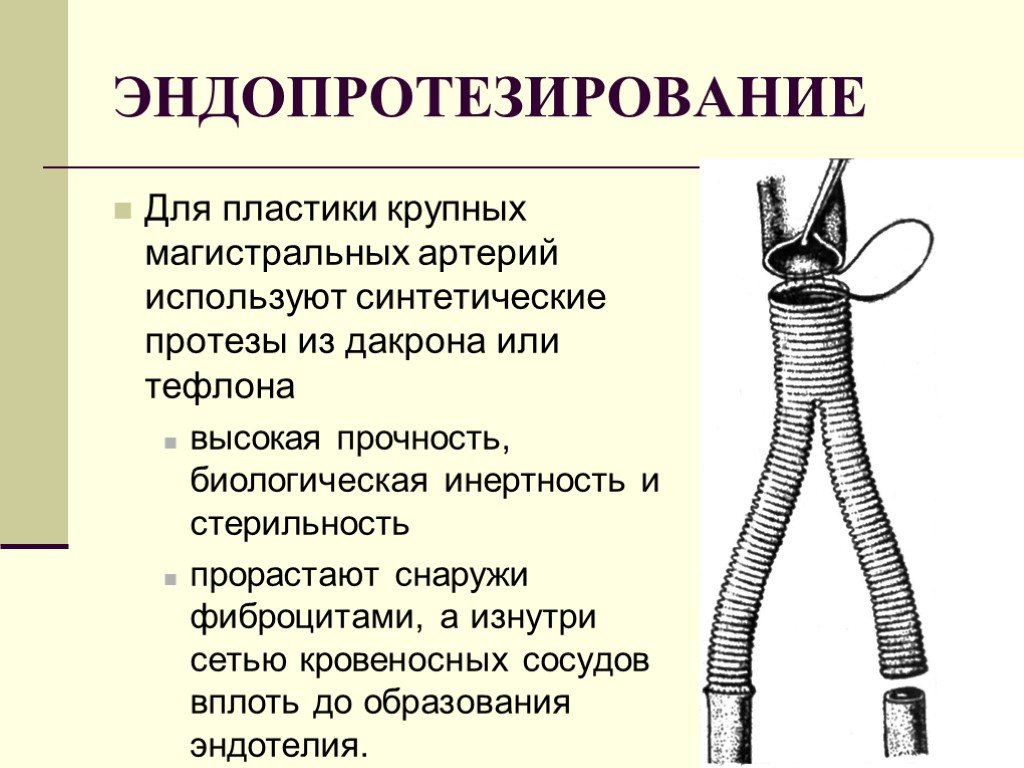
Слайд 57Для пластики крупных магистральных артерий используют синтетические протезы из дакрона или тефлона высокая прочность, биологическая инертность и стерильность прорастают снаружи фиброцитами, а изнутри сетью кровеносных сосудов вплоть до образования эндотелия.
Слайд 58Требования к синтетическим протезам: должны хорошо переноситься тканями организма, быть свободными от промышленного загрязнения и химических примесей, не должны содержать свободные мономеры. В качестве исходного материала используются дакрон, диолен, тефлон, силикон и др.
Слайд 59КОЖНАЯ ПЛАСТИКА
наиболее распространенна имеет наибольшее значение для медицины при лечении ожогов. Методы кожной пластики весьма многообразны Наиболее часто применяется аутодермопластика.
Слайд 60Кожная пластика показана:
С целью закрытия дефектов Термических Химических Лучевых ожогов вследствие электротравмы, отморожений, а также язв различного происхождения, гранулирующих ран и др.
Слайд 61Для устранения рубцовых деформаций кожи, мешающих функции конечности
Слайд 62Для закрытия дефектов кожи после удаления опухолей (гемангиомы, лимфангиомы, нейрофибромы, пигментные родимые пятна, злокачественные меланомы и др.);
Слайд 63С целью ликвидации врожденных аномалий и деформаций Для устранения косметических недостатков.
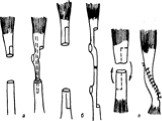
Слайд 64Несвободная кожная пластика
Основной принцип - выкраивание кожного лоскута на питающей ножке вместе с подлежащей жировой тканью, в которой проходят питающие кровеносные сосуды. Ножка лоскута должна быть широкой, не перегибаться, не иметь натяжения, не сдавливаться повязкой. Несоблюдение указанных правил приводит к частичному или полному некрозу трансплантата.
Слайд 65разделяется на: местную кожную пластику; пересадку кожи из отдаленных областей лоскутами на ножке.
Слайд 66Местная кожная пластика
Четыре способа
Слайд 67Мобилизация кожи вокруг дефекта путем отсепаровки ее от подлежащей фасции с последующим наложением швов на края дефекта
Слайд 68Мобилизация краев дефекта с проведением послабляющих разрезов параллельно краям дефекта на расстоянии 4-12 см от них
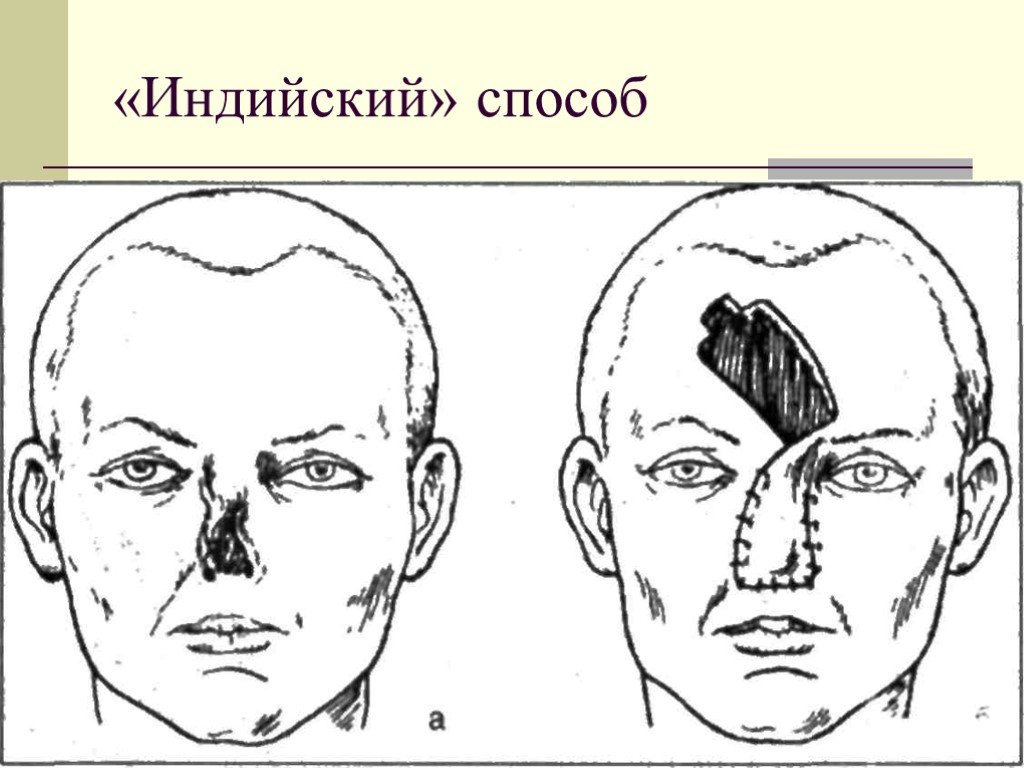
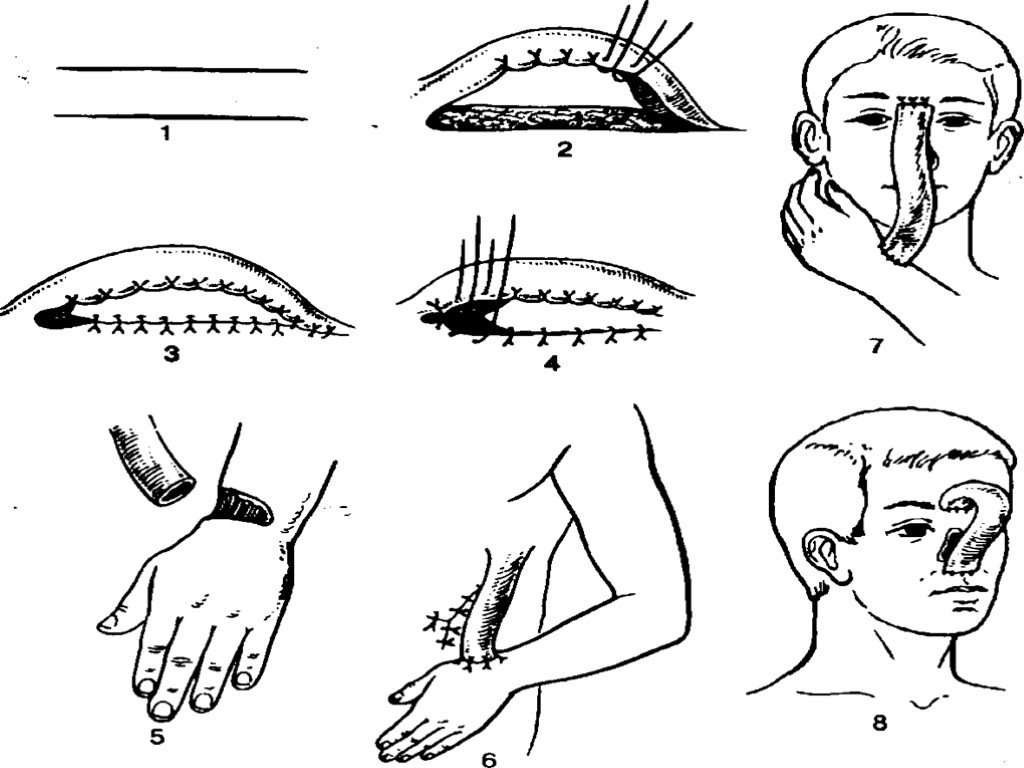
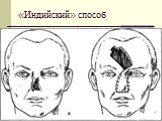
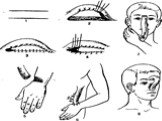
Слайд 69Выкраивание из краев раны лоскута различной формы, перемещение в направлении дефекта и подшивание к его краям Этот метод пластики кожи сохранил название индийского, так как принципиально подобен древнему методу ринопластики
Слайд 70«Индийский» способ
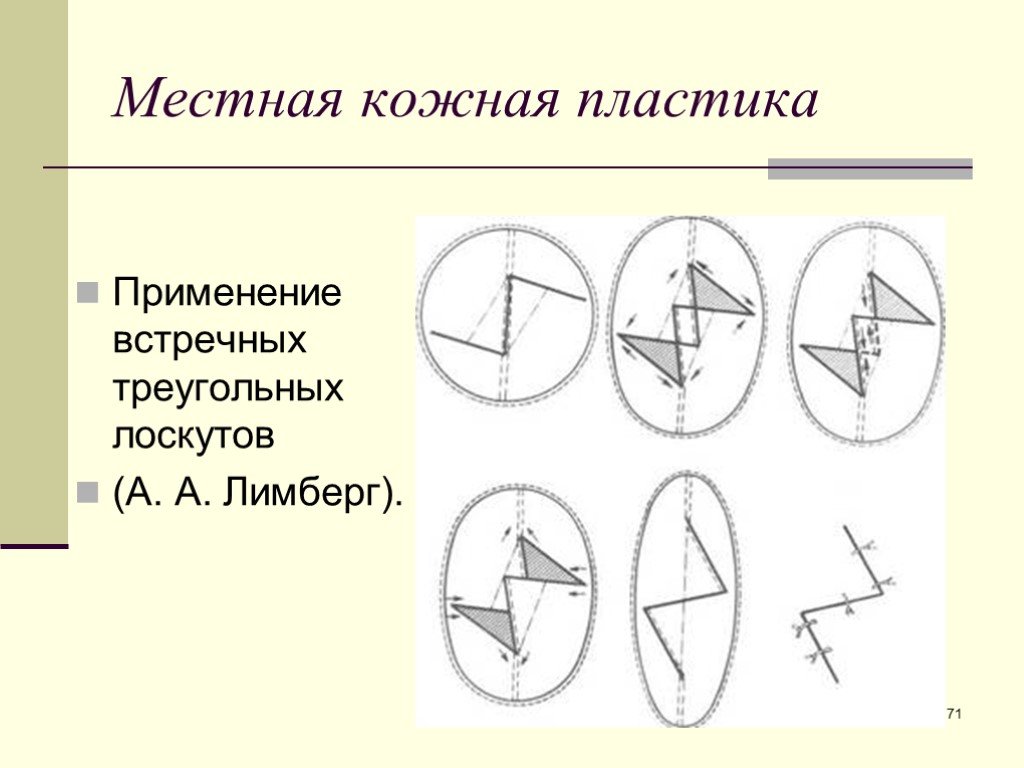
Слайд 71Применение встречных треугольных лоскутов (А. А. Лимберг).
Слайд 72Пересадка кожи из отдаленных областей лоскутами на ножке
итальянский метод стебельчатый лоскута по Филатову – Джиллису.
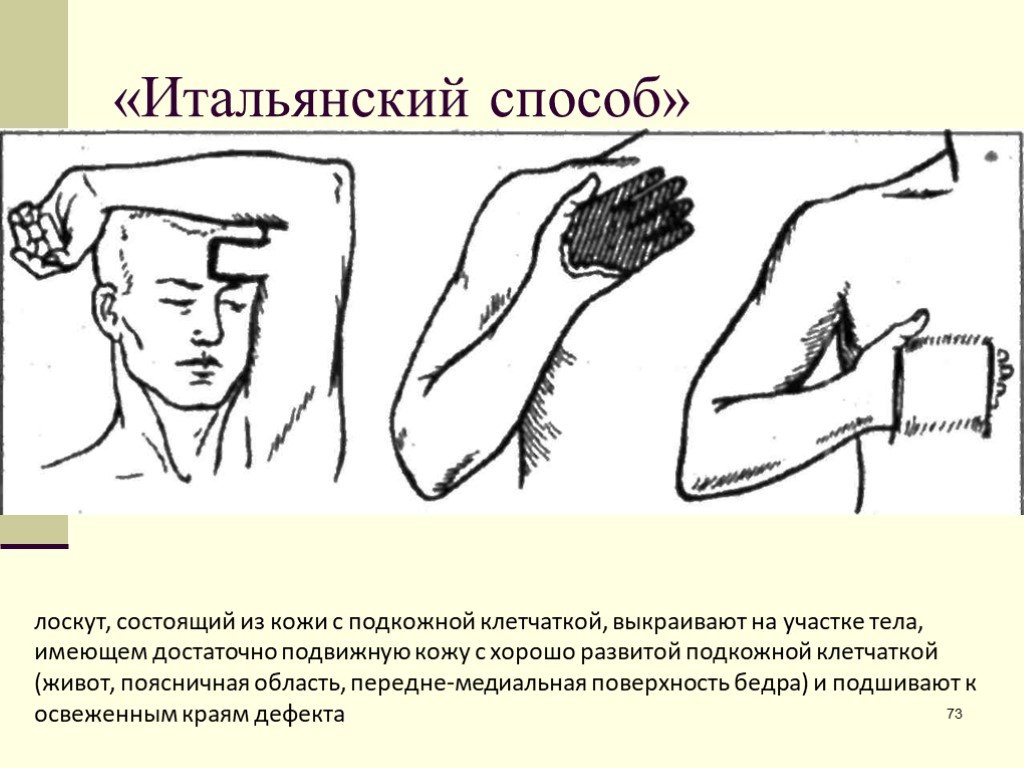
Слайд 73«Итальянский способ»
лоскут, состоящий из кожи с подкожной клетчаткой, выкраивают на участке тела, имеющем достаточно подвижную кожу с хорошо развитой подкожной клетчаткой (живот, поясничная область, передне-медиальная поверхность бедра) и подшивают к освеженным краям дефекта
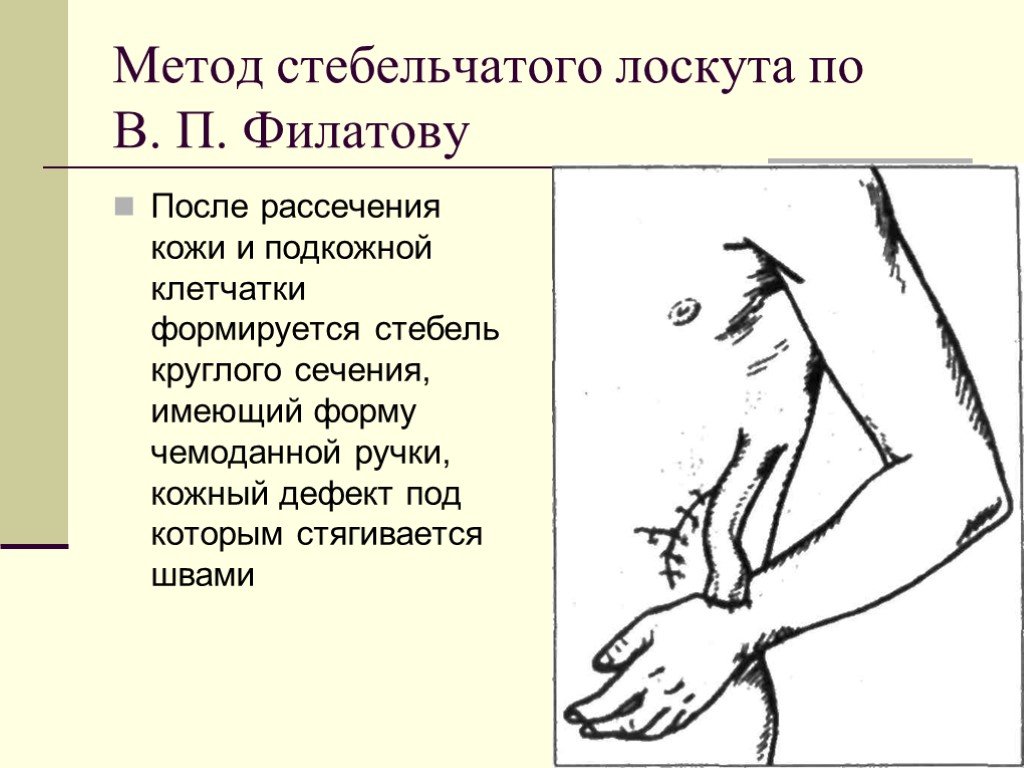
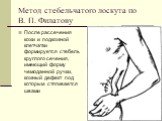
Слайд 74Метод стебельчатого лоскута по В. П. Филатову
После рассечения кожи и подкожной клетчатки формируется стебель круглого сечения, имеющий форму чемоданной ручки, кожный дефект под которым стягивается швами
Слайд 75
Слайд 76Свободная кожная пластика
При свободной пересадке кожи лоскут с самого начала лишается связи с донорским участком, и его жизнеспособность в первые часы и сутки после пересадки обеспечивается проникновением в него питательных веществ и кислорода со стороны нового ложа путем диффузии и осмоса
Слайд 77после чего (на 3—4 сутки) происходит врастание в лоскут капилляров и восстановление его нормальной жизнедеятельности.
Слайд 78Пересаживаемый лоскут должен быть достаточно тонок (без подкожной клетчатки), иначе его питание диффузионным путем невозможно и гибель после трансплантации неизбежна; Дно дефекта, на который пересаживается лоскут, должно иметь хорошее кровоснабжение
Слайд 79Два метода свободной кожной пластики
Принципиально отличаются : пластика полнослойным кожным лоскутом; пластика неполнослойным (расщепленным) лоскутом.
Слайд 80При использовании полнослойного лоскута
включает все слои кожи (без клетчатки) дефект на месте взятия трансплантата не имеет источников эпителизации и либо стягивается швами, либо заживает рубцеванием и отчасти эпителизацией с краев ограничивает возможности использования метода для закрытия значительных дефектов
Слайд 81Неполнослойный (расщепленный) кожный лоскут
в трансплантат входит лишь часть толщины кожи (0,2-0,4 мм), на месте взятия лоскута (донорский участок) остается значительная часть дермы вместе с эпителиальными органоидами (волосяные луковицы, сальные и потовые железы), донорский участок эпителизируется в течение 2-3 недель без образования рубцов
Слайд 82Изобретение Педжетом (1939) клеевого дерматома - качественный скачок в развитии свободной (неполнослойной) кожной пластики срезать неполнослойные трансплантаты точно заданной толщины площадью до 200 см2 и более.
Слайд 83Электрические дерматомы можно получить трансплантаты общей площадью более 2000 см2 С заживших донорских участков трансплантаты можно брать повторно. Применение «дерматомной» пластики в значительной мере разрешило проблему обширных и глубоких ожогов
Слайд 84Для увеличения площади взятого свободного трансплантата Дрегстедт— Уилсон - наносить на лоскут насечки в шахматном порядке, после чего лоскут растягивается как сито. В. А. Емельянов (1968) разработал перфоратор, позволяющий быстро получить сетчатый лоскут кожи. Дефекты в трансплантате после его приживления эпителизируются с краев.
Слайд 85Исторический интерес
Реверден — 1869, Яценко — 1870, Янович-Чайнский — 1870, метод Тирша, Ими можно пользоваться при закрытии только небольших гранулирующих поверхностей.
Слайд 86
Слайд 87
Слайд 88
Слайд 89
Слайд 90
Слайд 91
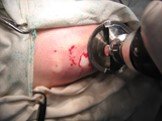
Слайд 92Реплантация конечностей и их сегментов.
Возвращение утраченных при травме конечностей или их сегментов на их первоначальное место.
Слайд 93Ампутированную конечность (или ее сегмент), завернутую в стерильный материал, с места травмы как можно быстрее доставляют в специализированное лечебное учреждение. При длительной транспортировке ее обкладывают кусочками льда, а при необходимости хранения помещают в контейнер, в котором поддерживается температура + 4оС.
Слайд 94Реплантация осуществляется в определенном порядке. Вначале производят остеосинтез концов костей, затем восстанавливают непрерывность одной-двух вен и артерий. На последнем этапе сшивают нервы, мышцы и сухожилия. Заканчивается операция зашиванием кожи.
Слайд 95ВОПРОСЫ ТРАНСПЛАНТОЛОГИИ И ПЕРЕСАДКА ОРГАНОВ
Пересадка целого органа была осуществлена в 1902 году Е. Ullman - трансплантация почек у собаки. В 1902-1905 гг. в эксперименте трансплантация сердца A. Carrel разработал технику сосудистых анастомозов В эксперименте пересадку сердечно-легочного комплекса и пересадку второго сердца в грудную полость впервые в мире произведена в 1946-1960 гг. В.П. Демихов.
Слайд 96Первая успешная пересадка сердца человеку 1967 год К. Barnard В нашей стране первая пересадка сердца человеку произведена в 1968 году А. А. Вишневский.
Слайд 97Трансплантация органов и тканей
в последнее время приобретает все большее значение. В мире произведено более 130 000 операций по трансплантации почек, около 6000 – сердца, более 4000 – печени и 1500 – поджелудочной железы. Максимальный период наблюдения после трансплантации почек превышает 25 лет, сердца – 15 лет, печени – 12 лет, поджелудочной железы – 5 лет. В нашей стране чаше производится трансплантация почек (около 7000 операций), начаты трансплантации печени и поджелудочной железы, с 1987 г. возобновлены пересадки сердца.

Слайд 98Консервация органов
1. Помещение в растворы, содержащие антисептические средства или антибиотики, с последующим хранением в охлажденных растворах, в плазме или крови реципиента. 2. Быстрое замораживание при температуре от -183 до -273°С с последующим хранением при температуре от -25 до -30 °С. 3. Лиофилизацию (замораживание с последующей сушкой в вакууме) применяют для консервирования костей. 4. Погружение в парафин, в растворы альдегидов (формальдегид, глутаральдегид). В специальных контейнерах ткани и органы из лаборатории доставляют в клинику, где они находятся в специальных растворах при температуре 4 °С.
Слайд 99Реакция трансплантационного иммунитета
(реакция трансплантат против хозяина – РТПХ) развивается у реципиента в течение 7-10 сут. после пересадки и направлена на отторжение трансплантата. В реакции отторжения непосредственную роль играют иммуноциты, в частности Т-киллеры, в реализации процесса участвуют макрофаги и Т-лимфоциты.
Слайд 100Иммунологическое типирование
по основным системам антигенов: AB0, Rh (антигены эритроцитов) и HLA (антигены лейкоцитов – антигены гистосовместимости).
Слайд 101Повышение эффективности аллотрансплантации
1. Неспецифическая иммунодепрессия – блокада иммунокомпетентной системы реципиента антимитотическими агентами (азатиоприн), глюкокортикоидами (преднизолон, урбазон) и антилимфоцитными сыворотками. В результате такого воздействия у реципиентов формируется состояние иммунодефицита и резко снижается устойчивость к инфекциям.
Слайд 1022. Замена гематолимфоидной системы реципиента до аллотрансплантации путем тотального радиационного угнетения лимфоидной ткани с последующей пересадкой костного мозга донора. 3. Селективная элиминация Т-киллерных клеток с одновременной стимуляцией активности Т-супрессорных клеток. Подобным избирательным действием характеризуется циклоспорин А.
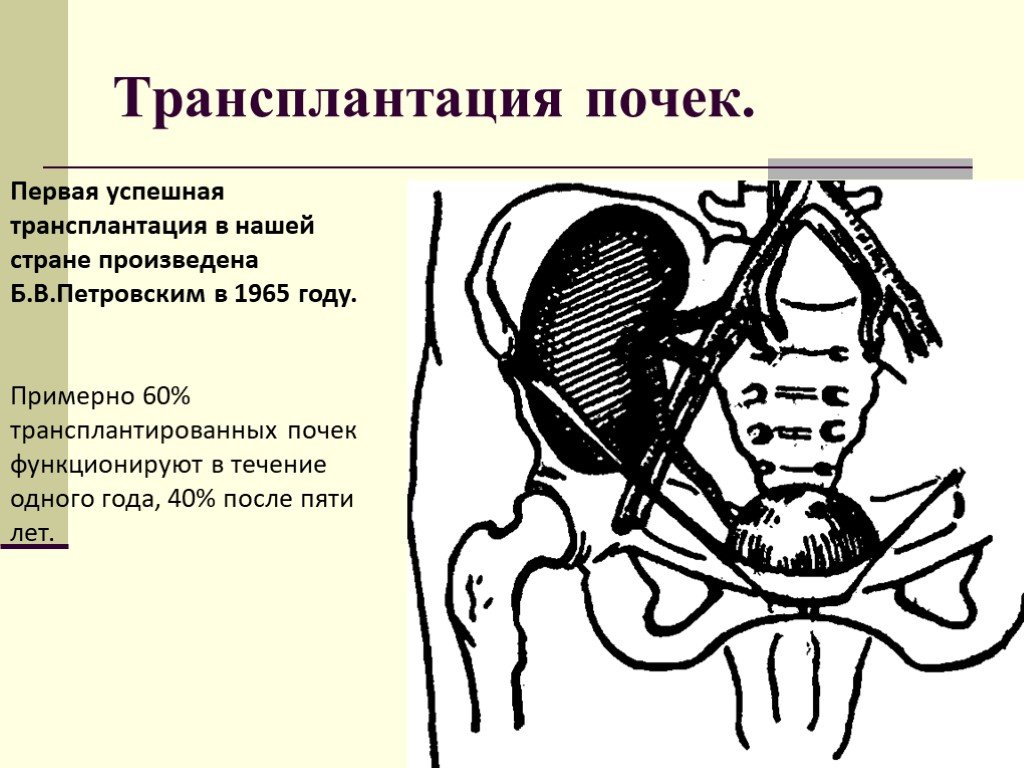
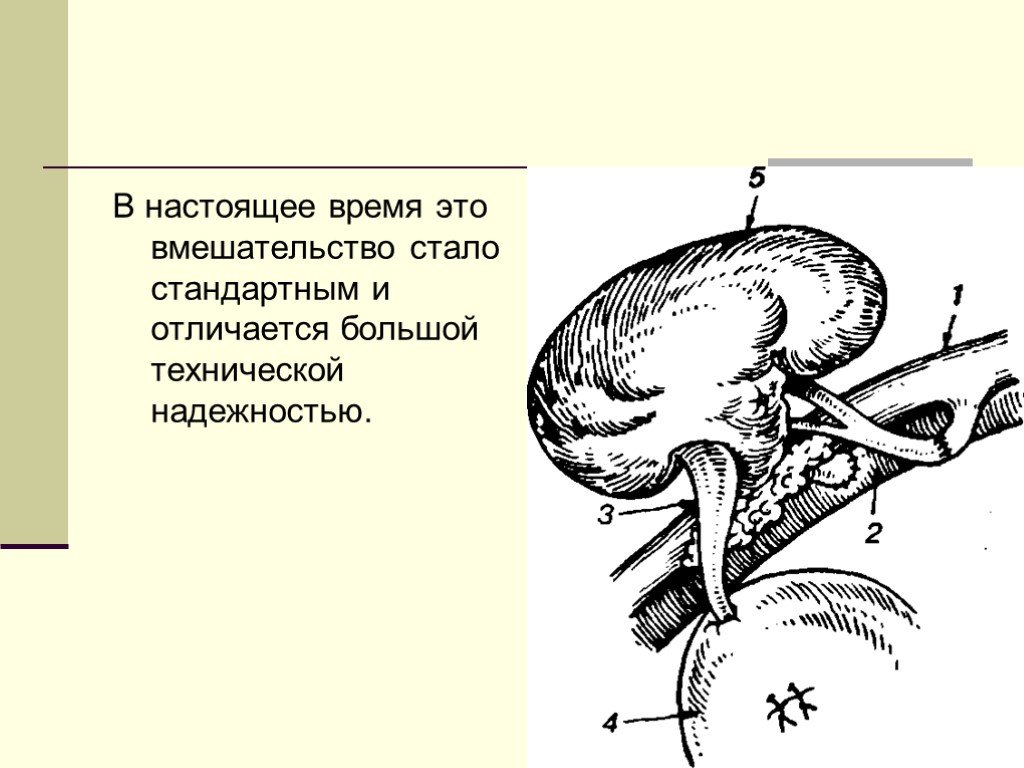
Слайд 103Трансплантация почек.
Первая успешная трансплантация в нашей стране произведена Б.В.Петровским в 1965 году. Примерно 60% трансплантированных почек функционируют в течение одного года, 40% после пяти лет.
Слайд 104В настоящее время это вмешательство стало стандартным и отличается большой технической надежностью.
Слайд 105Трансплантация печени
Клиническая трансплантация осуществляется пока в отдельных центрах мира. Число больных достигает многих сотен. Показание к операции: опухоль печени, когда она не может быть удалена путем резекции, тяжёлые формы цирроза печени, врожденные дефекты развития желчевыводящих путей.
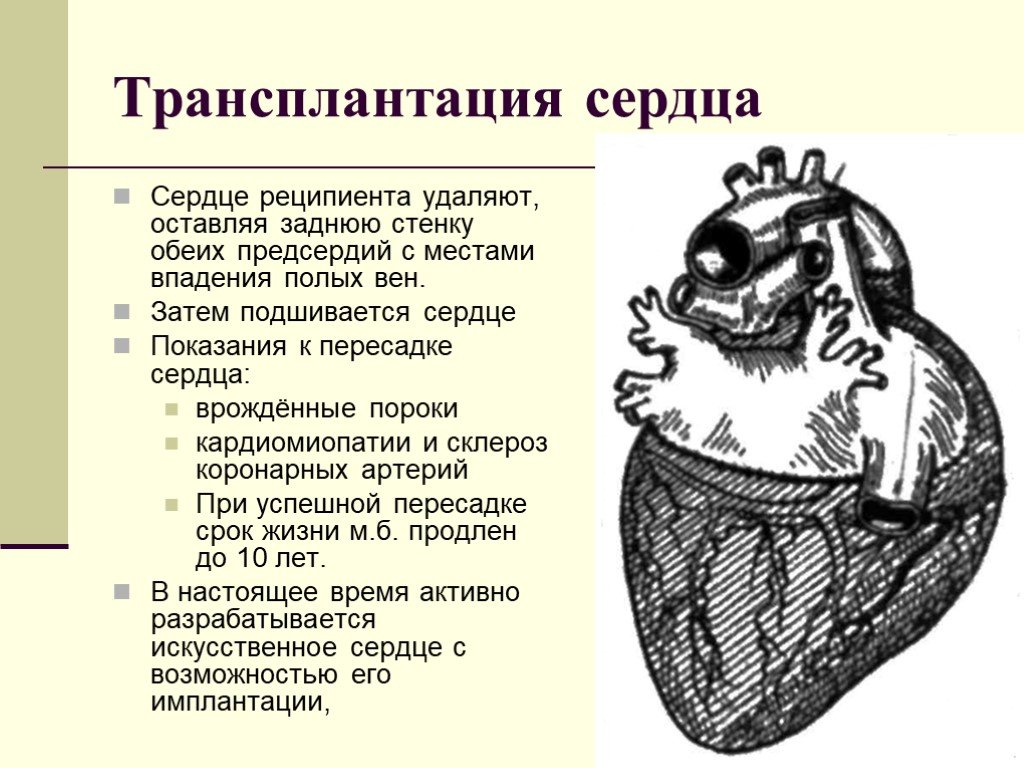
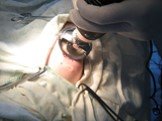
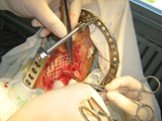
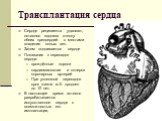
Слайд 106Трансплантация сердца
Сердце реципиента удаляют, оставляя заднюю стенку обеих предсердий с местами впадения полых вен. Затем подшивается сердце Показания к пересадке сердца: врождённые пороки кардиомиопатии и склероз коронарных артерий При успешной пересадке срок жизни м.б. продлен до 10 лет. В настоящее время активно разрабатывается искусственное сердце с возможностью его имплантации,
Слайд 107